Los lunares en los pies generan dudas frecuentes: ¿son normales? ¿deben preocuparme? En esta guía práctica, desde la experiencia clínica en podología, analizamos qué significan los lunares en los pies, cuándo pueden ser peligrosos y cómo actuar de forma clara y útil. Es útil conocer términos que emplea el podólogo: nevus, acral, dermatoscopia, biopsia, lesión pigmentada.
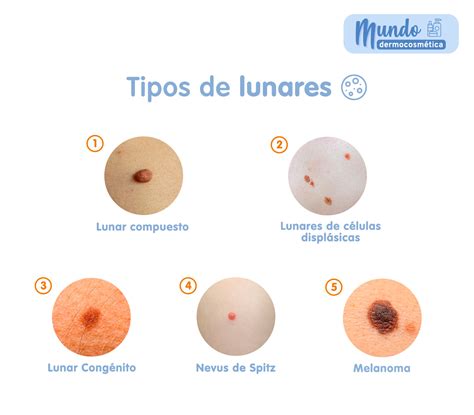
Los lunares, o nevos, son agrupaciones benignas de melanocitos (células productoras de pigmento). Pueden aparecer en cualquier parte de la piel, incluidos los pies: lunares en los pies, lunar dedo pie o lunar planta pie. Su aparición depende de factores genéticos, exposición al sol y cambios cutáneos locales. Nevos melanocíticos comunes: redondeados, bordes definidos, color marrón uniforme.
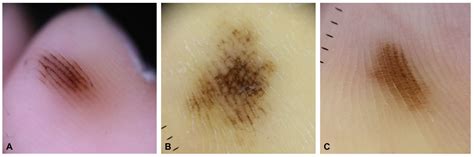
¿Cuándo Deben Preocuparte los Lunares en los Pies?
No. La mayoría de los lunares en los pies son benignos, pero requieren observación y valoración si cambian. Pueden inflamarse por fricción, humedad o infección. Desde la medicina no se atribuye significado místico: lo importante es la morfología.
Ejemplo práctico: María nota una mancha oscura entre segundo y tercer dedo que ha crecido en 3 meses y está algo dolorida. En los pies existe un entorno mecánico y microambiental que complica la lectura: presión por calzado, rozaduras entre dedos, humedad y hongos. Hazlo con buena luz y un espejo o foto con móvil. Lava y seca los pies. Si duda, solicita cita con podólogo o dermatólogo.
Un lunar en la planta del pie es una de esas lesiones que, por su localización, genera muchas dudas. La respuesta corta es no, no es más peligroso por estar en la planta del pie, pero sí requiere más atención. La planta del pie no es una zona como cualquier otra. La piel es más gruesa, está sometida a una fricción constante con el calzado, a microtraumatismos, presión al caminar… y además, se trata de una zona que miramos poco.
Mitos sobre los Lunares en los Pies
- Mito: todo lunar en la planta es peligroso.
- Mito: solo los que duelen son problemáticos.
- Mito: quitar un lunar lo hace crecer más.
En consulta explico siempre con analogías simples: “imagina la piel como un terreno; un lunar es como una pequeña mota en ese mapa.
Paciente joven con lunares en los pies presentes desde la niñez, sin cambios en años. Adulto que desarrolla un lunar entre los dedos de los pies que sangra tras roce. Un lunar en la planta que duele con el calzado.
Melanoma y Lunares en los Pies
El melanoma cutáneo es un cáncer que se origina en unas células denominadas melanocitos. Estas producen melanina, de modo que, habitualmente, los tumores son de color café o negro, pero también pueden ser rosados, pálidos o blancos.
En el ámbito global, el melanoma representa aproximadamente el 1% de todos los tumores en ambos sexos, y cada año se diagnostica en 15 de cada 100. 000 personas, una cifra que va en aumento en casi todos los países europeos.
Los melanomas se pueden desarrollar en cualquier zona de la piel, pero son más frecuentes en el pecho y la espalda de los hombres y en las piernas de las mujeres. El cuello y la cara son otros lugares frecuentes. Tener una piel con pigmentación oscura disminuye el riesgo de melanoma en estas zonas más frecuentes.
El melanoma es mucho menos habitual en comparación con otros tipos de cáncer de piel, pero es más peligroso porque crece más rápidamente y es mucho más probable que se propague a otras partes del cuerpo si no se descubre y se trata a tiempo.
🟤 QUE LUNARES Son SOSPECHOSOS - Oswaldo Restrepo RSC
Síntomas del Melanoma
Los primeros signos del melanoma suelen ser los siguientes:
- Un cambio en un lunar existente.
- La formación de un nuevo bulto pigmentado o de aspecto inusual en la piel.
El melanoma no siempre empieza como un lunar; también puede aparecer en la piel de aspecto normal y puede formarse en cualquier parte del cuerpo. Aparece más a menudo en partes que han estado expuestas al sol, como la espalda, las piernas, los brazos y el rostro. También puede producirse en las partes que no tienen mucha exposición solar, como las plantas de los pies, las palmas de las manos y el lecho de las uñas. Estos melanomas ocultos son más frecuentes en personas que tienen la piel más oscura.
¿A quién afecta la enfermedad?
En España afecta especialmente a mujeres, con una edad media en el momento del diagnóstico de 55 años, y, en hombres, de 57 años. La incidencia del melanoma cutáneo está aumentando de forma alarmante en personas de raza blanca en todos los registros de cáncer. En Europa es el noveno en frecuencia; cada año se diagnostican unos 200.000 casos. Aunque sólo representa entre el 1,5 % y el 1,7 % de los casos de cáncer de piel, es responsable del 65 % de las muertes por este tipo de cáncer. Esta cifra es estable a pesar del aumento de la incidencia, probablemente por el diagnóstico precoz, que es lo más importante, y por todas las mejoras en el tratamiento.
No está claro por qué se produce exactamente el melanoma, aunque se han identificado algunos factores de riesgo que deben tenerse en cuenta:
- Exposición a luz ultravioleta: La luz solar aumenta el riesgo de melanoma, especialmente si aparecen quemaduras solares y aún más durante la infancia. Al mismo tiempo, deben evitarse las cabinas bronceadoras.
- Lunares: Una persona que tiene muchos lunares es más propensa a sufrir melanoma.
- Tipos de piel: Las personas con piel clara presentan un riesgo más elevado.
- Antecedentes familiares de melanoma: El riesgo de sufrir un melanoma es mayor si uno o varios familiares de primer grado lo han tenido. Aproximadamente el 10 % de todas las personas con melanoma tienen antecedentes familiares de esta enfermedad.
- Antecedentes personales de melanoma u otro cáncer de piel: Una persona que ha sufrido melanoma presenta un mayor riesgo de sufrirlo de nuevo.
- Sistema inmunitario debilitado: Las personas con el sistema inmunitario debilitado, a causa de ciertas enfermedades o tratamientos médicos, tienen más probabilidades de sufrir la enfermedad.
- Edad avanzada: Es más probable que el melanoma se presente en personas de mayor edad por el daño solar acumulado.
El Diagnóstico del Melanoma
Suele diagnosticarse después de que se haya observado un lunar sospechoso que presente alteraciones conocidas como (1, 2, 3, 4):
- Asimetría en la forma.
- Bordes irregulares o poco definidos.
- Color cambiante que varía en función de las zonas.
- Dinámica de su evolución, como picor, sangrado, etc.
Por eso, si se encuentra un lunar nuevo, inusual, o se nota un cambio en alguno, siempre debe ser examinado por un dermatólogo, ya que el diagnóstico precoz es vital en esta enfermedad.
Algunas de las pruebas y los procedimientos que se utilizan para diagnosticar el melanoma son:
- Examen físico: El médico os hará preguntas sobre vuestro historial médico y os examinará la piel para buscar signos que puedan indicar la presencia de un melanoma.
- Extracción de una muestra de tejido para analizarla (biopsia): Para determinar si una lesión cutánea sospechosa es un melanoma, el médico puede recomendar la extracción de una muestra de piel para su análisis. La muestra se envía a un laboratorio para examinarla.
Tratamiento Habitual del Melanoma
Las recomendaciones de tratamiento dependen de muchos factores, como el grosor del melanoma primario, la posibilidad de que el cáncer se haya diseminado o la presencia de cambios genéticos específicos en las células del melanoma, entre otros.
Sin embargo, la cirugía es el tratamiento principal contra el melanoma local y regional. También puede ser una opción para combatir el melanoma metastático. Si la cirugía no es una opción, el melanoma se puede llamar «irresecable». Para recomendar un plan de tratamiento específico, los médicos tendrán en cuenta el estadio de la enfermedad y el riesgo de recurrencia en cada persona. Posteriormente, en función del estadio, se puede indicar un tratamiento sistémico durante un año.
En los últimos años, el tratamiento de los melanomas que se han propagado ampliamente por el cuerpo ha cambiado a medida que las formas más nuevas de inmunoterapia y de medicamentos dirigidos han demostrado ser más eficaces que la quimioterapia.
Pruebas más habituales
Hay que hacer un examen físico completo, incluido un examen general de la piel. La finalidad de estas pruebas es identificar los factores de riesgo y los signos o síntomas que podrían indicar que el melanoma se ha diseminado más allá del lugar original. Para la mayoría de los melanomas de bajo riesgo, de menos de 1 mm de grosor, generalmente no es necesario hacer una búsqueda adicional de metástasis o diseminación.
En el caso de las personas con melanoma de alto riesgo, es posible que se consideren pruebas más exhaustivas, que pueden ser las siguientes:
- Ecografía: Crea una imagen de los órganos internos.
- Exploración por tomografía asistida por ordenador (TC): Genera imágenes del interior del cuerpo mediante el empleo de rayos X que se toman desde diferentes ángulos. Si el melanoma se ha diseminado, se puede utilizar para medir el tamaño del tumor.
- Resonancia magnética (IRM): Utiliza campos magnéticos, en lugar de rayos X, para producir imágenes detalladas del cuerpo, y se puede utilizar para medir el tamaño del tumor.
- Exploración por tomografía por emisión de positrones (TEP) o TEP-TC: Es una forma de crear imágenes de los órganos y los tejidos internos. Se inyecta en el cuerpo del paciente una pequeña cantidad de una sustancia azucarada radiactiva. Esta es absorbida por las células que usan la mayor cantidad de energía. Después, un escáner detecta la sustancia en cuestión para generar imágenes del interior del cuerpo.
Prevención del Melanoma
Para disminuir el riesgo de aparición de melanoma, considera lo siguiente:
- Limitar la exposición a los rayos ultravioleta.
- Buscar sombras y evitar la exposición solar directa entre las 11 y las 18 h.
- Utilizar sombreros, gorras, camisas o camisetas con filtro solar.
- Usar gafas de sol.
- Ponerse protección solar cada día del año, incluso los días nublados y varias veces al día.
- Evitar las cabinas bronceadoras.
- Proteger a los niños del sol para evitar quemaduras.
- Prestar atención a los lunares anormales examinando la piel.
El melanoma es ya uno de los tipos de actividad tumoral más frecuente en la sociedad. Se estima que para 2040 sea el segundo cáncer de mayor incidencia a nivel internacional. La prevención y la detección precoz son las herramientas imprescindibles para luchar contra este tipo de lesiones cancerígenas, que implican la revisión y el cuidado diario de nuestra piel.
Autoexamen de la Piel
Para detectar de forma temprana cualquier forma de cáncer de piel, es fundamental realizar autoexámenes regulares. Un cambio en el tamaño, la forma o el color de un lunar existente, así como la aparición de una nueva mancha, son signos que deben alertar y motivar la consulta con el especialista.
Para identificar los lunares sospechosos que pueden indicar la presencia de la patología, se suele utilizar el método ABCDE - desarrollado y utilizado por dermatólogos y profesionales de salud de todo el mundo.
- Asimetría.
- Bordes irregulares.
- Color variado.
- Diámetro.
- Evolución.
Cualquier cambio en el tamaño, forma, color, espesor o textura de un lunar existente puede indicar malignidad.
| Característica | Lunar Benigno | Lunar Maligno (Melanoma) |
|---|---|---|
| Color | Uniforme | Variado |
| Tamaño | Constante | Cambia |
| Superficie | Lisa | Irregular, puede picar o sangrar |
Tipos de Melanoma
Los melanomas pueden presentarse en diferentes formas y tipos.
- Melanoma superficial extendido.
- Melanoma nodular.
- Melanoma lentigo maligno.
- Melanoma acral lentiginoso.
El melanocarcinoma lentiginoso acral es poco habitual, pero presenta una elevada gravedad. Es el tipo de melanoma maligno que se desarrollaen las plantas de los pies o alrededor de las uñas y se produce cuando los melanocitos, las células encargadas de pigmentar la piel, crecen de forma anormal y descontrolada. Sus síntomas comprenden la aparición de una mancha irregular similar a un lunar, de pigmentación oscura, acompañado de enrojecimiento o inflamación en la zona que provoca picazón, sensibilidad, sangrado o dolor. También puede producirse la modificación de una mancha que ya existía previamente, con cambios en su morfología, color y extensión.
Los lunares benignos también pueden presentar una variedad de formas y tipos.
- Lunar nevus. Es otro término para un lunar común. Estos son inofensivos y se presentan como pequeñas manchas redondas y marrones en la piel. Normalmente son causados por grupos de células pigmentadas llamadas melanocitos.
- Lunares seborreicos. También conocidos como lunar nevus sebáceos o queratosis seborreicas, son crecimientos benignos en la piel que suelen aparecer en la edad adulta, especialmente en personas de edad avanzada.
- “Lunar rojo" o hemangioma. Son lesiones vasculares benignas que suelen ser inofensivas y se forman debido a un crecimiento anormal de vasos sanguíneos en la piel. Estas lesiones son más comunes en los niños y generalmente aparecen poco después del nacimiento. Pueden variar en tamaño y apariencia, desde pequeñas manchas rojas hasta protuberancias más grandes y abultadas. En muchos casos, se resuelven por sí solos y no requieren tratamiento.
La mayoría de los lunares benignos no representan una amenaza para la salud, pero es importante monitorearlos regularmente para detectar cualquier cambio sospechoso.
El Anthelios UVMune 400 Fluido Invisible SPF 50+
El Anthelios UVMune 400 Fluido Invisible SPF 50+ es un protector solar facial diseñado específicamente para pieles sensibles que ayuda a reducir los riesgos de salud causados por la exposición al sol. Ofrece todos los beneficios característicos de la línea Anthelios: textura ligera con un acabado prácticamente invisible y una muy alta protección de amplio espectro SPF 50+ que te protege contra los rayos solares y la contaminación. Su protección de amplio espectro ayuda a prevenir daños causados por los rayos UVA, UVB e infrarrojos y protege contra el daño celular gracias al filtro UV Mexoryl: el filtro UV más eficaz contra los rayos UV más insidiosos1 y a su tecnología XL-Protect. Además, gracias a su Tecnología Netlock es ultra resistente al agua, sudor y arena, perfecto para ir a la playa en verano. Su textura ultraligera tiene un acabado no graso ni pegajoso, por lo que puede aplicarse antes de tu maquillaje. Recuerda que debes aplicar tu fotoprotector 20 minutos antes de la exposición en rostro, cuello y escote y siempre como último paso de tu rutina de cuidado de la piel, incluso en invierno. El protector solar Anthelios UVMune 400 Fluido Invisible SPF 50+ con color, al igual que el anterior, tiene protección UV muy elevada de uso diario y, además, aporta color al rostro. Es perfecto para aplicar en el día a día para prevenir los daños causados por los rayos UVA, UVB, los infrarrojos, la polución y el daño celular profundo a la vez que actúa como base de maquillaje. Se trata de una fórmula ligera con color para un acabado natural y cobertura ligera que limita el picor en los ojos y tiene textura no pegajosa. La crema solar Anthelios UVMune 400 Oil Control Fluido SPF 50+ está formulada con el filtro UV Mexoryl 400 que protege de los UVB, UVA y incluso UVA ultra-largos2 - los más imperceptibles en corto plazo, dañinos y que representan el 30% de los rayos UV que inciden en la piel durante todo el año.
Con conciencia y tomando las medidas preventivas adecuadas, puedes proteger tu piel y reducir el riesgo de desarrollar lunares malignos.
Lunares Rasposos o con Costra: Queratosis Seborreicas
Si estás aquí es porque posiblemente te hayas notado algún lunar rasposo de aspecto graso o con alguna costra en su superficie que te ha aparecido recientemente. Además, al rascarlo incluso es posible que notes que parte de este «lunar» se desprende y se cae. Las queratosis seborreicas son muy frecuentes y afortunadamente son totalmente benignas. Se producen debido al crecimiento excesivo de la capa superior de las células de la piel llamada epidermis y está relacionado con diferentes causas que luego te explicaré. La asociación más clara es con la edad, ya se presentan normalmente en personas mayores de 30 años. Al final, casi todo el mundo acaba desarrollando al menos unas cuantas verrugas seborreicas durante su vida, ya que tienden a ser más comunes y más numerosas con la edad. Aunque las queratosis seborreicas pueden aparecer primero en un lugar y parecer que se extienden a otro, no son contagiosas. Estas lesiones pueden encontrarse en cualquier parte del cuerpo, excepto en las plantas de los pies o en las palmas de las manos. En algunas localizaciones como la cara, las queratosis seborreicas pueden ser planas y ser una consulta frecuente de manchas faciales.
Pueden aparecer de forma aislada como una única lesión, o lo que es mucho más común, es que aparezcan varias al mismo tiempo. En la mayoría de los casos son de color marrón, pero pueden variar de tonalidad, desde el color piel claro hasta el negro.
¿Cuándo preocuparse por un lunar con costra?
Si bien sabemos que las queratosis seborreica no son peligrosas, hay algunas lesiones que pueden presentarse como un lunar con costra o manchas rugosas en la piel que requieren de cierta atención. A veces, puede ser difícil distinguir entre una queratosis seborreica inofensiva de una lesión que sí es peligrosa. Si has notado un lunar con costra que tenga algunos de las características siguientes, es recomendable que tengas una visita con tu dermatólogo.
- Alguna de las características del ABCDE
- Hay un cambio en la apariencia de un lunar existente
- Hay un solo lunar de aspecto raro (las queratosis seborreicas suelen ser múltiples)
- La lesión está irritada, sangra o duele de forma persistente
Un dermatólogo puede diagnosticar la queratosis seborreica basándose en su aspecto clínico y complementar la exploración mediante un examen dermatoscópico.
Una queratosis seborreica suele identificarse fácilmente por su aspecto. Posiblemente, una de las características más reveladoras de las queratosis seborreicas es que parecen haber sido «pegadas en la piel». Estas manchas rugosas en la piel suelen comenzar como áreas pequeñas y ásperas. Con el tiempo, tienden a desarrollar una superficie gruesa y verrugosa. También pueden tener un aspecto ceroso y una superficie ligeramente elevada como una verruga. Las queratosis seborreicas suelen ser marrones, pero también pueden ser amarillas, blancas o negras.
Para hacer un diagnóstico preciso los dermatólogos siempre utilizamos una técnica que se llama dermatoscopia con luz polarizada. Después de hacer esta exploración podemos afirmar que se tratan de lesiones benignas y podemos ofrecer un tratamiento adecuado.
Factores de riesgo para las queratosis seborreicas
Los factores de riesgo para que salgan queratosis seborreicas son varios y es importante que los conozcas, ya que algunos son prevenibles. Dentro de los más conocidos se encuentran los siguientes:
- Edad avanzada: la afección suele desarrollarse en personas de mediana edad y va aumentando progresivamente con la edad.
- Familiares con queratosis seborreica: esta afección cutánea suele ser hereditaria.
Tratamiento de las queratosis seborreicas
En muchos casos, una queratosis seborreica no necesita tratamiento. Sin embargo, la mayoría de nuestros pacientes acuden porque les molestan o porque no les gustan estéticamente. Además, es posible que se decida extirpar cualquier lunar con costra que tenga un aspecto sospechoso o que cause molestias físicas o emocionales. Los métodos de eliminación más utilizados para las queratosis seborreica son:
- La crioterapia (criocirugía): utiliza nitrógeno líquido para congelar el tumor y suele ser bastante eficaz para eliminar una queratosis seborreica.
- La electrocirugía: en primer lugar se anestesia la piel y luego se utiliza un electrodo por el cual se quema la queratosis seborreica con corriente eléctrica.
- Curetaje: en primer lugar se anestesia la piel y luego se utiliza un instrumento quirúrgico en forma de cuchara para raspar el tumor.
- Láser de CO2: utiliza un haz de luz que permite vaporizar la queratosis seborreica de forma muy controlada y precisa.
Las queratosis seborreicas que quitemos no volverán a aparecer, pero es posible que se desarrollen nuevas lesiones en otras partes del cuerpo con el tiempo. Lamentablemente, no existen métodos para poder prevenir de forma eficaz las queratosis seborreicas en todo el cuerpo. Pero si hay algunas cosas que podemos hacer:
- Protegerse del sol: hoy sabemos que el sol es uno de los factores de riesgo para el desarrollo de queratosis seborreicas. Si nos protegemos adecuadamente disminuiría el riesgo de desarrollar más queratosis y también el temido cáncer de piel.
- Utilizar cremas con retinol o alfa-hidroxiácidos (AHA): en zonas como la cara se pueden utilizar cremas con compuestos que renueven la piel como el retinol o los AHA’s. Esto nos permitirá mejorar la calidad de la piel y secundariamente impedirá que se desarrollen más queratosis seborreicas.
- Acudir al dermatólogo cuando sean lo más pequeñas posibles: Si tu preocupación es la estética, lo más importante es acudir lo antes posible a tu dermatólogo para eliminar estos «lunares costrosos».
Recomendaciones Finales
Los lunares en los pies y las lunares entre los dedos de los pies suelen ser benignos, pero su localización y las condiciones mecánicas del pie exigen una vigilancia responsable. Apóyate en la observación periódica, realiza un control fotográfico y consulta ante cualquier cambio.
Derivación inmediata si hay sospecha de malignidad; coordinación con dermatología o cirugía para manejo y resección amplia cuando sea necesario.
La vigilancia informada y la acción precoz son las mejores aliadas. Mantén higiene, revisa periódicamente tus pies y evita actuaciones caseras agresivas.
Una detección precoz puede marcar la diferencia en el pronóstico.