Mantener la piel limpia es una medida de prevención para las infecciones cutáneas. A continuación, abordaremos tres enfermedades de la piel que se caracterizan por su fragilidad y propensión a romperse: el impétigo, la hidradenitis supurativa y la epidermólisis bullosa.
Impétigo: Infección Bacteriana Superficial

El impétigo es una infección bacteriana de la piel superficial, más frecuente en la infancia, que está causada principalmente por dos bacterias: Streptococcus pyogenes y Staphylococcus aureus. Suele producirse por pequeñas heridas de la piel que permiten a las bacterias introducirse en ella.
¿Cómo se manifiesta el impétigo?
Puede empezar como un punto enrojecido que se convierte en una ampolla llena de líquido y finalmente se rompe, formándose una costra amarillenta característica llamada “costra melicérica”, porque recuerda a la miel. Afecta con más frecuencia a las zonas descubiertas, por eso es muy típico en localizaciones como alrededor de la nariz o de la boca. Es más frecuente en niños de 2 a 5 años y en épocas de calor. En raras ocasiones, si la lesión es muy extensa, puede aparecer fiebre.
¿Es contagioso el impétigo?
El impétigo se puede contagiar a cualquier persona que entre en contacto directo con piel infectada o con objetos como prendas de vestir, toallas y sábanas, que hayan estado en contacto con esa piel. Los niños suelen tocarse las lesiones por lo que pueden extender la infección a otras partes de su cuerpo. Es muy frecuente que se contagie entre hermanos. Con las uñas cortas evitaremos que el niño se haga daño al rascarse.
¿Cómo se diagnostica el impétigo?
Al ser una patología relativamente frecuente, el diagnóstico de impétigo habitualmente es clínico, es decir, no precisa realizar ninguna prueba complementaria. En alguna ocasión, si el diagnóstico no está claro, se puede tomar una muestra de la lesión para realizar un cultivo.
¿Cuál es el tratamiento del impétigo?
La infección por impétigo se trata con una buena higiene y la posterior aplicación de alguna pomada antibiótica. Las más utilizadas son la mupirocina y el ácido fusídico.
Hidradenitis Supurativa: Inflamación de los Folículos Pilosos
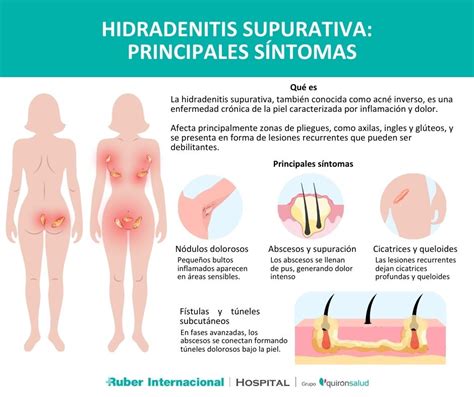
Especialistas en Dermatología celebran poder ofrecer un diagnóstico precoz y un tratamiento integral de la hidradenitis supurativa, gracias a los avances médico-quirúrgicos y a una mayor especialización.
La hidradenitis supurativa afecta a los folículos pilosos de las zonas de pliegues, es decir, en axilas, ingles o en la zona anogenital o infra-mamaria, en las que aparecen nódulos profundos y dolorosos que, si se rompen, forman abscesos y, con el tiempo, túneles subcutáneos y cicatrices.
Síntomas y Diagnóstico
Esta enfermedad se manifiesta en forma de brotes imprevisibles que limitan el movimiento, alteran el sueño y obligan a cambiar actividades tan básicas como el ejercicio, la vestimenta e incluso las relaciones íntimas. Para su diagnóstico, los especialistas deben comprobar tres síntomas principales: la localización repetida en los pliegues de las ingles o las axilas, los comúnmente llamados “golondrinos”, si el bulto reaparece una y otra vez en el mismo sitio y si al palparlo, se notan cordones duros bajo la piel. Cuando estas pistas coinciden, es importante acudir al dermatólogo antes de que la enfermedad avance.
Según los especialistas, la aparición de la hidradenitis supurativa se debe a que confluyen dos grandes factores. Por un lado, la existencia de una predisposición genética: aproximadamente un tercio de los pacientes tiene familiares con la misma enfermedad. Por otro, se puede producir una respuesta inmunitaria exagerada que se desata cuando el folículo se obstruye, se rompe y libera queratina y bacterias al tejido circundante. Este proceso inflamatorio se ve agudizado por el tabaco y la obesidad, aunque también puede verse favorecido por las hormonas y el estrés. En este punto, el doctor Toledo subraya “que nada de esto tiene relación con la higiene, ya que no se trata de una enfermedad producida porque la piel esté limpia o sucia, sino que es un proceso inflamatorio interno”.
Tratamiento
Para que el tratamiento de esta patología resulte más efectivo, los especialistas señalan que es importante activar un abordaje interdisciplinar donde también deban intervenir especialistas en endocrinología, nutrición y psicología. El gran avance terapéutico de esta enfermedad ha sido el abordaje combinado desde el punto de vista médico-quirúrgico y los fármacos biológicos, que ha permitido una mayor personalización. Actualmente, se combina medicación sistémica para frenar la inflamación de base y, cuando hay daño anatómico, se recurre a técnicas quirúrgicas, desde drenajes ambulatorios hasta cirugías mayores en áreas complejas, con el objetivo de eliminar los túneles y evitar recidivas.
Como recomendación final, los especialistas subrayan que el mensaje principal que debe calar en la sociedad es que el paciente no espere a que “se pase solo”., por lo que cuanto antes se confirme el diagnóstico, antes se puede frenar la inflamación, evitar cicatrices y mejorar la calidad de vida.
Epidermólisis Bullosa: Piel de Mariposa

La Epidermólisis bullosa (EB), también conocida como "piel de mariposa", es un grupo de enfermedades de causa genética caracterizadas por alteraciones en las proteínas. Las proteínas están codificadas por genes y, en estos casos, existe una mutación en esos genes, haciendo que se generen proteínas anómalas. Esto provoca que la piel de quien lo padece sea tan frágil como las alas de una mariposa.
Según el comunicado de la Comisión de Comunidades Europeas “Las enfermedades raras: un reto para Europa”, se consideran raras las enfermedades con prevalencia excesivamente baja. La Epidermólisis bullosa entra dentro de esta clasificación.
Tipos de Epidermólisis Bullosa
- EB simple: Es conocida por ser la más leve. La ampolla surge en un nivel intraepidérmico y, por lo general, tiene un buen pronóstico, ya que se cura sin cicatriz.
- EB distrófica: Es la más habitual. El tipo de ampollas que se forman en estos casos sí dejan cicatrices, ya que se forman en la dermis -capa interior de la piel-. La ampolla sale en el nivel subepidérmico. Son las de más peligrosidad y morbilidad porque, cuando se curan, la ampolla produce cicatriz y retracción.
- EB juntural: En el que puede haber diversas proteínas afectadas. Perjudica la zona de unión entre la dermis y la epidermis -lámina lúcida-. La ampolla se forma en el interior de la membrana basal, lo que puede producir un pronóstico muy diverso. En este caso, la enfermedad suele necesitar curas cutáneas, así como tratamientos multidisciplinares.
- EB Kindler: Es el último caso, y menos común. Se caracteriza porque las ampollas no se forman en una única capa cutánea, sino que pueden aparecer en varias. Además, encuentra otras características como fotosensibilidad o cambios en la pigmentación de la piel.
Herencia Genética
Al tratarse de una enfermedad genética, su aparición es hereditaria, y pueden ser de dos tipos: dominante o recesiva. “En el caso dominante, un individuo con un gen mutado es suficiente para que se desarrolle; cuando hablamos de recesivo, para que el paciente se enferme debe haber heredado un gen portador por parte de ambos progenitores”.
Síntomas
Los síntomas cutáneos más frecuentes son la aparición de ampollas en las zonas de más fricción como las manos y los pies. Son lesiones hemorrágicas que pueden producir costras que se infectan con facilidad y prurito constante. El rascado contribuye a la aparición de nuevas lesiones y a la sobreinfección de las ya existentes.
Una vez se ha curado la ampolla, aparecen quistes de millium, cicatrices atróficas o hipertróficas que originan sindactilias de manos y pies, contracturas articulares, así como deformidades estéticas y limitación funcional en el uso de las manos o en la deambulación. Todo eso comporta una pérdida de autonomía.
Diagnóstico
Para estar seguros del tipo de EB y de su gravedad, se realiza un examen genético. Para detectar la enfermedad principalmente se hace un mapeo por inmunofluorescencia y microscopia electrónica. Además, en el caso de estos pacientes el diagnóstico genético es obligado porque la enfermedad puede implicar una evolución y pronóstico diferentes.
Tratamiento
Aunque se está investigando, de momento, es una enfermedad que no tiene cura, pero sí se pueden hacer tratamientos preventivos y sintomáticos de las lesiones cutáneas, así como de las complicaciones sistémicas.
Nuevo tratamiento génico para la piel de mariposa que cuesta 25 mil euros
La medicina acaba de dar un paso gigante con la reciente aprobación de una terapia génica revolucionaria para tratar la epidermólisis bullosa, una enfermedad rara conocida como “piel de mariposa”. Esta condición, que afecta principalmente a la piel y las mucosas, se caracteriza por su extrema fragilidad.
Después de muchos años de investigación y de trabajo en laboratorio, ahora tenemos una solución que promete cambiar la vida de muchos pacientes: la terapia Vyjuvek (Beremagene geperpavec).
En lugar de ser fuerte y flexible, como la de las personas sanas, la piel de los afectados por esta condición se rompe, se desprende y se crea una nueva herida en su lugar. Esto ocurre por la falta de colágeno tipo VII, una proteína clave que mantiene unidas las dos capas principales de la piel: la epidermis y la dermis. Sin este tipo de colágeno, estas capas se separan fácilmente con el mínimo roce, provocando que la piel se desgarre.
Vyjuvek: la terapia revolucionaria
Vyjuvek se basa en un enfoque innovador de terapia génica que utiliza un virus del herpes modificado como vehículo para entregar el gen COL7A1 a las células de la piel de los pacientes. Este virus, que normalmente causaría un herpes, se ha alterado genéticamente en el laboratorio para que en lugar de provocar una infección, tenga guardado el gen COL7A1 sano, que la persona con piel de mariposa no tiene debido a la mutación genética, y se lo aporte a la piel.
Cuando este gen llega a las células de la piel, la piel ya tiene la capacidad de producir colágeno VII, lo que va a permitir unir mejor las capas de la piel. Con las capas de la piel bien unidas por el colágeno VII, la piel ya no se va a desprender con tanta facilidad y se reduce la formación de ampollas.
El dilema del precio: ¿por qué es tan cara?
Vyjuvek es, sin lugar a dudas, el medicamento más caro jamás aprobado por la EMA y la FDA y su precio ha causado una gran controversia.
- Investigación y desarrollo. Crear una terapia génica de este tipo no es tarea fácil. Vyjuvek ha sido el resultado de más de 15 años de investigación y ensayos clínicos. La creación de un virus modificado que transporta el gen COL7A1 requiere tecnología avanzada y muchos recursos para asegurar su seguridad y efectividad.
- Producción compleja. La producción de un producto biológico como Vyjuvek es costosa. Cada fase del proceso, desde la modificación del virus hasta su formulación en gel, requiere equipos especializados y condiciones estrictas de almacenamiento. La fabricación debe cumplir con protocolos muy rigurosos, lo que incrementa los costes.
- Mercado reducido. La piel de mariposa es una enfermedad rara y hay pocos pacientes que puedan beneficiarse del tratamiento. Esto significa que la farmacéutica tiene que recuperar la inversión realizada con una base de clientes que es limitada, lo que lleva a un precio más alto para cada tratamiento.
- Terapia personalizada. A diferencia de los medicamentos convencionales, Vyjuvek no es un tratamiento masivo. Es una terapia dirigida y personalizada que debe aplicarse de manera específica a cada paciente, lo que aumenta aún más su coste.