Existen diversas afecciones que pueden manifestarse con síntomas que incluyen la aparición de agujeros, protuberancias o patrones inusuales en la piel. Este artículo explora tres de estas condiciones: la tripofobia, la hidrosadenitis supurativa (HS) y la sarna, detallando sus características, causas, síntomas y tratamientos disponibles.
Tripofobia en la Piel
Para entender qué es la tripofobia en la piel, primero conviene conocer en qué consiste la tripofobia. Literalmente, el término tripofobia significa en griego miedo a los agujeros y se define como la reacción de aversión o miedo extremo hacia patrones repetitivos o figuras geométricas muy juntas y en forma de círculos, protuberancias u hoyos (como, por ejemplo, los agujeros pequeños que se ven en panales u hormigueros).
Extrapolado a la piel, la tripofobia se definiría como el miedo irracional o aversión ante la visión de pequeños agujeros juntos, patrones geométricos repetitivos y agujeros pequeños sobre la piel. En cuanto a la tripofobia en la piel, su significado hace referencia al temor irracional ante la visión de patrones geométricos repetitivos, pequeños agujeros agrupados y hoyos pequeños en la piel. Es decir, las personas con esta aversión reaccionan de forma intensa cuando ven en su piel (o en la de otras personas) estos patrones repetitivos en forma de agujeros pequeños muy juntos o bultos.

Ejemplo de imagen que puede desencadenar tripofobia.
¿Es la Tripofobia una Enfermedad?
Aunque es una fobia común, no está oficialmente reconocida como una condición médica por las principales asociaciones psiquiátricas ni tampoco está considerada una enfermedad en los diversos manuales de clasificación diagnóstica. Por ello, la tripofobia en la piel no es una enfermedad.
Tampoco puede confundirse con la dermatofobia, que es el pánico real ante la posibilidad de sufrir problemas cutáneos, tales como erupciones cutáneas, la aparición de granos o cualquier enfermedad de la piel.
Causas de la Tripofobia
Tras clarificar que es la tripofobia y en qué consiste, cabe preguntarse: ¿cuáles son las causas o a qué se debe la tripofobia? En realidad, las causas exactas de esta fobia se desconocen. Su origen se asocia a respuestas evolutivas o factores culturales y personales.
Los expertos en el campo de la psicología sostienen que la tripofobia puede nacer como resultado de una respuesta exagerada del cerebro a estos patrones que considera amenazantes. Así, algunos estudios señalan que la tripofobia en la piel podría haber evolucionado como mecanismo de supervivencia y que ciertos patrones geométricos repetitivos están presentes en animales caracterizados por su cualidad venenosa o por transmitir enfermedades infecciosas. Esta sensación de peligro puede ser desencadenada por la semejanza entre el aspecto de los patrones geométricos con la piel de animales venenosos, como serpientes o gusanos, que provocan enfermedades en la dermis.
Este temor también puede deberse a existir una predisposición genética, ya que hay personas más susceptibles que otras, o darse por factores culturales y personales; es decir, por haber vivido experiencias traumáticas que contribuyen a desarrollar esta fobia.
Síntomas de la Tripofobia
Los síntomas de la tripofobia en la piel se desencadenan ante la visión o el simple pensamiento de imágenes de estos patrones simétricos en la piel. Los síntomas de la tripofobia en la piel tienen lugar cuando una persona con este miedo ve una imagen con esos patrones simétricos en su piel o, incluso, por pensar simplemente en ello. Estos síntomas son:
- Malestar general
- Ansiedad
- Náuseas
- Escalofríos
- Sudoración
- Reacciones físicas intensas como la picazón o la piel de gallina
En los casos más extremos, la tripofobia puede llegar a ser incluso debilitante, ya que podría interferir con la vida cotidiana del individuo. En ocasiones, los síntomas que genera la tripofobia en la piel son tan intensos que puede llegar a provocar ataques de pánico, lo cual resulta tan perturbador para la persona afectada que evita cualquier tipo de exposición a estos patrones repetitivos. Estas personas pueden presentar miedo ante su propia piel, especialmente si manifiestan pequeños agujeros o protuberancias que les lleve a comportamientos de evitación y ansiedad generalizada.
La mayoría de los individuos con este tipo de trastorno presentan sentimientos de angustia o repulsión y, generalmente, suele desaparecer cuando dejan de contemplar la zona de la piel que les ha generado la tripofobia.
Tratamiento de la Tripofobia
Muchas personas con este temor se preguntan cómo se cura la tripofobia o si hay cura. La respuesta a estas dudas se encuentra en la psicología, que estudia y analiza la mente humana para dar solución a diferentes trastornos, como los miedos o aversiones. Sus métodos y terapias contribuyen a solventar el problema.
El tratamiento que se aplica para curar la tripofobia depende de la severidad o del nivel de perturbación. Las técnicas de exposición o la práctica de ejercicios de relajación suelen ser efectivas.
En cuanto al tratamiento psicológico de la tripofobia, generalmente se incluyen diferentes tipos de psicoterapia, como las cognitivo-conductual (TCC). Estas ayudan a los pacientes a identificar y cambiar patrones de comportamiento que incluyen pensamientos negativos relacionados con la fobia.
Además, existen técnicas específicas, como la desensibilización sistemática, donde la persona con tripofobia en la piel se expone al objeto de su fobia y aprende a reducir la respuesta a ese miedo. A su vez, pueden servir las técnicas de relajación o las terapias de mindfulness para manejar esos síntomas que generan ansiedad y nerviosismo.
Hidrosadenitis Supurativa (HS)
La Hidrosadenitis Supurativa (HS) o hidradenitis, es una enfermedad inmunomediada, progresiva, crónica, inflamatoria y supurativa de la piel, dolorosa, y en muchas ocasiones incapacitante, que suele aparecer en la pubertad. Se trata de una enfermedad inmunomediada, progresiva, crónica, inflamatoria y supurativa de la piel, muy dolorosa y en muchas ocasiones incapacitante, que suele aparecer en la pubertad.
Se manifiesta con nódulos inflamados recurrentes que evolucionan hacia la formación de abscesos y presenta supuración de pus en zonas con glándulas sudoríparas y sebáceas como axilas, área genitofemoral, perineo, glúteos o región inframamaria en el caso de las mujeres. Las lesiones progresan hasta formar fístulas, llagas, túneles (sinus) que conectan las lesiones entre sí, bandas de cicatrices hipertróficas y fibrosas o comedones abiertos con uno o varios orificios foliculares.
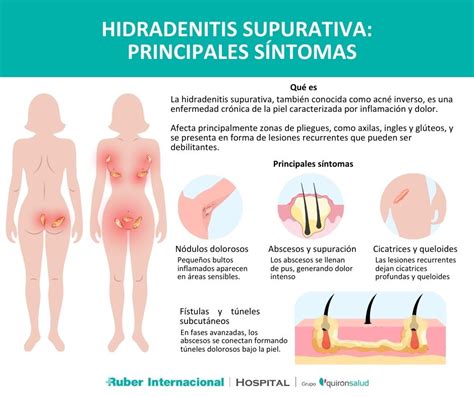
Ejemplo de Hidradenitis Supurativa en la axila.
Diagnóstico y Retraso en el Diagnóstico
Es una enfermedad de la piel que no requiere estudios ni pruebas para su diagnóstico, pero los pacientes pueden tardar hasta 10 años de media en ser correctamente diagnosticados y visitan una media de 25 médicos diferentes desde que tienen el primer síntoma hasta que son diagnosticados. Las primeras lesiones y síntomas clínicos de la Hidrosadenitis Supurativa a veces se confunden con otros trastornos como forúnculos. Sin embargo, solo con tres preguntas se podría encaminar el diagnóstico de Hidrosadenitis Supurativa.
Un diagnóstico precoz y preciso de Hidrosadenitis Supurativa facilita el inicio de un plan de tratamiento y unos adecuados cuidados dirigido a minimizar el riesgo de progresión hacia estadios más graves de la enfermedad.
Impacto en la Calidad de Vida
El dolor asociado, el olor, el drenaje crónico y la desfiguración que acompañan a la enfermedad, contribuyen a un profundo impacto psicosocial de la enfermedad en muchos pacientes. La calidad de vida de un paciente con HS es comparable a la de los pacientes con enfermedad pulmonar obstructiva crónica, diabetes, enfermedad cardio-vascular y diferentes tipos de cáncer.
Tiene un alto impacto en la calidad de vida: en lo social, laboral y psicológico. Los datos arrojados revelan que, a través de la escala EQ-VAS, las personas que padecen Hidradenitis Supurativa son los pacientes dermatológicos que sufren un mayor impacto en su calidad de vida, seguido por los pacientes de prurigo y ampollas.
El 43 por ciento de los pacientes de HS tiene depresión, según un estudio presentado en la XIII Reunión Nacional del Grupo Español de Investigación en Dermatología Psiquiátrica (Gedepsi). Este grupo de expertos indica que la irritación, la ira y la tristeza son las emociones más experimentadas cuando surge la enfermedad. Los pacientes sienten que las lesiones resultan antiestéticas, huelen, aparecen con frecuencia y son dolorosas.
Asimismo, el retraso en el diagnóstico de la Hidrosadenitis Supurativa produce en el paciente secuelas tanto físicas como emocionales, impacto en su calidad de vida y en su autoestima. Finalmente, la falta de información que existe sobre esta patología también repercute negativamente en el bienestar de estos pacientes.
HS en Adolescentes
En 2017 ASENDHI elaboró el I Barómetro Hidrosadenitis Supurativa en Adolescentes, una encuesta sobre la situación de los pacientes de entre 12 y 18 años en España. El diagnóstico y tratamiento temprano de HS en la población pediátrica y juvenil son clave para detener la progresión de la enfermedad.
El dolor, las heridas, las cicatrices y la supuración producidas por la enfermedad pueden condicionar la actividad diaria, desde la forma de vestirse, la asistencia a clase o la práctica de deporte, contribuyendo de este modo a la obesidad, la cual a su vez exacerba la enfermedad. En general puede afectarles al relacionarse con su entorno, así como en sus relaciones sociales.
Impacto Laboral
Así lo exponía el II Barómetro de la Hidrosadenitis Supurativa en España realizado por ASENDHI en 2018, entre otros datos, como por ejemplo que el 19% de los pacientes de HS están desempleados. El 36% son población no activa y el 8% de los pacientes tienen una incapacidad laboral reconocida, porcentaje muy bajo debido a la tardanza en el diagnóstico y a una incompleta historia clínica.
Y es que a nivel laboral la HS supone una limitación para las personas que la padecen. De media, los pacientes han estado de baja 24 días y el 44% de los encuestados ha debido ausentarse del trabajo en el último año, de los cuales el 52% entre 1 y 10 días. El número medio de cirugías desde el primer síntoma hasta hoy es de 5,8. Y, al menos, 1 intervención en el último año. Estas intervenciones son para sanear la piel enferma.
Ello, sumado al dolor, la infección y la falta de movilidad, hacen que muchos pacientes no puedan mantener su trabajo. En ese momento, es cuando se plantean la posibilidad de solicitar la incapacidad laboral.
Hidradenitis Supurativa
Sarna (Escabiosis)
La sarna o escabiosis es una enfermedad de la piel que causa picor, provocada por pequeños parásitos, en concreto, un ácaro llamado ‘Sarcoptes scabiei’. La sarna, o escabiosis, es una infestación producida por el ácaro Sarcoptes scabiei var. hominis, parásito obligatorio del ser humano. Su transmisión es por contacto de piel a piel, principalmente durante el sexo.
Este ácaro completa su ciclo vital, de unos 15 días, en la parte más superficial de la piel, la epidermis, del ser humano. En la epidermis excava túneles donde se alimenta, elimina sus excrementos y deposita sus huevos. Una persona con la enfermedad, independientemente de lo extensa que sea su afectación, alberga en su piel unos 10 ácaros. Algunas personas ancianas o con alteraciones en la inmunidad, pueden desarrollar una forma infrecuente de sarna llamada “sarna costrosa”, antes denominada “sarna noruega”.
Ácaro de la sarna (Sarcoptes scabiei) en un túnel en la piel.
Transmisión y Susceptibilidad
La transmisión se produce de humano a humano, a través del contacto personal cercano y prolongado. Se cree que hacen falta al menos 20 minutos de contacto cercano para transmitirla. Aunque el ácaro puede vivir fuera del cuerpo humano 3 días, en la sarna común, es muy infrecuente la transmisión a través de los objetos que han estado en contacto con un afectado.
La enfermedad puede afectar a cualquier persona, no importa cuál sea su clase social, etnia, edad, estado de salud y situación de higiene personal. Los animales de compañía o salvajes, no se afectan por este tipo de sarna. La hembra grávida, pasa desde el afectado a un nuevo huésped a través del contacto cercano y prolongado piel con piel.
Síntomas de la Sarna
El síntoma inicial y más común de la sarna es el picor, que es más intenso por la noche y con frecuencia es imposible de controlar y obliga al rascado. Los niños muy pequeños, sin el reflejo del rascado suficientemente desarrollado, pueden manifestar su molestia con irritabilidad, llanto y dificultad para dormir y alimentarse.
La erupción más habitual que acompaña a la sarna, es la presencia de pequeños granos rojos, que llamamos pápulas. La erupción más típica es el llamado “surco acarino”, una línea sinuosa, visible con el ojo humano, de 2-15mm, que corresponde al surco que el ácaro ha excavado en la epidermis, en cuyo extremo está alojado. Siendo tan característico, no es fácil observarlo, debido al rascado o a la infección por bacterias.
En casos más avanzados, las pápulas se extienden, aparecen erosiones, erupciones similares a eccema, signos de infección y, en ocasiones, ampollas de contenido líquido. Las localizaciones más típicas son: entre los dedos de las manos, muñecas, axilas, pies, cintura, glúteos, cara interna de muslos, areola en mujeres y genitales en hombres. En casos evolucionados, toda la piel puede afectarse.
Diagnóstico de la Sarna
El personal sanitario que atiende a una persona con picor hará preguntas que sirvan de orientación clínica y realizará un examen detallado de la piel completa del afectado. El examen visual de la piel, acompañado de los datos de historia clínica y la situación epidemiológica del entorno del paciente son suficientes, en la mayoría de los casos, para que el personal sanitario pueda establecer un diagnóstico de sarna clínica.
Es habitual que el médico utilice también un dispositivo de aumento provisto de diferentes fuentes de luz (dermatoscopio y otras técnicas de alta resolución) con el que puede ver mejor las estructuras del surco, incluida una porción del ácaro en su extremo. También puede visualizar el ácaro, sus heces o sus huevos, usado un microscopio convencional, en el que analiza el material obtenido del surco, bien por raspado o utilizando cinta adhesiva.
Tratamiento de la Sarna
La sarna tiene tratamiento eficaz. Si se acude al médico y se cumplimenta el tratamiento de forma adecuada, se alcanza la curación completa. La sarna puede tratarse con medicamentos aplicados sobre la piel o tomados por boca. Todos ellos son insecticidas que elimina el ácaro, pero no son muy eficaces contra los huevos, por lo que debe repetirse el tratamiento, siguiendo la pauta que recomiende el médico, para actuar sobre los ácaros que hubieran nacido de los huevos.
Los insecticidas tampoco son eficaces contra la dermatitis y el picor que ha producido la reacción de la persona afectada contra el ácaro. Por tanto, tras un tratamiento eficaz, el picor y las erupciones, suelen tardar unas cuatro semanas en desaparecer.
El factor crítico en el tratamiento de la sarna es evitar el recontagio, que es muy posible a partir de contactos que no tienen síntomas y no se han tratado. Para que el tratamiento sea útil, el ácaro debe eliminarse en todo el núcleo de convivencia y de forma concomitante. Por tanto, deben hacer el tratamiento el mismo día todas las personas que han tenido contacto cercano con el afectado desde un mes antes del comienzo de los síntomas, ya sea sexual, familiar o laboral (en instituciones de cuidados).
Prevención de la Sarna
No mantener relaciones sexuales con alguien infectado. La única manera de prevenir ser infectado es no mantener relaciones sexuales y no estar en contacto físico con alguien infectado. También es importante evitar la propagación del ácaro lavando ropa y sábanas en agua caliente a 60ºC.
Si usted tiene picores, de predominio nocturno, lesiones en la piel similares a las que se describen en el apartado 5 y, más aún si hay personas de su entorno con problemas similares, debe acudir cuanto antes al médico. Si se le diagnostica sarna, recuerde que esta enfermedad no refleja descuido ni falta de higiene y tiene un tratamiento eficaz, siempre que se cumpla de manera rigurosa.
Tabla Comparativa de las Enfermedades
| Enfermedad | Causa | Síntomas | Tratamiento |
|---|---|---|---|
| Tripofobia | Desconocida; asociada a respuestas evolutivas o factores personales | Ansiedad, náuseas, escalofríos, sudoración ante patrones repetitivos | Terapia de exposición, técnicas de relajación |
| Hidrosadenitis Supurativa (HS) | Enfermedad inmunomediada, inflamatoria y supurativa | Nódulos inflamados, abscesos, fístulas, cicatrices en áreas con glándulas sudoríparas | Tratamiento médico y quirúrgico para controlar la inflamación y las lesiones |
| Sarna (Escabiosis) | Infestación por el ácaro Sarcoptes scabiei | Picazón intensa (especialmente de noche), erupciones, surcos acariños | Medicamentos tópicos u orales para eliminar los ácaros |
Este artículo proporciona una visión general de tres condiciones distintas que pueden manifestarse con alteraciones en la piel. Es fundamental consultar a un profesional de la salud para obtener un diagnóstico preciso y un plan de tratamiento adecuado si experimenta alguno de los síntomas descritos.