La piel es el órgano más grande del cuerpo humano y está formada por tres capas: la epidermis, la dermis y la hipodermis. Lleva a cabo varias funciones, entre las que destaca su papel como barrera protectora que defiende a nuestro organismo de las agresiones de agentes externos como virus y bacterias, entre otros. La disciplina que se encarga de estudiar, prevenir y tratar las diversas patologías que afectan a la piel al igual que del cuidado de la piel sana se llama dermatología.
Las patologías que afectan a la piel pueden ser desde enfermedades cutáneas primarias, hasta enfermedades sistémicas cuyos síntomas se manifiesten a través de la piel. La mayor parte de las enfermedades de la piel no son graves, sin embargo, suelen acarrear síntomas molestos que además, pueden influir en el ánimo del paciente, ya que la mayoría de ellas suelen ser visibles. El origen de las enfermedades cutáneas puede ser muy diverso. Algunas son consecuencia de infecciones fúngicas o víricas, mientras que en otras intervienen factores ambientales y genéticos o incluso pueden estar causadas por problemas inmunológicos.
En este artículo, exploraremos algunas de las enfermedades más comunes de la piel, describiendo sus síntomas, tratamientos y formas de prevenirlas. También abordaremos una condición cutánea que puede indicar problemas de salud subyacentes: la acantosis nigricans.
Cuidado de la piel - ¿Cómo se pueden prevenir diversas enfermedades en la piel?
Acantosis Nigricans
La acantosis nigricans es una afección dermatológica caracterizada por la hiperpigmentación y engrosamiento de la piel, que aparece principalmente en las áreas del cuerpo con pliegues y arrugas, como los codos, las axilas o el cuello. No es una enfermedad en sí misma, sino más bien un indicador de una posible alteración en el organismo.
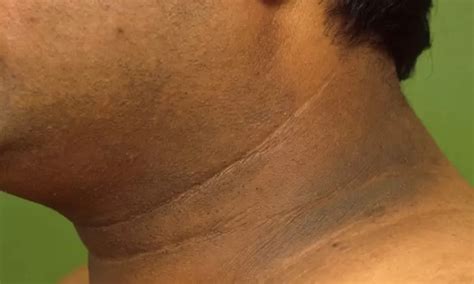
Acantosis Nigricans en el cuello.
Causas
- Resistencia a la insulina: Una condición pre-diabética que lleva al organismo a producir más insulina de lo normal.
- Trastornos endocrinos: Pueden estar vinculados con la acantosis nigricans.
- Cáncer: En raras ocasiones, puede ser un signo de ciertos tipos de cáncer, especialmente los linfomas, tumores del tracto gastrointestinal o del hígado.
Síntomas
- Hiperpigmentación de la piel en áreas de pliegues.
- Engrosamiento de la piel, dándole una apariencia rugosa.
- La pigmentación puede variar en color desde marrón claro hasta negro.
- En raras ocasiones, puede acompañarse de picazón o tener un olor desagradable.
Diagnóstico
La evaluación clínica debe incluir una revisión detallada de la historia médica del paciente, que puede proporcionar pistas sobre la causa subyacente. Además del examen físico y la historia clínica, es posible que se requieran exámenes complementarios para confirmar el diagnóstico y determinar la causa subyacente. Estos pueden incluir pruebas de laboratorio para evaluar los niveles de insulina y glucosa en sangre, y buscar signos de resistencia a la insulina.
Tratamiento
El tratamiento se enfoca principalmente en abordar la causa subyacente, además de mejorar la apariencia de la piel afectada.
- Resistencia a la insulina: Cambios en el estilo de vida, como la adopción de una dieta saludable y la realización de actividad física regular.
- Obesidad: La pérdida de peso puede reducir las manifestaciones cutáneas.
- Trastorno endocrino: Es esencial tratar la enfermedad subyacente.
En cuanto al tratamiento de las manifestaciones cutáneas, existen varias opciones disponibles. Los retinoides tópicos, como la tretinoína, pueden ser útiles para disminuir el engrosamiento de la piel. Las cremas de ácido salicílico y ácido láctico también pueden ser efectivas.
Prevención
La prevención implica controlar los factores de riesgo asociados, tales como mantener un peso saludable, seguir una dieta equilibrada y realizar ejercicio regularmente para prevenir la resistencia a la insulina.
Vitíligo
El vitíligo se caracteriza por la aparición de manchas blancas de distintos tamaños en diferentes partes del cuerpo, principalmente en las más expuestas al sol, como manos, brazos, cara y pies. Las manchas tienen los bordes bien delimitados y a veces estos presentan una apariencia más oscura o rojiza. Además, el vitíligo suele conllevar la aparición temprana de canas, sobre todo en las zonas de las manchas.
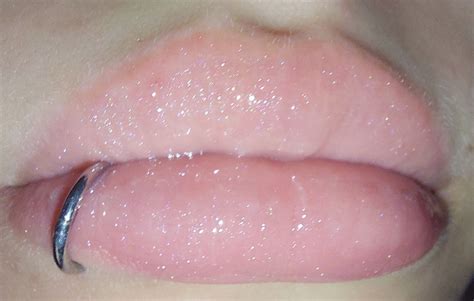
Vitíligo en el labio inferior.
La enfermedad se produce como consecuencia de la destrucción o un funcionamiento incorrecto de los melanocitos, que son las células que producen melanina (pigmento que determina el color del cabello y de la piel). Por eso, aunque afecta a todos los tipos de piel, es más perceptible en las pieles de tono oscuro.
No es una enfermedad contagiosa ni con pronóstico grave, sin embargo, puede provocar quemaduras solares o cáncer de piel entre otras complicaciones. La piel afectada de vitíligo en escasas ocasiones recupera su color, y la mayoría de las veces, la falta de pigmentación se extiende por diversas partes del cuerpo.
Tratamiento
Una vez diagnosticado el vitíligo, mediante análisis de sangre o biopsia, se pueden iniciar tratamientos para equilibrar el tono de la piel, como por ejemplo:
- Despigmentación de las zonas no afectadas.
- Medicamentos con cremas con corticoides.
- Activación de los melanocitos mediante la exposición a los rayos UVA.
- Cirugía.
Causas
La causa de la enfermedad aún es desconocida, aunque muchas investigaciones señalan que el responsable puede ser la combinación del componente genético y el ambiental.
En concreto, las investigaciones apuntan que el vitíligo tiene un patrón de herencia poligénica, es decir, son múltiples alelos los que contribuyen al riesgo genético de la enfermedad. Hace tiempo que se sospechaba la relación entre la genética y el desarrollo del vitíligo puesto que los familiares de primer grado de personas con esta enfermedad presentan una mayor incidencia de vitíligo que la población general. En concreto, los hermanos de personas afectadas tienen una prevalencia del 6% que aumenta hasta un 23% en el caso de gemelos.
En cuanto a los factores ambientales, se ha observado que la exposición a diversas sustancias químicas, como los compuestos fenólicos, alteran la síntesis de melanina y por tanto, pueden desencadenar el vitíligo.
Acné
Entre las enfermedades de la piel, el acné es la más común y la más conocida. Tiene una prevalencia del 80% en personas de entre 11 y 30 años, aunque su pico máximo de incidencia lo alcanza en mujeres de entre 14 y 17 años y en hombres de entre 16 y 19. En general, el acné, en cualquiera de sus grados, suele remitir espontáneamente entre los 20-25 años, aunque algunas mujeres lo padecen más allá de los 40.

Acné en la cara.
La enfermedad se caracteriza por la aparición, normalmente en el rostro, de comedones (granos con sebo) que pueden llegar a romperse e infectarse, convirtiéndose en pústulas o incluso formar quistes. El acné se produce porque los folículos pilosos se obstruyen con células muertas de la piel, bacterias o sebo seco que va acumulándose y bloquea el sebo que debería salir a la superficie de la piel por los poros.
En función del daño producido en la piel, y del número de granos presentes, el acné puede ser leve, moderado o grave.
Causas
Se trata de una enfermedad multifactorial, es decir, es provocada por la intervención de varios factores, que en este caso son genéticos, ambientales e individuales de la piel.
Diversos estudios han demostrado recientemente la heredabilidad del acné. Una reciente investigación del instituto de dermatología del King’s College y genetistas de la misma universidad encontró 15 variantes genéticas relacionadas con el acné, que influían en la forma de los folículos pilosos, haciéndolos más propensos a desarrollar una inflamación bacteriana.
El desencadenante del acné suele ser la pubertad, una etapa en la que se sucede un cambio hormonal, especialmente se produce un aumento de los andrógenos, y esto provoca la estimulación de las glándulas sebáceas.
Tratamiento
Aunque normalmente desaparece de forma espontánea, un dermatólogo puede recomendar en cada caso tratamientos enfocados a aliviar los signos del acné.
Cáncer de Piel
Este tipo de cáncer surge cuando crecen de forma descontrolada células anómalas de la piel, debido a daños en su ADN provocados sobre todo por la radiación ultravioleta. Aunque es más frecuente en áreas del cuerpo expuestas al sol como cara, cuello, pecho, brazos y piernas, también puede ocurrir en las zonas que normalmente no se ven expuestas como las palmas de las manos o debajo de las uñas.
Melanoma in situ.
Entre los tipos de cáncer de piel que existen, el melanoma es el más peligroso, puesto que es su fase avanzada se puede extender a órganos internos y por tanto poner en riesgo la vida de la persona. Detectado a tiempo, suele tener cura, por ello hay que prestar mucha atención a sus primeras manifestaciones.
Primeras Manifestaciones
- Manchas grandes de tono marrón con motas oscuras más pequeñas.
- Lunares que cambian de tamaño, color o presenten sangrado.
- Pequeñas lesiones con borde irregular y partes en color rojizo, blanco o azulado.
- Lesiones acompañadas de picor o ardor.
- Lesiones oscuras en las palmas de las manos, las plantas de los pies o en las mucosas de la boca, la nariz, vagina o ano.
El número de casos de melanoma se ha triplicado en los últimos 20 años. La proliferación de las actividades al aire libre o los salones de bronceado son algunos de los motivos que se barajan para explicar este gran aumento.
Tratamiento
El tratamiento principal de este tipo de cáncer de piel es la cirugía para retirar el crecimiento maligno. Si el cáncer está avanzado, se procede a un tratamiento mediante quimioterapia, radioterapia o inmunoterapia para ralentizar el avance de la enfermedad.
Causas
En el desarrollo de esta enfermedad intervienen factores ambientales y genéticos. En aproximadamente el 10% de los casos, el melanoma se da en varios miembros de una misma familia. Estos casos familiares se deben, normalmente, a cambios genéticos hereditarios que aumentan el riesgo a desarrollar este tipo de cáncer. Hoy en día se conocen varios genes asociados con el melanoma, aunque los más estudiados son el CDKN2A y el MC1R.
En cuanto a los factores ambientales, destaca la exposición intensa al sol. Por este motivo debemos concienciarnos sobre la importancia de usar protección, especialmente en el rostro, todos los meses del año.
Pie de Atleta
Esta enfermedad de la piel es una infección causada por un hongo, y suele comenzar entre los dedos de los pies. La enfermedad se caracteriza por erupciones que pueden estar acompañadas de picor y ardor y que pueden causar descamación.
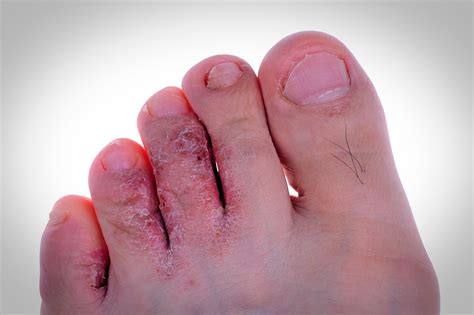
Pie de atleta interdigital.
El pie de aleta es muy contagioso, ya que se puede propagar fácilmente a otras partes del cuerpo del propio afectado o a otras personas al tener contacto con la parte infectada o compartir, por ejemplo, una toalla. El hongo que provoca el pie de aleta es el mismo que causa la tiña. Se trata de un microorganismo cuyo crecimiento se ve favorecido en entornos húmedos y cálidos.
Prácticas que Aumentan el Riesgo
- Usar habitualmente calcetines y zapatos húmedos o muy ajustados.
- Compartir calzado, ropa de cama o esterillas con alguien que tenga la infección.
- Andar descalzo en sitios públicos favorables al desarrollo del hongo, como saunas, vestuarios, piscinas o duchas comunes.
Tratamiento
El pie de aleta se trata con cremas antimicóticas, que destruyen el hongo.
Verrugas
Las verrugas son unas prominencias epidérmicas benignas que pueden aparecer en cualquier parte del cuerpo, aunque son más frecuentes en dedos y manos. Normalmente son asintomáticas, aunque en ocasiones pueden causar un dolor leve, y a pesar de que suelen desaparecer por sí solas al cabo de un par de años, también pueden eliminarse antes mediante tratamientos como la aplicación de fármacos con ácido salicílico o la crioterapia, que consiste en aplicar nitrógeno líquido a la verruga, entre otros.
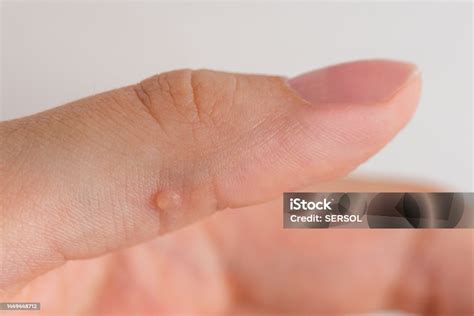
Verruga vulgar en la mano.
Causas
Las verrugas están causadas por algunos tipos de virus del papiloma humano, del que existen al menos 150 variantes.
Los virus que provocan verrugas pueden contagiarse mediante contacto cutáneo o por el uso compartido de objetos. Debido a que se trata de una infección, el sistema inmune de cada persona responde de manera diferente, y los niños pequeños o quienes lo tienen debilitado por enfermedades como el SIDA o debido a trasplantes, son más vulnerables.
Psoriasis
La psoriasis está causada por una aceleración del ciclo de vida de las células cutáneas, que provoca que estas se acumulen en la superficie de la piel dando lugar a escamas y manchas rojizas que provocan picor e incluso dolor.
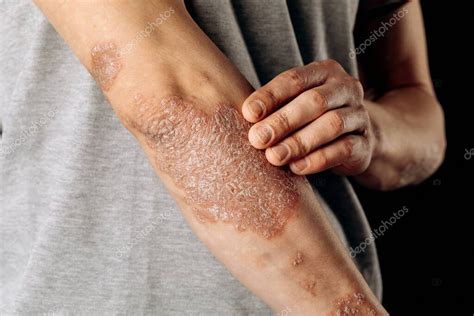
Psoriasis en el codo.
Síntomas Comunes
- Manchas rojas en la piel cubiertas con escamas.
- Piel seca y agrietada que incluso puede sangrar.
- Picor, ardor y dolor.
- Uñas más gruesas de lo normal y agrietadas.
- Articulaciones inflamadas.
La psoriasis se manifiesta en brotes, que pueden durar semanas o meses y luego disminuir, aunque vuelven a aparecer al cabo de un tiempo ya que se trata de una enfermedad crónica que no tiene cura. Por eso, el control de los síntomas es el principal objetivo de los tratamientos.
Tratamientos
- Tópicos: cremas, normalmente con corticosteroides que se aplican en casos leves de psoriasis.
- Fototerapia: se basa en la radiación con luz ultravioleta, bien natural o bien artificial.
- Medicamentos sistémicos, como por ejemplo los retinoides: se usan en casos más acusados de psoriasis o cuando esta es resistente a otros tratamientos.
Causas
La psoriasis es multifactorial, ya que intervienen tanto factores genéticos como ambientales.
Se ha demostrado que tener padres con psoriasis aumenta el riesgo de contraer esta misma enfermedad. En un meta-análisis en el que se compararon variaciones genéticas en 39.000 participantes, se identificaron 16 marcadores asociados con la psoriasis. Entre los factores ambientales que aumentan las probabilidades de padecer psoriasis encontramos un sistema inmune debilitado, niveles altos de estrés, la obesidad o el tabaquismo.