La enfermedad por el nuevo coronavirus SARS-CoV-2 (COVID-19) se presenta habitualmente con síntomas respiratorios, pero se han descrito manifestaciones clínicas en otras localizaciones, como en la piel. La enfermedad COVID‑2019 (coronavirus disease 2019), causada por el nuevo virus SARS‑CoV‑2 (severe acute respiratory syndrome coronavirus 2), puede afectar diferentes órganos, incluida, probablemente, la piel. No existe hasta ahora una clasificación detallada ni una descripción de las manifestaciones cutáneas de la enfermedad.
Esta información puede resultar útil para el abordaje de los pacientes y para reconocer a los pacientes paucisintomáticos, y puede proporcionar información pronóstica.
Manifestaciones Dermatológicas del COVID 19 en Pediatría - Telecapacitación INSN
Introducción
La Enfermedad del Coronavirus 2019 (COVID-19) es una enfermedad infecciosa causada por el coronavirus 2 del síndrome respiratorio agudo grave (SARS-CoV-2). La COVID-19 puede presentarse con síntomas parecidos a los de la gripe, como tos seca, fatiga, falta de aliento, anosmia, aunque también existen portadores asintomáticos.
Las complicaciones incluyen neumonía, síndrome respiratorio agudo severo (SARS), trombosis, sepsis e incluso fallo multiorgánico y muerte. Se estima que el número básico de reproducción (R0) del SARS-CoV-2 es de entre 1,4 y 6,5, lo que implica una contagiosidad aproximadamente del doble que la gripe común.
Al comienzo de la pandemia, entre diciembre de 2019 y febrero de 2020, los trabajos de investigación en la población china no tuvieron en cuenta las manifestaciones cutáneas inducidas por el virus. Se describieron distintas dermatosis ocupacionales entre los trabajadores sanitarios, secundarias al uso de mascarillas, equipos de protección individual y al lavado de manos.
Las patologías encontradas más frecuentes son: dermatitis irritativa de contacto aguda o crónica, heridas por presión, urticaria retardada por presión, xerosis cutánea y agravamiento de dermatosis previas; incluyendo acné vulgar, dermatitis seborreica y rosácea.
La primera descripción de manifestaciones cutáneas asociadas a la COVID-19 se hizo en pacientes hospitalizados italianos, en febrero de 2020. De un total de 88 pacientes valorados por dermatólogos, 18(20,5%) desarrollaron manifestaciones cutáneas durante o después de la hospitalización. 14 pacientes (15,9%) desarrollaron un exantema maculopapular, 3 pacientes (3,4%) urticaria aguda y 1 paciente (1,1%) un exantema vesicular variceliforme.
Desde entonces, se han realizado multitud de estudios de investigación describiendo las características clínicas e histológicas de las diferentes manifestaciones cutáneas en pacientes con COVID-19, especialmente en España e Italia, las dos regiones de Europa que se han visto más afectadas durante esta pandemia.
La evaluación dermatológica de los pacientes con sospecha clínica de COVID-19 debe hacerse siempre manteniendo las medidas de protección individual, evitando el auto contagio o la propagación a otros pacientes. Se debe utilizar material desechable para transportar los equipos fotográficos y para realizar las biopsias de piel. El instrumental utilizado que no sea desechable se puede desinfectar en una solución de etanol al 70%.
Clasificación de las Manifestaciones Cutáneas
El SARS-CoV-2 puede producir manifestaciones cutáneas inespecíficas (parecidas a las producidas por otros virus), entre las que se encuentran el exantema maculopapular, la urticaria aguda o las lesiones de lívedo reticular. También puede producir manifestaciones sugestivas, aunque no diagnósticas, de COVID-19, entre las que se encuentran las lesiones vesiculares “variceliformes” y las lesiones de “acroisquemia” o también llamadas “pseudo-perniosis”. Se ha estimado una incidencia del 20% de manifestaciones cutáneas en pacientes hospitalizados.
Sin embargo, la incidencia en la población general se desconoce, debido a la falta de datos en pacientes asintomáticos o paucisintomáticos.
La primera clasificación de las manifestaciones cutáneas asociadas a la COVID-19 fue realizada por investigadores españoles dentro del estudio COVID-PIEL. En este estudio se incluyeron 375 casos de lesiones cutáneas, con diagnóstico de sospecha o confirmado para COVID-19.
Se describieron 5 patrones principales de presentación:
| Patrón Clínico | Descripción |
|---|---|
| Lesiones acrales con eritema-edema y vesículas o pústulas (pseudo-perniosis) | Lesiones rojo-violáceas, que con la evolución pueden derivar en vesículas o pústulas. |
| Patrón vesiculoso | Exantema vesicular variceliforme, que puede ser difuso o localizado. |
| Patrón urticariforme | Urticaria aguda, muy pruriginosa, que afecta principalmente al tronco y raíz de miembros. |
| Patrón maculopapular | Incluye formas purpúricas, perifoliculares, pseudo-vesiculares, eritema multiforme, pitiriasis rosada y eritema elevatum diutinum. |
| Lesiones de lívedo o necrosis | Lesiones sugerentes de enfermedad vascular oclusiva, incluidas áreas de isquemia acral o troncal. |
Estos patrones de presentación y su frecuencia estimada fueron confirmados en un estudio de 277 casos en población francesa. No obstante, debido a la gran variabilidad existente en las formas de presentación de las lesiones cutáneas, hasta el 15% de las lesiones no pudieron ser clasificadas en ninguno de los grupos anteriores.
1. Lesiones Acrales con Eritema-Edema y Vesículas o Pústulas (Pseudo-Perniosis)
Se producen en pacientes jóvenes, asintomáticos o paucisintomáticos, y tienden a aparecer en etapas tardías de la infección. Suelen afectar con mayor frecuencia a pies (81,8%) que a manos (31,1%). Se distribuyen de manera asimétrica entre dedos, superficie ventral y dorsal, afectando en ocasiones a otras zonas corporales como tobillos, rodillas, u orejas. Se trata de lesiones rojo-violáceas, que con la evolución pueden derivar en vesículas o pústulas. Son dolorosas en casi la mitad de los casos y se resuelven sin dejar cicatriz en un plazo medio de 2-3 semanas.
Se han descrito dos subgrupos de lesiones: tipo perniosis y tipo eritema multiforme, en función de si predominan las lesiones nodulares o vesiculares respectivamente. Las lesiones tipo eritema multiforme tienden a aparecer en gente más joven, afectar a más zonas corporales y tener una duración menor.
Pseudo-perniosis en paciente COVID-19.
Se debe diferenciar de otras entidades como la acrocianosis, púrpura de Schönlein-Henoch, vasculitis séptica, o déficit de proteína C. Al contrario que la perniosis típica, no guarda relación con el frío o traumatismos, tiende a ser más asimétrica y los tratamientos como corticoides o vasodilatadores tópicos no suelen ser efectivos en el curso de la enfermedad.
También se debe diferenciar de las lesiones acrales isquémicas en pacientes con cuadros graves de COVID-19 y alteraciones de coagulación intravascular diseminada, las cuales se presentan con cianosis y gangrena seca en las zonas acrales, especialmente dedos y talones.
Este tipo de lesiones han sido descritas simultáneamente por varios grupos, por lo que se han denominado de diferentes formas, incluyendo acroisquemia, pseudo-perniosis, similar a perniosis, similar a eritema pernio, síntomas vasculares de la COVID-19 o acrosíndromes, y sabañones del confinamiento. Se han propuesto factores tanto inmunológicos como de la vía de la coagulación en su etiopatogénesis.
Por un lado, la respuesta inmunitaria viral frente al SARS-CoV-2 estimula el aumento en los niveles de interferón tipo I (IFN-I), al igual que ocurre en el lupus perniosiforme (chilblain lupus en inglés) y en las interferonopatías monogénicas, como el síndrome de Aicardi-Goutiéres o la vasculopatía asociada a STING de inicio en la infancia (SAVI, por sus siglas en inglés). Esta respuesta IFN-I mediada podría ser beneficiosa en la respuesta celular frente al virus, evitando la replicación viral en las fases precoces. Aunque tan sólo es una hipótesis, explicaría porque en estos pacientes la COVID-19 suele ser leve o incluso asintomática. Los pacientes de edad avanzada y con formas más severas de la enfermedad no suelen presentar este tipo de lesiones.
Por otro lado, las alteraciones en la cascada de la coagulación producidas en la COVID-19 pueden generar una oclusión vascular en forma de microangiopatía trombótica. Probablemente, la combinación de ambos factores etiológicos expliquen la variabilidad existente entre las lesiones de pseudo-perniosis en gente sana, los fenómenos de isquemia acral en hospitalizados graves y los cuadros intermedios entre ambos.
Existe controversia entre la relación causal de la COVID-19 y las lesiones de pseudo-perniosis. Debido a que aparecen tardíamente en el curso de la enfermedad, la PCR nasofaríngea para SARS-CoV-2 suele ser negativa. Incluso los estudios serológicos, tanto por técnica de inmunocromatografía como mediante ELISA, pueden ser negativos para IgM/IgA e incluso para IgG.
No obstante, un reciente estudio de autores españoles ha detectado la presencia del SARS-CoV-2 en el endotelio y las glándulas ecrinas de pacientes con este tipo de lesiones, mediante técnicas de inmunohistoquímica e incluso microscopía electrónica. Esta presencia viral se ha demostrado incluso en pacientes con PCR y serologías negativas con este tipo de lesiones.
2. Patrón Vesiculoso
Se considera una manifestación cutánea sugestiva de COVID-19, al igual que la pseudo-perniosis. El exantema vesicular variceliforme aparece coincidente al resto de síntomas o dentro de las 2 primeras semanas, aunque también puede aparecer antes que las manifestaciones respiratorias de la COVID-19. Se han descrito dos formas de presentación diferentes: difusa y localizada.
La forma difusa es la más frecuente, consiste en lesiones polimorfas de pápulas, vesículas e incluso pústulas, con una distribución corporal generalizada, afectando incluso a las palmas y plantas. La forma localizada consiste en lesiones monomorfas más pequeñas, en el mismo estadio evolutivo, que suelen localizarse en el pecho y/o la espalda. No hay que confundir este tipo de lesiones con las reactivaciones de los virus herpes simple o zoster. Estas reactivaciones son relativamente frecuentes en pacientes con COVID-19 debido al estado de inmunosupresión relativa generado por la infección.
Exantema vesicular difuso en paciente COVID-19.
Las lesiones vesiculares en los exantemas virales se producen como consecuencia directa de replicación viral en el endotelio o en el queratinocito, hallándose partículas virales en el contenido de las vesículas.
No obstante, las pruebas de PCR para SARS-CoV-2 realizadas del contenido de las vesículas y de las biopsias de piel de estos pacientes son negativas. Debido a la falta de estandarización en la realización de los tests diagnósticos en muestras de piel no se puede descartar con seguridad la presencia del virus en estas lesiones. No obstante, de estar presente, la capacidad infectiva a través de las lesiones cutáneas sería baja.
3. Patrón Urticariforme
La infección por SARS-CoV-2 puede desencadenar episodios de urticaria aguda. Suele ser coincidente con el inicio de los síntomas o aparecer dentro de las primeras 2 semanas y son muy pruriginosas. También se ha descrito la asociación de urticaria con pirexia como manifestación precoz de la COVID-19, incluso antes del inicio de los síntomas respiratorios. Predomina la afectación troncular y de raíz de miembros. Suele durar unos 5-7 días como máximo y responde bien al uso de antihistamínicos H1 no sedantes.
En ocasiones se puede confundir clínicamente con un cuadro de eritema multiforme. No obstante, son cuadros que aparecen más tardíamente, las lesiones no son evanescentes y tienden a persistir durante más tiempo.
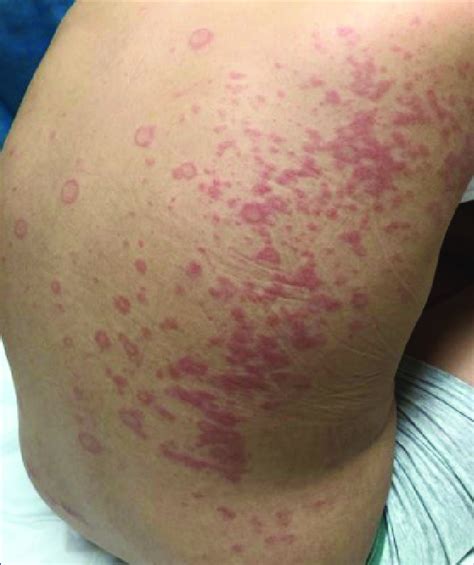
Exantema urticariforme en paciente COVID-19.
4. Patrón Maculopapular
Son el tipo de manifestación más frecuente. Dentro de este patrón se engloban varios tipos de presentación clínica, incluyendo formas purpúricas, perifoliculares, pseudo-vesiculares, eritema multiforme, pitiriasis rosada y eritema elevatum diutinum. Histológicamente se han descrito hallazgos muy variados, entre los que se incluyen vasculitis linfocítica, dilatación vascular, microtrombos, e incluso acantolisis disqueratótica (enfermedad de Grover).
Exantema maculopapular en paciente COVID-19.
El exantema maculopapular purpúrico fue de los primeros en describirse. Clínicamente se puede confundir con un dengue.
Otras manifestaciones dermatológicas
Otras manifestaciones dermatológicas que hay que considerar son las debidas a efectos secundarios de ciertos fármacos utilizados en el tratamiento de la COVID-19. En especial, hay que tener en cuenta los posibles efectos adversos sobre la piel de la hidroxicloroquina, como la hiperpigmentación cutánea, el prurito, la xerosis cutánea, la alopecia, la urticaria, las erupciones morbiliformes o maculopapulares y las dermatitis exfoliativas.
La azitromicina también puede producir exantemas cutáneos, prurito o síndrome de Stevens-Johnson. Entre los efectos adversos más frecuentes de la asociación de lopinavir y ritonavir se incluyen las erupciones maculopapulares, el prurito, el eccema y la dermatitis seborreica.
Se han descrito otras lesiones cutáneas más graves, causadas por microtrombosis relacionadas con el daño endotelial y los trastornos vasculares producidos en la COVID-19.
tags: #manifestaciones #dermatologicas #covid