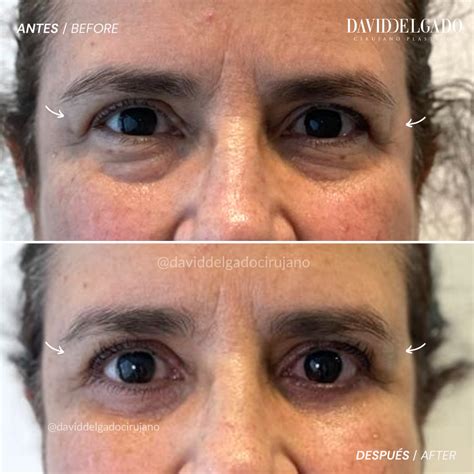
¿Te estás planteando una mastopexia y te preocupa la cicatriz? Es una de las dudas más frecuentes que escucho en consulta. Y es totalmente normal. La elevación de pecho es una cirugía transformadora, pero como toda intervención que implica reposicionar tejidos, deja marca. La buena noticia es que hoy en día contamos con técnicas que permiten que las cicatrices sean cada vez más finas, estéticas y poco visibles.
La mastopexia, también conocida como elevación mamaria, es una intervención que busca reposicionar la glándula mamaria y recolocar la areola en una posición más armónica y juvenil. Como siempre digo a mis pacientes: la mastopexia no aumenta el volumen del pecho, lo realza. En algunos casos, la elevación mamaria se combina con un aumento de pecho cuando, además de la caída, existe una pérdida significativa de volumen.
Como cirujano plástico, sé que una de las mayores dudas que tienen mis pacientes antes de una mastopexia es cómo quedarán las cicatrices. Y es completamente normal. Pero también les digo algo que creo firmemente: una cicatriz bien hecha, bien cuidada y bien situada puede pasar prácticamente desapercibida.
Es importante decir que las cicatrices no las hace el cirujano plástico. Las hace el paciente. Esto significa que es su biología, su capacidad de cicatrización, la que va a determinar el resultado final. Como todos sabemos, hay gente que cicatriza mejor que otra, y sobre todo, hay zonas que cicatrizan mejor que otras.
Tipos de Cicatrices en Mastopexia
Tras una mastopexia, el reposicionamiento del tejido mamario hace inevitable la aparición de cicatrices. Lo importante no es si habrá cicatrices, sino cómo evolucionarán. Cada técnica se adapta al tipo de pecho, al grado de caída y a las expectativas estéticas. No existe una solución universal, pero sí un enfoque personalizado para lograr el resultado más armónico y natural posible. El objetivo no es solo elevar el pecho, sino devolverle forma, firmeza y confianza a la paciente.
Las cicatrices varían en función del tipo de cirugía realizada y la técnica quirúrgica empleada.
- Periareolar: Es la opción menos visible, ya que la incisión se realiza justo en el borde entre la piel de la mama y la areola, donde el cambio de color camufla la marca. Se utiliza sobre todo en casos leves, cuando solo hay un mínimo grado de caída (ptosis). Esta técnica tiene la ventaja de dejar una cicatriz circular disimulada, pero su uso es limitado: si hay exceso importante de piel, no permite una corrección completa. En mamas más caídas, esta técnica suele quedarse corta.
- Vertical o lollipop: Se combina una incisión periareolar con una línea vertical que baja desde la areola hasta el surco submamario. Es la técnica más empleada en mastopexias de grado moderado, ya que permite una elevación notable y un resultado estético equilibrado. En mi experiencia, este patrón deja una cicatriz muy aceptable en la mayoría de casos, y con una evolución buena, puede volverse apenas perceptible. La clave está en el cierre por planos y el cuidado postoperatorio.
- En "T" invertida: Este patrón incluye la cicatriz vertical más una incisión horizontal en el surco submamario. Se reserva para casos de ptosis severa o cuando es necesario eliminar una gran cantidad de piel. Aunque deja más cicatriz, permite una remodelación completa y firme del pecho. Como suelo explicar, la cicatriz horizontal queda escondida en el pliegue natural y, bien gestionada, suele evolucionar de forma muy satisfactoria. Para muchas pacientes, el resultado en forma y firmeza compensa sobradamente la longitud de la cicatriz.
- Submamaria: Esta cicatriz se encuentra en el pliegue natural bajo el seno. El uso de suturas de calidad y la aplicación de técnicas avanzadas de cierre quirúrgico minimizan el impacto de esta cicatriz.
- Axilar: Cuando se trata de minimizar cicatrices, el aumento de pecho por vía axilar es, sin duda, la mejor opción. Entre todas las opciones quirúrgicas, el aumento de pecho por vía axilar se destaca como la mejor opción para minimizar cicatrices visibles en los senos, ya que desplaza la incisión hacia la axila, una zona mucho menos expuesta.

Factores que Influyen en la Cicatrización
Hay pacientes que cicatrizan muy bien, con cicatrices finas y poco pigmentadas, mientras que otras tienen una tendencia natural a formar queloides o cicatrices hipertróficas. Factores como el fototipo, el grosor dérmico o incluso los antecedentes familiares influyen mucho. Por eso, siempre hago una valoración previa para anticipar el comportamiento cicatricial y ajustar la técnica en consecuencia.
Cuidado de mi cicatriz después de la cirugía
Los queloides y las cicatrices hipertróficas (CH) representan alteraciones en la reparación de las heridas en individuos predispuestos. Estas alteraciones se caracterizan básicamente por una síntesis desmesurada de tejido conectivo en respuesta al trauma, la cirugía, las quemaduras y las inflamaciones, aunque ocasionalmente pueden producirse de manera espontánea.
Los queloides se distinguen de las cicatrices hipertróficas en que se extienden más allá de la herida original y rara vez remiten mientras que las cicatrices hipertróficas se limitan al lugar de la herida y tienden a desaparecer con el tiempo, por lo que en general no requieren tratamiento.
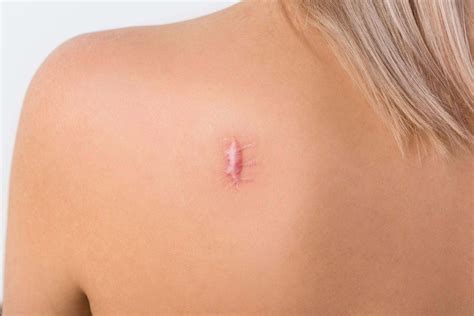
Nuestro organismo presenta un sistema de reparación cutánea natural como respuesta a lesiones de cualquier tipo, con el objetivo de restaurar la integridad y la firmeza del tejido dañado. Este mecanismo de restauración cutánea se puede dividir en tres fases:
- Fase inflamatoria: necesaria para la eliminación de restos del tejido dañado y para evitar la infección, al mismo tiempo es el inicio de la cicatrización.
- Fase proliferativa o fibroblástica: que consiste en la proliferación de fibroblastos que sintetizan gran cantidad de colágeno y sustancia fundamental.
- Fase madurativa o de remodelación: en la que el colágeno sufre una serie de transformaciones que le darán mayor fuerza de tensión.
Los queloides y las CH son grados patológicos de un mismo proceso fisiológico y corresponden a tumores fibrosos que proceden de un depósito exagerado de colágeno y sustancia fundamental.
Además de estos estudios, y aunque la etiopatogenia no está aclarada, se han asociado una serie de factores favorecedores:
- Factor genético: La tendencia a su presentación podría heredarse, incluso algunos autores han descrito patrones de herencia autosómica dominante o recesiva; además, algunas razas, especialmente la negra, tienen mayor susceptibilidad a padecerlos.
- Factor traumático: Es el factor más determinante. La tensión de la piel o de la herida es el factor crítico para el desarrollo de queloides y CH. Existen regiones cutáneas que soportan grandes tensiones; el área esternal (por la expansión torácica con los movimientos respiratorios y el peso de las mamas) y el área delto-acromio-clavicular (por el peso de la extremidad superior) son regiones que soportan mucha tensión y, por ello, tienen tendencia a desarrollar queloides y CH. Otras áreas conflictivas son: submandibular, braquial, antebraquial, glútea y femoral.
- Factor endocrino: Los queloides y las CH aparecen con mayor frecuencia en la pubertad; además, pueden experimentar un aumento durante el embarazo.
- Asociación con otras enfermedades dermatológicas: Que pueden favorecer su aparición, como la varicela, el acné, las foliculitis y múltiples lesiones inflamatorias.
En la siguiente tabla se resumen las principales diferencias entre queloides y cicatrices hipertróficas:
| Característica | Cicatriz Hipertrófica | Queloide |
|---|---|---|
| Extensión | Limitada al área de la herida original | Se extiende más allá de la herida original |
| Remisión | Tiende a remitir con el tiempo | Rara vez remite sin tratamiento |
| Tratamiento | Suele responder a tratamientos tópicos | Requiere tratamientos más agresivos |
Estrategias para Minimizar las Cicatrices
Para minimizar el riesgo de queloides en cirugía estética, existen diversas estrategias que pueden implementarse antes, durante y después de una cirugía estética para reducir la posibilidad de desarrollar queloides.
- En la planificación quirúrgica, es fundamental elegir la ubicación de las incisiones en áreas menos propensas a generar cicatrices visibles.
- El uso de técnicas de sutura avanzadas y el empleo de apósitos de silicona o compresión en la fase postoperatoria ayudan a mejorar la cicatrización.
- El tratamiento preventivo con corticosteroides en pacientes con antecedentes de queloides también puede ser una opción recomendada por el especialista.
Tratamientos para Queloides y Cicatrices Hipertróficas
En el caso de las CH, debido a su natural tendencia a la resolución espontánea, no suele requerirse la intervención terapéutica. En cualquier caso, suelen responder a medidas tópicas del tipo vendajes compresivos, ácido retinoico tópico o corticoides intralesionales, tratamientos que serán abordados con mayor extensión más adelante.
En general, el tratamiento de los queloides es tarea del especialista, por ser éste difícil y decepcionante en muchos casos. Por ello, son importantes las consideraciones preventivas. En aquellos pacientes con predisposición personal a desarrollar queloides es preferible evitar los procedimientos quirúrgicos en la medida de lo posible, sobre todo si la cirugía es requerida por motivos estéticos y en localizaciones con tendencia a la producción de queloides.
Si fuera necesaria la intervención quirúrgica, ésta debe realizarse con material adecuado y en estricta asepsia; asimismo, se debe minimizar el trauma, evitar materiales extraños, espacios muertos, hematomas, infección y toda causa de tensión en la herida. La incisión debe seguir siempre las «líneas de tensión» que son aquellas que se manifiestan (p. ej. en la región facial) con las distintas formas de expresión (sonrisas, parpadeo, etc.), siendo perpendiculares a los músculos de la zona. La electro y la quimiocirugía también pueden ser origen de CH y queloides, mientras que la crioterapia no suele ocasionarlas.
En el tratamiento específico de los queloides se han empleado, con diferente éxito, varias modalidades.
- Corticoides tópicos: Al principio, puede intentarse una administración tópica con un corticoide potente (furoato de mometasona o acetónida de triamcinolona al 0,1%) o muy potente (propionato de clobetasol), en cura oclusiva o sin ella, asegurándonos de que no lo aplicamos en piel sana; sin embargo, la vía de elección para el tratamiento de queloides es la inyección intralesional, que ha demostrado una tasa de recurrencia muy baja, del 10 al 50% (siendo la tasa de recurrencia tras escisión quirúrgica aislada del 50 al 80%). En pruebas de laboratorio se ha demostrado una reducción de la síntesis del colágeno por parte de los fibroblastos y un aumento de la degradación del colágeno queloideo.
- Cirugía: Como monoterapia, la extirpación quirúrgica del queloide tiene una alta tasa de recurrencia (50-80%), por lo que es muy desaconsejable. Se puede utilizar en aquellos queloides que no responden al tratamiento tópico y debe siempre combinarse con otras modalidades terapéuticas, como la infiltración corticoidea en la herida quirúrgica (repitiendo cada 3-4 semanas a criterio del especialista), la terapia compresiva (que supone la compresión constante de la herida durante un largo período de tiempo mayor o igual a 4-6 meses) y la radioterapia posquirúrgica (en forma de radiación beta o con agujas de iridio).
- Crioterapia: Consiste en el tratamiento de lesiones mediante la aplicación de un agente criógeno, en la mayoría de los casos nitrógeno líquido a 196 °C. La aplicación de nitrógeno líquido ha demostrado ser eficaz en aquellos queloides que son recientes y menores de 5 cm, así se ha demostrado una tasa de respuestas entre moderadas y positivas del 85%. Su aplicación debe repetirse cada 3-4 semanas hasta la curación (varios meses), sin olvidar que podemos provocar una hipopigmentación residual con bastante frecuencia.
- Presoterapia: La terapia compresiva mediante cintas aislantes y vendajes elásticos se ha descrito como método reductor de queloides y CH; sin embargo, para que sean útiles deben ejercer una presión mayor a 25-40 mmHg (con el fin de superar la presión intracapilar) durante largos períodos de tiempo (12-19 h al día durante muchos meses).
- Láminas de gel de silicona: Suelen ser apósitos delgados y flexibles que están recubiertos por un gel de silicona. La lámina debe cortarse hasta un tamaño que recubra toda la cicatriz, dejando 1 cm centímetro de más, y debe aplicarse sobre el área limpia y seca. Puede llevarse las 24 h del día, aunque diferentes estudios creen suficiente su aplicación durante 12 h al día. El apósito debe retirarse una vez al día para inspeccionar y limpiar la piel, y puede volver a utilizarse el mismo hasta 3-10 días o hasta que sus propiedades adherentes sean insuficientes. Si aparece maceración o eritema, debe suspenderse su utilización hasta que los síntomas y signos desaparezcan; después puede continuarse el tratamiento aumentando de forma gradual el tiempo de contacto y, si los síntomas persistieran, debe interrumpirse su utilización. El modo de acción del gel de silicona es desconocido. No actúa por presión puesto que sólo ejerce de 1 a 12,8 mmHg. Se cree que afecta la hidratación de la cicatriz y en estudios experimentales en animales se ha comprobado su influencia en la remodelación y la maduración del colágeno, aunque no se ha demostrado el paso de la silicona a la dermis o la epidermis.
- Retinoides tópicos: Los retinoides son fármacos derivados de la vitamina A que han demostrado numerosos efectos beneficiosos en la piel (inducción de la diferenciación de células epidérmicas, disminución en la producción de sebo, modulación de la respuesta inmune, etc.), aunque su mecanismo de acción en las CH y los queloides sigue siendo desconocido. Se suele utilizar el ácido retinoico o la tretinoína a concentraciones del 0,025 hasta el 0,05% durante períodos prolongados de tiempo (no inferiores a 8-12 meses).
- Otros tratamientos: Existen otros tratamientos que logran buenos resultados en manos expertas y bien entrenadas:
- El láser de CO2 y el de neodiminio: YAG han demostrado resultados favorables en el tratamiento de los queloides, incluso en aquellos recalcitrantes y resistentes a otros tratamientos.
- La radioterapia actúa al retardar la formación de colágeno y promover cambios microvasculares que reducen la producción de tejido cicatrizal. Se reserva en adultos para aquellos queloides muy sintomáticos o resistentes a otras terapias, por la posibilidad de carcinogénesis. Asociada a la cirugía, permite obtener tasas de mejoría del 70-90%. La braquiterapia intraoperatoria (aplicación de una fuente de iridio radiactivo bajo la cicatriz quirúrgica) también ha demostrado ser útil para el tratamiento de los queloides y como prevención de su recurrencia.
- La inyección intralesional de bleomicina se ha utilizado con efectividad en pocas sesiones.
Cuidados Postoperatorios para una Cicatrización Óptima
Una buena cicatriz empieza en el quirófano. El manejo delicado del tejido, la coagulación precisa y un cierre por planos tensionales adecuados son esenciales para que la cicatriz cicatrice fina, recta y regular. Personalmente, utilizo suturas reabsorbibles internas que reducen la tensión en la piel y evitan marcas de puntos. El resultado es una línea mucho más estética desde el principio.
Lo que ocurre en las semanas posteriores a la cirugía es tan importante como el acto quirúrgico en sí. El uso de siliconas tópicas, masajes cicatriciales y protección solar son claves para una evolución estética favorable. A mis pacientes siempre les explico que una cicatriz cuidada puede mejorar mes a mes. En cambio, una descuidada -o expuesta al sol demasiado pronto- puede pigmentar o engrosarse innecesariamente.
Fases de la Cicatrización y Cuidados Específicos
- Primeras 2-6 semanas: Las cicatrices estarán rosadas, algo abultadas y sensibles. Es completamente normal: el cuerpo está en plena fase inflamatoria y de reparación. En este periodo, recomiendo evitar la exposición solar, usar sujetadores postquirúrgicos y seguir una rutina estricta de cuidado cicatricial. La constancia aquí marca la diferencia a medio plazo.
- Después del primer mes: Las cicatrices comienzan a aplanarse y perder color. Se vuelven menos visibles, menos duras al tacto y ya no generan molestias. En esta fase, suelo introducir productos como parches de silicona o geles regeneradores, según el tipo de piel. La mayoría de pacientes empiezan a ver una mejora clara y constante.
- A partir del sexto mes: La cicatriz entra en fase de maduración. Se vuelve más fina, más pálida y en muchos casos apenas perceptible al año.
Desde el primer momento, la piel debe mantenerse hidratada y protegida del sol. Usar cremas específicas o aceites regeneradores ayuda a que la piel se mantenga elástica, evitando tirantez y engrosamiento. En consulta, siempre insisto en la importancia de aplicar protector solar SPF 50+ durante al menos 6 a 12 meses. Una cicatriz expuesta al sol puede oscurecerse y volverse más visible, algo que es totalmente evitable con cuidado básico.
Suelo recomendar su uso a partir de la segunda o tercera semana postoperatoria, cuando la herida está cerrada. Los resultados, con constancia, son sorprendentes. A partir del mes, si no hay complicaciones, puede iniciarse el masaje cicatricial: movimientos suaves y circulares que ayudan a romper fibrosis y mejorar la textura de la piel.
Yo prefiero ver a mis pacientes cada pocas semanas durante los primeros meses: ajustar, prevenir, intervenir si algo no va bien. Así se consiguen los mejores resultados.
Tecnología y Productos para Mejorar las Cicatrices
En la clínica del Dr. Sordo trabajamos de manera que las cicatrices se noten lo menos posible mediante varias estrategias. Usamos las mejores habilidades y la mejor tecnología de la que disponemos para ayudar a mejorar la cicatriz del paciente.
- “UrgoTouch”: Es un láser concebido para el tratamiento preventivo de las cicatrices directamente en quirófano, con una sola aplicación, seguro e indoloro. Actuando anticipadamente, optimizamos la reconstrucción del tejido para obtener cicatrices menos visibles. Gracias a esta tecnología se reduce la inflamación asociada al proceso de cicatrización, además de mejorar la síntesis del colágeno fibrilar.
- Trabajamos junto con el paciente la cicatriz durante el primer año (tiempo que tarda en madurar del todo) mediante diversas técnicas y productos que reducen las cicatrices, como tratamientos con ácido retinoico (el retinol para cicatrices es esencial), parches o gel de silicona, o bien oclusión con esparadrapo hipoalergénico de papel.
- Poner un tratamiento despigmentante si la cicatriz se vuelve muy oscura.
- Evitar el sol en la cicatriz durante al menos un año, para evitar que se pigmenten y oscurezcan.

Algunos productos recomendados son:
- Cremas de protección solar: Es fundamental. Puede ser aplicada después de aplicar cualquier otro producto cicatrizante. Se recomienda aplicar mientras la cicatriz este enrojecida.
- Rosa de mosqueta: Existen multitud de preparados comerciales.
- Cremas cicatrizantes: Mantener la cicatriz hidratada y la aplicación de un suave masaje mejora la cicatriz. Lo que está claro es que no existe una crema Milagro.
- Tiras de silicona: Existen múltiples tipos. Dependido de las marcas pueden ser lavables o no. TrofoblatinR y MepiformR son algunos ejemplos.
- Esparadrapo de papel: más en concreto MicroporeR color piel. Es bastante económico. Se aplica de la misma manera que las tiras de silicona. Bajo mi punto de vista es la opción costeefectiva más acertada.
- Gel de silicona: como el DermatixR , funciona igual que las tiras de silicona, pero en formato de gel trasparente; la indico para aquellos pacientes que no quieren/pueden utilizar esparadrapo de papel en la cara. Va muy bien y tras su aplicación se puede aplicar cremas de protección solar con color, maquillaje, etc.
Nutrición y Cicatrización
La nutrición desempeña un papel fundamental en el proceso de cicatrización después de una mastopexia u otra operación de pecho. Una dieta equilibrada y rica en nutrientes puede ayudar a mejorar la calidad de la piel y acelerar la regeneración de los tejidos. Es recomendable incluir en la alimentación alimentos ricos en vitaminas A, C y E, así como proteínas y zinc, que son esenciales para la formación de colágeno y la reparación de la piel.
¿Qué ocurre si la cicatriz es muy visible?
Lo primero es valorar cuánto tiempo ha pasado. Si todavía no ha cumplido un año puede tratarse mediante los productos que comentábamos anteriormente. Si ya ha cumplido un año y la forma no es buena, puede plantearse quitar la cicatriz y hacer una nueva. Es muy importante entender que una cicatriz nunca puede borrarse del todo.
Si estás considerando una operación de elevación de pechos caídos para restaurar una forma más juvenil de tus senos y la plenitud de la parte superior de los mismos, llama a un especialista en levantamiento de senos en Valencia como el Dr.
tags: #mastopexia #cicatriz #queloide