El melanoma es un tipo de cáncer que se origina en las células que producen melanina (melanocitos) y puede iniciarse allí donde este esté presente, de forma mayoritaria (en torno a un 90%) en la piel, sobre todo en zonas que han estado expuestas al sol. El melanoma es un tipo de cáncer conocido por la aparición de manchas o lunares en la piel que pueden ser peligrosos. Los melanomas pueden desarrollarse en piel donde previamente no había ningún lunar o desarrollarse por malignización de un lunar previo. Un lunar sospechoso suele ser el primer indicador que conduce al diagnóstico de la enfermedad. Se puede tratar de un lunar cambiante que ya teníamos o de un lunar nuevo con aspecto inusual.
Clásicamente se clasificaba al melanoma según su presentación (extensión superficial, nodular, acral, lentigo maligno…). Existen melanomas amelanóticos que son los que no producen melanina (pigmento) por lo que no se presentan como lesiones oscuras sino rosadas.
Tipos de Melanoma
Existen varios tipos de melanoma, cada uno con características y patrones de crecimiento distintos:
- Melanoma de extensión superficial: es la forma de melanoma más frecuente y es más común en personas con la piel blanca.
- Melanoma nodular: aparecen como un área elevada en la piel que podría ser de color azul-negruzco oscuro o rojo-azulado.
- Melanoma léntigo maligno: aparecen en las áreas del cuerpo que han estado más expuestas al sol, como la cara, el cuello y los brazos. Este tipo de melanoma afecta con mayor frecuencia a las personas mayores, particularmente a aquellas que han pasado mucho tiempo al aire libre.
- Melanoma lentiginoso acral: es la forma menos frecuente de melanoma. Se observa en palmas, plantas, lecho de uñas y mucosas. Solo representa del 2% al 8% de los melanomas en pacientes de piel clara, pero hasta el 60% de los observados en personas de piel más oscura.
- Melanoma mucoso: Los melanomas mucosos son raros, de modo que solo suponen el 1% de todos los casos diagnosticados de melanoma. Esta enfermedad aparece en las mucosas que revisten las cavidades corporales y los órganos huecos. Las localizaciones más frecuentes del melanomamucoso son la región de la cabeza y el cuello (incluidas la cavidad nasal, la boca y el esófago), así como el recto, las vías urinarias y la vagina.
- Melanomas oculares: Dado que los ojos contienen melanocitos, o células productoras de pigmento, pueden ser vulnerables al melanoma.
El melanoma de extensión superficial es la forma más frecuente de la enfermedad, responsable de aproximadamente el 70% de los casos. El melanoma nodular es el segundo en frecuencia, responsable del 15% al 30% de los casos. El melanoma lentigo maligno aparece como lesiones planas extensas, de ubicación más habitual en la cara de las mujeres de piel clara mayores de 50 años.
Factores de Riesgo del Melanoma
Se entienden por factores de riesgo de melanoma aquellos condicionantes cuya presencia se asocia con una mayor probabilidad de padecer esta enfermedad, siendo algunos de ellos controlables y otros que se nos vienen dados.
- La exposición a la luz ultravioleta: en la mayoría de melanomas, la exposición a la luz ultravioleta es el principal factor de riesgo, y es que, pese a que representan solo una pequeña parte de los rayos solares, es la responsable de los principales daños de la luz solar a la piel, ya que dañan el ADN de las células de la piel. La exposición a la radiación ultravioleta (UV)-B explica dos tercios de los casos de melanoma. La exposición a la luz solar, especialmente los antecedentes de quemaduras solares intensas con formación de ampollas, se ha asociado a un mayor riesgo de melanoma.
- Los lunares: tener muchos lunares o presentar lunares atípicos (nevos displásicos), aumenta el riesgo de padecer melanoma. Síndrome de lunares atípicos y melanoma (SLA): conocido anteriormente como síndrome del nevo displásico, el SLA se caracteriza por un número elevado de lunares atípicos, lo que puede indicar un mayor riesgo.
- Color de la piel y del pelo: dependiendo del tipo de color de la piel, el pelo y los ojos son factores de riesgo relacionados a este tipo de cáncer. Cuánto más clara es la piel, ojos y pelo, más riesgo existe de melanoma. Este riesgo es especialmente alto en personas rubias y pelirrojas.
Reducción del Riesgo
Puede tomar medidas para reducir el riesgo de padecer cáncer de piel:
- Utilice filtros solares.
- Póngase a la sombra. Busque zonas sombreadas bajo una sombrilla o lona.
- Tápese. Lleve sombrero. Póngase gafas de sol.
- Proteja a sus hijos. Los lactantes menores de seis meses deben estar totalmente protegidos de la exposición directa a la luz solar.
- Evite el uso de camillas de bronceado u otras fuentes de luz solar artificial.

Infografía sobre los factores de riesgo para desarrollar melanoma
Diagnóstico Precoz del Melanoma
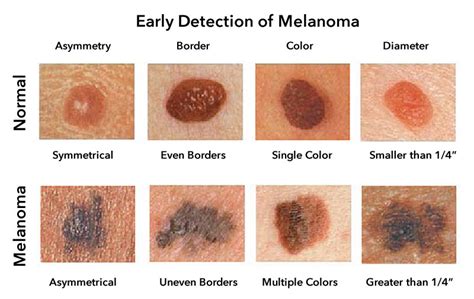
En el diagnóstico precoz de melanoma es fundamental un control estrecho de los lunares, mediante la autovigilancia por el propio paciente y mediante los controles periódicos por el dermatólogo. Un lunar sospechoso detectado por la misma persona, por un familiar o por el médico suele ser la primera señal de alarma. En la exploración has de fijarte si tu lunar responde a la regla ABCDE, que nos pone en la pista de estar ante una lesión pigmentada.
Regla ABCDE
- A: Asimetría.
- B: Bordes irregulares.
- C: Color abigarrado.
- D: Diámetro: ¿es el diámetro mayor de seis milímetros?
- E: Evolución.
Estas recomendaciones son orientativas. Enseñe lo antes posible al médico cualquier región cutánea sospechosa, herida que no cicatrice o cambio de un lunar o peca.
Biopsia
El cáncer de piel no puede diagnosticarse simplemente mirándolo. Cuando un lunar o zona pigmentada de la piel muestra cambios o parece anormal, el médico puede optar por hacer una biopsia, es decir, obtener una muestra de tejido para que la examine un anatomopatólogo. Las zonas sospechosas no deben afeitarse simplemente ni cauterizarse (destruirse con un instrumento caliente, una corriente eléctrica o una sustancia cáustica). Se utilizan varias técnicas para realizar biopsias de piel. En relación con el cáncer de piel, el médico utilizará con toda probabilidad una técnica conocida como escisión local, en la que se extirpa toda la zona sospechosa con un bisturí bajo anestesia local. En función del tamaño y la localización de la zona sospechosa en el organismo, este tipo de biopsia puede realizarse en la consulta de un médico o, posiblemente, en régimen ambulatorio en un hospital.
La biopsia es empleada para determinar si el tejido biopsiado es positivo en melanoma. La biopsia apropiada debe permitir valorar el Breslow, ya que de esto dependerán los exámenes de extensión que se requieran, el margen quirúrgico definitivo y el pronóstico del paciente. El Breslow es la profundidad que alcanza el melanoma medido en milímetros desde la capa más superficial de la epidermis hasta el mayor punto de penetración. A mayor Breslow peor pronóstico del paciente y menores tasas de curación.
Algunos médicos emplean otras técnicas de biopsia llamadas en sacabocados o por afeitado. En una biopsia en sacabocados, el médico utiliza un instrumento para perforar la zona sospechosa y extraer un cilindro redondo de tejido. En una biopsia por afeitado, el médico “afeita” simplemente un trozo del tumor. Ambos tipos de biopsias se realizan habitualmente en la consulta del médico. La muestra de piel se envía a un anatomopatólogo, que examina el tejido al microscopio para comprobar si existen células cancerosas. El tejido puede considerarse normal o anormal. Entre los resultados anormales figuran proliferaciones benignas como lunares, verrugas y tumores cutáneos benignos o pueden suponer un diagnóstico de carcinoma espinocelular, carcinoma basocelular o melanoma.
Tipos de Biopsias
- Biopsia por afeitado: se extrae un área superficial de la lesión, a menudo con una cuchilla como de afeitar.
- Biopsia por punción: se extrae una zona circular de piel con un instrumento conocido como punzón, que existe en varios tamaños, algo así como un pequeño cortador de galletas redondo.
- Biopsia incisional: una parte del tejido afectado se extrae con un bisturí.
- Biopsia por escisión: se elimina toda la zona afectada y parte del tejido sano con un bisturí.
Como sucede siempre que se secciona la piel, existe un pequeño riesgo de infección después de la biopsia. Ha de llamar al médico si presenta fiebre, un aumento del dolor, enrojecimiento o hinchazón en el foco de infección o bien hemorragia continua. Si su piel cicatriza habitualmente cuando resulta lesionada, la biopsia podría dejar una cicatriz. Por este motivo, quizá lo mejor es que una biopsia en la cara sea realizada por un cirujano plástico o dermatólogo especializado en técnicas de reducción de las cicatrices.
Estadificación del Melanoma
Cuando se le diagnostique de melanoma, el médico le indicará el estadio en el que se encuentra el melanoma. La estadificación (estudio de extensión de la enfermedad) se fundamenta en la detección de una posible afectación linfàtica regional o en la presencia de metástasis a distancia. La estadificación permite evaluar el riesgo de metástasis ganglionar y sistémica del melanoma, que aumenta de acuerdo al grosor de la lesión.
El “estadio” es una forma de describir la gravedad de un cáncer que incorpora información relativa a su localización, tamaño, si se ha diseminado a los ganglios linfáticos próximos y si ha metastatizado a otras partes del organismo. En el caso del melanoma, los estadios I y II se basan principalmente en el espesor del cáncer y en el número de capas de piel que ha invadido. Los estadios III y IV se basan en el grado de diseminación del melanoma a partir de la piel.
En definitiva, el melanoma es altamente curable cuando está localizado en la piel. Cuando el melanoma se extiende a los ganglios o desarrolla metástasis a distancia de la piel empeora mucho el pronóstico.
Estadios del Melanoma
- Estadio 0: (melanomas in situ): cuando el tumor se localiza íntegramente en la epidermis, la capa más superficial de la piel, se dice que el melanoma está in situ.
- Estadios I, II y III: el melanoma que se encuentra localizado y sin extenderse a los ganglios linfáticos se le clasifica en el estadio I o II. Si el melanoma se encuentra en un estadio III, esto quiere decir que ya ha alcanzado los ganglios linfáticos y se realizará una cirugía amplia del tumor primario y se diseccionará los ganglios linfáticos.
- Estadio IV: los melanomas se clasifican en el estadio IV cuando se han extendido más allá de los ganglios linfáticos regionales o a distintos órganos del cuerpo como hígado, pulmón o cerebro.
El melanoma en estadio IA tiene menos de un milímetro de espesor y no se ha ulcerado.
La recomendación, según las guías del NCCN (National Comprehensive Cancer Network, por sus siglas en inglés), 2014 10, es que en paciente con estadiosi y ii no se realicen exámenes de extensión de rutina, solo en el caso de que el paciente presente síntomas o signos de enfermedad distante al tumor primario. Por el contrario, sí se hace énfasis en la realización de un examen físico cutáneo completo, de las vías linfáticas regionales y de la cuenca ganglionar. En caso de dudas en el examen físico ganglionar, se sugiere una ecografía de la cuenca ganglionar antes de biopsia del ganglio centinela. Si en la ecografía se encuentra una lesión sospechosa, esta debe confirmarse histológicamente.
Para pacientes en estadioiii con ganglio centinela positivo (clínicamente negativos) los panelistas dejan a decisión del médico tratante la realización de tomografía computada (TC) o tomografía por emisión de positrones (PET)/TC. Consideran apropiada la confirmación histológica de la invasión ganglionar a través de la aspiración con aguja fina, biopsia del núcleo o biopsia abierta, así como estudios de imagen para propósitos de estadificación y evaluación de síntomas y signos específicos en pacientes con melanoma estadioiii con ganglios clínicamente positivos.
Para pacientes con melanoma estadioiv con metástasis a distancia, el consenso recomienda confirmar histológicamente la metástasis e idealmente realizar estudio genético (mutación de BRAF o c-Kit) para inicio de terapia dirigida, deshidrogenasa láctica (marcador pronóstico) adicional a estudios de imagen (TC con o sin PET/TC), donde se incluya resonancia magnética (RMI) o TC contrastada de sistema nervioso central debido a la alta incidencia de metástasis cerebrales en pacientes en estadioiv.
Tratamiento Quirúrgico del Melanoma
La cirugía indicada para la erradicación de este tumor, también conocida como escisión radical amplia, es el manejo adecuado del melanoma cutáneo primario, en estadiosi-iii, e incluyendo los casos con metástasis regional nodal. El objetivo fundamental es la extirpación tanto del tumor visible como microscópico, y de satélites microscópicos y macroscópicos. Este tipo de cirugía requiere el cumplimiento de 2 aspectos: que la resección del tumor primario incluya un margen periférico de piel normal medido a partir del borde visible de cualquier pigmentación residual, tejido lesional o cicatriz de la biopsia, y que el margen profundo de la escisión se extienda hasta la fascia muscular11.
La escisión local amplia es el manejo indicado para el melanoma con márgenes periféricos de piel normal ya establecidos de acuerdo al Breslow y a la localización del tumor.
La persistencia de márgenes quirúrgicos positivos para melanoma, en el examen histológico de la extirpación, demanda la realización de una segunda escisión. En los casos en que no es posible lograr márgenes negativos libres de tumor se ha sugerido la radioterapia complementaria, que ha demostrado la disminución de las tasas de recidiva local de algunos tipos histológicos de melanoma.
Se recomienda la reconstrucción del defecto residual con cierre primario o injerto de espesor total o parcial en la mayoría de los casos. La realización de colgajos solo está indicada en los casos en los cuales los defectos primarios sean muy grandes para realizar los procedimientos previamente mencionados. Si el injerto es la mejor opción para la reconstrucción de un defecto localizado en extremidades, no debe ser recolectado de la extremidad proximal, ya que esto podría potencialmente reintroducir células tumorales a la herida reconstruida.
La mayoría de las guías recomiendan manejar con márgenes de 0.5cm los melanomas in situ10. No obstante, la aplicación de estos márgenes ha demostrado ser insuficiente para el manejo del lentigo maligno localizado en cabeza y cuello debido al crecimiento principalmente radial de este subtipo de melanoma. Por esta razón es mejor abordado si se utiliza un método con control de márgenes, difiriendo la reconstrucción del defecto una vez se confirme la extirpación completa del tumor19. Para el melanoma in situ en otras áreas anatómicas que no sean cabeza y cuello es útil realizar escisión radical amplia con márgenes de 0.5-1cm, informándose mayores tasas de curación con márgenes de 1cm, sin diferencias considerables en la morbilidad11.
Márgenes de Escisión Recomendados
En cuanto a los márgenes de escisión adecuados, se han investigado ampliamente en estudios clínicos aleatorizados13,14, encontrándose la necesidad de ampliar los márgenes a medida que aumenta el Breslow del melanoma10 (tabla 1). Se considera poco probable que márgenes mayores de 2cm impacten significativamente en la recurrencia local (12%) y la pobre sobrevida a 5años (55%) que tienen los pacientes con melanomas con Breslow mayor de 4mm, ofreciendo un manejo adecuado que, funcional y estéticamente, es más aceptable para el paciente15. La evidencia demuestra que la falla en los procedimientos más radicales, como márgenes de 3-5cm y amputación de extremidades, se debe al comportamiento agresivo intrínseco del melanoma y no a un inadecuado manejo quirúrgico primario.
| Profundidad de Breslow | Margen de Escisión |
|---|---|
| Melanoma in situ | 0.5 cm |
| Menos de 1 mm | 1 cm |
| 1-2 mm | 1-2 cm |
| Más de 2 mm | 2 cm |
Enfoque del Paciente con Metástasis Ganglionar Clínicamente Negativa: Biopsia de Ganglio Centinela
Después de realizar el manejo quirúrgico del melanoma, el siguiente paso es la estadificación de los ganglios linfáticos regionales. La biopsia del ganglio centinela es un procedimiento mínimamente invasivo y con una alta exactitud para la detección de micrometástasis ganglionares y que ha reemplazado la linfadenectomía electiva en la estadificación de pacientes con ganglios linfáticos clínicamente negativos.
El candidato ideal para la biopsia del ganglio centinela es el paciente con melanoma con Breslow de al menos 1mm y sin metástasis ganglionares regionales clínicas ni radiológicas. Recientemente las indicaciones para la biopsia del ganglio centinela fueron ampliadas, y se recomienda en los pacientes con Breslow de 1-4mm en cualquier localización anatómica, en la estadificación de enfermedad regional en pacientes con Breslow >4mm, y en pacientes con Breslow 0.75-1mm asociado con factores histológicos adversos como ulceración, tasa mitósica >1, invasión angiolinfática o satelitosis26.
Tratamiento para Melanomas en Estadio IV
En las personas que tienen una metástasis única, la cirugía es una opción cuando el estado de salud es bueno. Asimismo, cuando la metástasis es múltiple, la cirugía ya deja de ser una opción válida en casi todos los casos.
En la mayoría de los pacientes con metástasis a distancia de melanoma, el tratamiento debe orientarse a preservar la calidad de vida y a prolongarla en lo posible. Por esto, si la metástasis es única se puede a veces intentar extirparla quirúrgicamente. En los últimos años se ha evidenciado que en algunos casos es beneficioso para algunos pacientes añadir tratamientos de tipo inmunológico o terapias biológicas (inhibidores de puntos de control inmunológico, como por ejemplo: ipilimumab, nivolumab y pembrolizumab).
También se están investigando y usando en algunos pacientes el uso de terapias dirigidas. Hay personas en las que su tumor puede presentar alguna alteración genética o mutación (mutaciones en BRAF, por ejemplo, siendo las más frecuentes BRAF V600E o V600K).
Pronóstico del Melanoma
El pronóstico viene dado por aspectos clínicos, localización anatómica y, sobretodo, por factores histológicos. Así, son importantes la valoración del grueso, el nivel de invasión, el índice mitótico, la infiltración linfoide del tumor y la ulceración.
Los factores pronósticos de un melanoma son el grado de invasión hacia adentro de la piel (Grosor de Breslow), si está ulcerado, si hay ganglios locales afectados, la concentración en sangre de LDH y la presencia de metástasis. También es importante la localización. El pronóstico es mejor si se localiza en brazos y piernas y peor si se localiza en la cabeza, manos, pies o mucosas.
Secuelas del Tratamiento
La principal secuela es la cosmética. En la extirpación del melanoma se recomienda la extirpación de un margen de piel sana alrededor de la lesión de tamaño variable. En algunos casos, el defecto originado en la piel por la extirpación se puede cerrar fácilmente aproximando bordes y el resultado es una cicatriz. Pero cuando no es posible el cierre de esta manera se recurre a injertos o colgajos cutáneos, por lo que la alteración estética es mayor.
Aquellos pacientes que son sometidos a un vaciamiento ganglionar regional, al haber sido extirpados algunos ganglios linfáticos en determinadas zonas, pueden desarrollar en la evolución posterior una retención de líquidos en la extremidad, llamada linfedema, por debajo de la región ganglionar intervenida (en una pierna si la linfadenectomía se ha practicado en una ingle, en brazo si la linfadenectomía se practicó en axila).
Seguimiento y Revisiones Periódicas
Para hacer un diagnóstico lo más temprano posible de las posibles recidivas es necesario que los pacientes con melanoma realicen revisiones médicas periódicas. Es especialmente importante que los pacientes con nevos displásicos (lunares atípicos) y antecedentes familiares de melanoma se sometan a revisiones frecuentes. En pacientes con lunares es conveniente una visita al dermatólogo cada cierto tiempo, en general cada año, para evaluar su tamaño y su crecimiento. En caso de sospecha se debe proceder a una biopsia o escisión de la lesión. Esto mismo debe hacerse en cualquier paciente que ya haya tenido un melanoma. En estos casos se recomiendan visitas al dermatólogo cada 3 o 6 meses durante los primeros 2 o 3 años y posteriormente una visita anual.
Los pacientes con melanoma corren un riesgo elevado de padecer melanomas nuevos. Algunos también tienen riesgo de recidiva del melanoma original en la piel circundante o en otras partes del organismo. Las probabilidades de recidiva son mayores en los pacientes cuyo melanoma tiene un espesor importante o se ha diseminado al tejido cercano que en aquellos con melanomas de poco espesor. Para aumentar la probabilidad de detectar un melanoma nuevo o recurrente lo antes posible, los pacientes deberán seguir el calendario de revisiones periódicas indicado por el médico.
Melanoma: qué es y cómo identificarlo
tags: #melanoma #de #extension #superficial #tratamiento