El melanoma es un tumor raro en la infancia que representa el 5% de todos los cánceres de pediatría. Además, alrededor del 1% de los melanomas ocurren en niños menores de 15 años y el 5,3% en menores de 11 a 19 años. El Dr. Luis Madero López, jefe del Servicio de Oncología Pediátrica del Hospital Universitario Quirónsalud Madrid, ha explicado las características, tipología, síntomas, diagnóstico y tratamiento de este tipo de tumor en la edad pediátrica.
Factores que Contribuyen al Desarrollo de Melanoma en la Edad Pediátrica
Los principales factores que contribuyen al desarrollo de un melanoma en la edad pediátrica son:
- Melanoma Congénito: La mayoría se desarrolla antes del nacimiento o en el primer año de vida y evolucionan desde un nevus congénito gigante. «Las células del melanoma pueden atravesar la barrera placentaria y afectar al recién nacido», ha apuntado el Dr. Luis Madero López.
- Nevus Melanocítico Congénito Gigante: Este tipo de carcinoma afecta a uno de cada 2.000 nacidos y es también una lesión precursora del melanoma. El riesgo estimado de desarrollar melanoma es del 4 al 8,5% y más de la mitad de los melanomas asociados a estos nevus melanocíticos congénitos aparecen durante la primera semana de vida.
- Melanosis Neurocutánea: Es un síndrome raro caracterizado por la presencia de grandes o múltiples nevus congénitos asociados a melanosis, meníngea o melanoma. La mayoría de estos pacientes tienen lesiones pigmentadas a lo largo de la línea media posterior, así como en la cabeza y en el cuello.
- Nevus Displásicos: Son nevus o lunares clínicamente atípicos que pueden ser también precursores de melanoma.
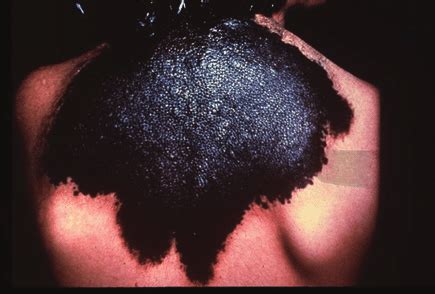
Nevus Melanocítico Congénito Gigante
Tipos de Melanoma Pediátrico
Según el Dr. Madero López, existen tres tipos de melanoma:
- Melanoma Congénito: Típico de los niños lactantes y se relaciona con el nevus melanocítico congénito. Raramente se asocia con melanosis cutánea y esta puede existir, aunque de manera infrecuente, la transmisión placentaria.
- Melanoma Pediátrico: Acontece en niños de entre 1 a 10 años y, en este caso, no está demostrado que la exposición solar sea un factor de riesgo.
- Melanoma en Niños Mayores: Este tipo de carcinomas aparecen en niños de más de 10-12 años, tienen una mayor incidencia y se pueden relacionar con la exposición solar. «Este tipo de tumores es más parecido a los que presentan los adultos. Además, es importante destacar que en las últimas décadas se ha producido un aumento de la incidencia tanto en niños como en niñas», ha apuntado el Dr.
El riesgo de desarrollar un melanoma está incrementado en supervivientes de cáncer infantil, especialmente en los casos de Linfoma Hodgkin y retinoblastoma.
Síntomas del Melanoma en Niños
«Los signos más frecuentes del melanoma son aumento del tamaño de la lesión, hemorragia, prurito o cambio de color de un nevus preexistente, tumor subcutáneo palpable y adenopatía palpable. Asimismo, el tipo más común de melanoma es una lesión pigmentosa, no dolorosa, relativamente plana con progresión periférica y de color no homogéneo. La localización primaria más frecuente es el tronco seguido del cuello y de las extremidades inferiores. En cuanto a la fase de crecimiento indolente, puede tardar varios años, durante los cuales el tumor tiene poca capacidad de metastatizar.
Asimismo, ha añadido que «el diagnóstico en los niños puede ser difícil. Cuando exista una sospecha, se debe realizar una biopsia excisional con margen quirúrgico amplio en las lesiones sospechosas y biopsia incisional en los nevus melanocíticos, y en las lesiones sugerentes de baja malignidad. En los niños se utilizan unos criterios ABCD adaptados».
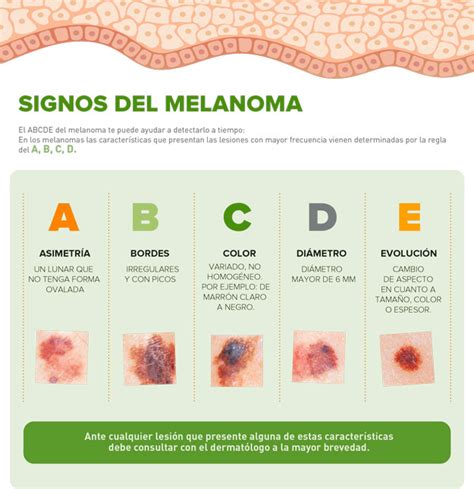
Regla ABCDE del Melanoma
Diagnóstico del Melanoma
Los expertos recomiendan prestar atención a los siguientes signos (criterios ABCDE) a la hora de detectar un melanoma que se parezca o asocie a un lunar:
- Asimetría: Cuando se compara una mitad del nevus con la otra y se ven diferentes.
- Bordes irregulares o escalonados:
- Color no-homogéneo: Puede variar de coloración, con partes marrones, negras o incluso azules o blancas.
- Diámetro superior a seis milímetros: Es poco frecuente lo contrario.
- Evolución: Se producen cambios en el tamaño, forma, color, relieve o síntomas del nevus como picor, dolor o sangrado.
Así mismo, también debe vigilarse la aparición de una lesión diferente a otras previas. Por ejemplo, que sea más negra o roja que otras que ya se tienen.
Webinar Detección temprana del cáncer infantil
Tratamiento del Melanoma Pediátrico
Respecto al tratamiento en el melanoma pediátrico, al ser poco frecuente y no existir casi ensayos clínicos, en muchas ocasiones los niños son tratados como los adultos. Al igual que en ellos, el tratamiento es una resección quirúrgica precoz. Según el Dr. Madero López, cualquier lesión en la piel sospechosa tiene que extirparse y examinarse con anatomía patológica. «Si se confirma la presencia de un melanoma es importante documentar el grado de invasión y el de espesor del tumor».
Así, para lesiones de 1 cm o menos de espesor, es necesario que los márgenes libres de la resección sean de 1 cm. Por otro lado, para las lesiones de entre 1 y 4 mm de espesor se recomiendan 2 cm de bordes libres.
Finalmente, el Dr. Madero López ha manifestado que «el melanoma pediátrico es un tumor raro. Por tanto, es imprescindible la centralización de los casos y la colaboración con equipos adultos. Los criterios clínicos utilizados en los adultos ABCD no son seguidos por los niños. Además, la mayoría de estos pacientes presentan melanoma localizado, por lo que debe realizarse recesión quirúrgica.
En algunos casos, dependiendo de factores como el estadio del tumor en el momento del diagnóstico, pueden ser necesarios otros tratamientos como quimioterapia, radioterapia o inmunoterapia. Así mismo, tras el tratamiento o intervención, y para asegurarse de que el cáncer no reaparezca, el paciente debe realizar un seguimiento continuo y acudir al dermatólogo de manera regular, para que este realice una exploración completa de la piel y, si fuera preciso, de los ganglios linfáticos.
Melanosis Neurocutánea: Un Enfoque Detallado
La melanosis neurocutánea es una displasia neuroectodérmica embrionaria, no familiar, rara, sin predilección de género caracterizada por áreas cutáneas anormalmente pigmentadas e incluye principalmente nevos melanocíticos congénitos grandes presentes al nacer y que están asociados a melanosis en el sistema nervioso central, principalmente leptomeníngea.
Las teorías indican que podría ser resultado de una alteración en la migración de los melanocitos hacia la piel, o una alteración en el origen desde la cresta neural (semana 11 a 17 del desarrollo embrionario) con la resultante proliferación de melanocitos en el neuroeje. Desde el punto de vista patogénico, las mutaciones poscigóticas en mosaico en el protooncogén NRAS (neuroblastoma RAS viral oncogene homolog, localizado en el cromosoma 1p13.2) explican el compromiso del SNC; ya que interrumpen las vías de señalización de las células RAS (específicamente, la vía RAS/MEK/ERK y la vía mediada por fosfatidilinositol 3-quinasa/PI3K-Akt) e impulsa proliferaciones benignas melanocíticas en el útero.
Las lesiones características son nevos peludos de color oscuro presentes al nacer, por lo general, hay múltiples nevos pequeños alrededor de un nevo gigante, aparece con mayor frecuencia en la parte inferior del tronco y el área perineal (distribución en «traje de baño»). Aproximadamente un tercio de los pacientes tienen un gran nevo en la parte superior de la espalda (en capa).
| Factor | Descripción |
|---|---|
| Nevo melanocítico congénito gigante (NMCG) | Proliferaciones de melanocitos benignos que surgen durante la embriogénesis. |
| Melanosis neurocutánea (MNC) | Proliferación de melanocitos en el sistema nervioso central (SNC) y leptomeninges, así como en la piel. |
| Mutaciones en el protooncogén NRAS | Explicación del compromiso del SNC en la melanosis neurocutánea. |