Cuando su médico le dice que tiene melanoma en etapa IV, puede sentirse atemorizado y abrumado. Si a usted o a un ser querido se le ha diagnosticado melanoma en etapa IV o se lo está evaluando, esta publicación está diseñada para ayudarlo a usted y a su familia. Pero es importante que aproveche el tiempo que pase con todos sus médicos para aprender todo lo que pueda sobre su cáncer. A menudo resulta útil llevar a un amigo o familiar a las citas médicas.
El siguiente documento no pretende (ni puede) sustituir a los consejos que sus médicos van a darle en las distintas etapas del diagnóstico y del tratamiento. En este documento intentaremos ayudarle a aclarar los procedimientos, por los cuales, un paciente con melanoma puede necesitar pasar.
¿Qué es el Melanoma?
El melanoma es un tumor cuyo origen está en unas células llamadas melanocitos. La gran mayoría de melanomas suceden en la piel expuesta al Sol, ya sea por una exposición continuada (por ejemplo, personas que trabajan al aire libre en zonas de exposición solar, como el campo) o ya sea por exposiciones intermitentes (quemaduras solares en playa, piscina, o cualquier lugar cuando se toma el sol, por ejemplo).
Cuando los daños producidos por esta radiación superan a la capacidad que nuestro propio cuerpo tiene de repararlos, se producen mutaciones en estas células que hacen que pierdan el control de su proliferación (la capacidad de multiplicarse). Si esta proliferación no es detenida por las propias células o si el sistema inmune no es capaz de detectarlas y destruirlas, entonces el melanoma aparece.
Según datos de la Sociedad Española de Oncología Médica (SEOM), en España se diagnostican al año unos 6.179 casos nuevos al año de melanoma de piel. La mejor prevención es una exposición responsable al sol. Hay que evitar la exposición prolongada sobre todo en las horas centrales del día, y usar cremas con factor protector alto en las zonas expuestas al sol (sobre todo en verano).
Coloración piel y cabello: cuánto más clara es la piel, ojos y pelo, más riesgo existe de melanoma. Este riesgo es especialmente alto en personas rubias y pelirrojas. Presencia de nevus/lunares: sólo un 20-25% de los melanomas surgen de un lunar (nevus) previo, la mayoría aparecen sobre la piel normal. A mayor número de nevus y sobre todo si son de gran tamaño y presentes desde el nacimiento (congénitos) se incrementa el riesgo de melanoma.
Un estudio del Grupo Español de Melanoma ha determinado que aproximadamente un 7% de los casos de melanoma tienen algún criterio de riesgo familiar. Ante la presencia de algunos de estos factores de riesgo hereditario, se recomienda la derivación a una unidad de consejo genético oncológico que tenga además acceso a unidades de dermatología especializadas en lesiones pigmentadas.
El melanoma es un tumor que tiene una gran complejidad molecular, siendo el tumor, o uno de los tumores, con mayor proporción de mutaciones. Estudiar algunas de estas mutaciones es importante a la hora de establecer estrategias de tratamiento, siendo sin lugar a dudas hoy en día fundamental el estudio de la presencia o ausencia de mutaciones en el oncogen BRAF, sobre todo cuando el melanoma se presenta con metástasis (ya sea en ganglios, ya sea en otros órganos). Entre un 40-50% de los pacientes tienen en su melanoma mutación en BRAF, siendo la más frecuente la mutación BRAF V600E, seguida de la BRAF V600K, las cuales son detectadas por la inmensa mayoría de equipos dedicados a este diagnóstico molecular.
Una vez que su dermatólogo, tras sospecha de diagnóstico de melanoma ha procedido a una biopsia y esta es positiva para melanoma, existe una información inicial que va a ser importante para los siguientes pasos de lo que denominamos estadificación. De forma resumida, hay 4 estadios posibles del melanoma: I, II, III y IV. La clasificación en cada uno de estos estadios va a depender de tres factores que se denominan TNM.
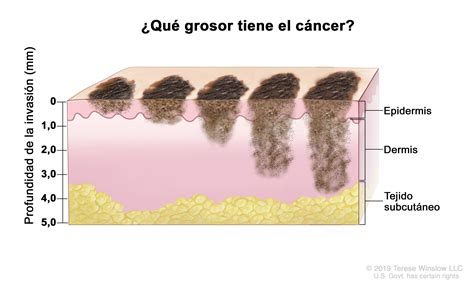
Espesor de Breslow: es la medición de la capacidad invasora en profundidad del melanoma y se mide en milímetros. A mayor índice de Breslow, mayor riesgo de afectación de ganglios y/o de metástasis a distancia. También nos orientará a qué tamaño debe tener una posterior ampliación de márgenes (en una segunda intervención, para estar seguros de que se extirpa todo el melanoma) así como de la necesidad de realizar o no el ganglio centinela.
En los melanomas que son de mejor pronóstico (índice de Breslow menor de 0.8 mm sin ulceración o en melanoma in situ), si la exploración física es normal y no hay síntomas de sospecha de metástasis, habitualmente no es necesario hacer pruebas complementarias.
Sabemos que si un melanoma produce metástasis fuera de la piel, el sitio más probable por el que empiezan son los ganglios, y el primero en afectarse siguiendo el camino de los vasos linfáticos se llama ganglio centinela. Si somos capaces de analizar ese ganglio, y este es negativo (es decir, no tiene tumor), podemos establecer con un muy alto grado de seguridad que no hay metástasis en los demás ganglios.
Hasta hace pocos años, cuando a un paciente se detectaba en su ganglio centinela afectación por melanoma, se le ofrecía completar la cirugía con la linfadenectomía. A día de hoy disponemos de mucha información sobre el seguimiento de los pacientes a los que se les ha realizado linfadenectomía y a los que no. Se ha observado que en determinados casos, la ampliación de la cirugía (linfadenectomía) no aporta beneficios adicionales al paciente. Por ello la decisión de ampliar o no la cirugía requiere la valoración pormenorizada de varias circunstancias. Su equipo médico le asesorará sobre los pros y contras de completar la cirugía posterior al ganglio centinela.
En nuestro medio tenemos disponible las siguientes opciones, reflejadas en sus fichas técnicas, y que también se utilizan en las personas a las que han diagnosticado metástasis. Es importante saber, tanto para este contexto adyuvante como en el contexto de enfermedad metastásica, que nos basamos en las fichas técnicas de los mismos.
Ya sea durante el seguimiento clínico o con pruebas radiológicas, o ya sea en el diagnóstico inicial (también clínico y con pruebas radiológicas), se puede dar el caso de que se diagnostiquen metástasis, es decir, aparición de lesiones en zonas u órganos del cuerpo a distancia de donde estaba el melanoma originalmente.
Estos tratamientos quirúrgicos y/o radioterápicos se utilizan tanto para mejorar la calidad de vida y síntomas que pueda ocasionar el melanoma, como para incluso en algunos casos muy seleccionados, con metástasis pequeñas, accesibles y sobre todo si son únicas (lo que denominamos melanoma oligometastásico) hacer un tratamiento “radical”, es decir, con intención de eliminar la enfermedad.
Por otro lado, y siendo estos los casos más frecuentes, cuando el melanoma produce metástasis que son múltiples, o en múltiples órganos, o en caso en los que siendo únicas no es posible la resección y/o tratamiento con radioterapia, es necesario realizar tratamiento con medicamentos.
Antes de decidir el tratamiento médico para su caso, es importante conocer el estado de la mutación de BRAF de su melanoma. De forma general, un 50% (uno de cada dos) melanomas tienen una mutación en este gen BRAF. Sabemos que los pacientes con melanoma metastásico y mutación en BRAF (y con melanoma estadio III extirpado, ver punto 9) se benefician del tratamiento con terapia dirigida.
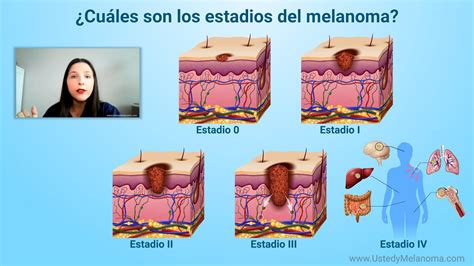
Melanoma en Estadio IV
Fase IV melanoma Ha viajado más allá del original sitio y más allá del ganglios linfáticos regionales a zonas más distantes del cuerpo. Los sitios más comunes de metastásica Para el melanoma en estadio IV son distantes piel y la linfa ganglios linfáticos, luego pulmones, hígado, cerebro, huesos y/o intestinos. El nivel de lactato deshidrogenasa sérica (LDH) en la sangre puede estar elevada o no.
No existen subgrupos del melanoma en estadio IV. Sin embargo, en el sistema TNM (que determina el estadio), las categorías M y las subcategorías son útiles para comprender la variación de la enfermedad en estadio IV. Las categorías y subcategorías M se basan en la ubicación de las metástasis y el nivel de LDH. Un nivel más alto de LDH generalmente se correlaciona con una mayor carga tumoral.
Si bien las metástasis cerebrales son parte de la Etapa IV, los factores de riesgo, el diagnóstico y el tratamiento son diferentes a otros tipos de metástasis y conllevan un riesgo peor pronóstico. Para la etapa IV específicamente, los tratamientos incluyen: transformacion, terapias sistémicas, radioterapia, y ensayos clínicos.
La FDA ha aprobado varios medicamentos nuevos que han demostrado mejoras en la supervivencia. Se puede realizar una cirugía para extirpar tumores cancerosos o ganglios linfáticos que han hecho metástasis en otras áreas del cuerpo, si son pocos en número y/o están causando síntomas.
Solo uno de los agentes aprobados por la FDA para el melanoma metastásico se administra localmente en lesiones específicas (T-VEC), pero todos los demás tratamientos son terapias sistémicas que pasan por el torrente sanguíneo para alcanzar y destruir las células del melanoma en el cuerpo. La radiación se utiliza en algunas situaciones para retardar el crecimiento de un tumor o reducir el tamaño de un tumor en órganos en los que la cirugía no es posible o no se recomienda.
Los ensayos clínicos son estudios de investigación para evaluar nuevas terapias y mejorar la atención del cáncer. Estos estudios son responsables de la mayoría de los avances en la prevención, el diagnóstico y el tratamiento del cáncer. Estos estudios ofrecen acceso a terapias novedosas y prometedoras que aún no están disponibles fuera de los ensayos clínicos porque aún están en fase de investigación.
Tratamientos para el Melanoma en Estadio IV
- Inmunoterapias: diseñadas para potenciar el organismo respuesta inmune a los tumores.
- Terapias dirigidas: diseñadas para inhibir mutaciones y vías que promueven el crecimiento y la supervivencia de las células tumorales.
Además de realizar ensayos clínicos para comprobar la seguridad y eficacia de nuevos tratamientos, muchos investigadores también están trabajando para determinar por qué las terapias funcionan en algunos pacientes pero no en otros, así como por qué a veces dejan de funcionar después del éxito inicial. Esta investigación depende de la participación de los pacientes en ensayos clínicos y, a veces, en estudios paralelos que permiten a los investigadores analizar muestras de sangre, tejido tumoral u otros materiales.
Los ensayos clínicos tienen el potencial de ayudar a los pacientes que actualmente tienen melanoma, pero igualmente importante, tienen el potencial de ayudar a los pacientes con melanoma en el futuro.
Opciones de Tratamiento
El tipo de tratamiento (o tratamientos) que su medicó recomiende dependerá principalmente de la etapa y la localización del melanoma.
- Melanomas en etapa 0 (melanoma in situ): Por lo general, se trata con cirugía (escisión amplia) para extirpar el melanoma y un margen pequeño de piel normal alrededor.
- Melanomas en etapa IB: Algunos médicos pueden recomendar una biopsia de ganglio centinela para saber si hay cáncer en los ganglios linfáticos adyacentes, especialmente si el melanoma se encuentra en etapa IB o tiene otras características que hacen que la propagación sea más probable. Si se observa la presencia de células cancerosas mediante la biopsia de ganglio centinela, se podría recomendar una disección de ganglios linfáticos (extirpación de todos los ganglios linfáticos cerca del cáncer).
- Melanomas en etapa II: La escisión amplia (cirugía para extraer el melanoma y un margen de piel normal circundante) es el tratamiento convencional para estos cánceres. Debido a que el melanoma podría haberse propagado a los ganglios linfáticos cercanos, muchos médicos recomiendan también una biopsia del ganglio centinela.
- Melanomas en etapa III: Después de la cirugía, el tratamiento adyuvante (adicional) con inhibidores de puntos de control inmunitarios o con medicamentos de terapia dirigida (para cánceres con cambios en el gen BRAF) puede ayudar a reducir el riesgo de que el melanoma regrese.
- Melanomas en etapa IV: Los medicamentos de inmunoterapia denominados inhibidores de puntos de control suelen ser el primer tratamiento. Estos medicamentos pueden reducir los tumores durante largos períodos de tiempo en algunas personas. Una pequeña porción de melanomas presenta cambios en el gen C-KIT. La Inmunoterapia usada junto con otros medicamentos podría ser una opción si los inhibidores de puntos de control inmunológico u otros tratamientos no funcionan.
En alrededor de la mitad de todos los melanomas, las células cancerosas presentan cambios en el gen BRAF. Los pacientes con estos melanomas a menudo responden al tratamiento con medicamentos de terapia dirigida (generalmente una combinación de uno de los inhibidores de BRAF con uno de los inhibidores de MEK). Sin embargo, los inhibidores de puntos de control inmunitarios mencionados anteriormente a menudo se prueban primero, ya que parecen ser más propensos que ayuden durante plazos más prolongados.
Si bien la inmunoterapia suele utilizarse antes de la terapia dirigida, puede haber situaciones en las que tenga sentido utilizar primero la terapia dirigida. Por ejemplo, los medicamentos de terapia dirigida suelen reducir los tumores rápidamente, por lo que podrían ser preferidos en los casos en que esto sea importante.
Supervivencia y Pronóstico
Ahora, tenemos datos de 5 años que demuestran una tasa de supervivencia del 52 % a los 5 años con la combinación Yervoy/Opdivo, 44% con Opdivo como agente único y 26% con Yervoy como agente único.(2) La mediana de los subgrupos del sitio de la enfermedad no se alcanzó en el momento de la publicación.
La terapia dirigida se basa en medicaciones orales (píldoras o comprimidos, según el medicamento) que bloquean específicamente a BRAF cuando está mutado, y a una proteína relacionada con BRAF que se llama MEK. Cuando se bloquean ambas (cada una con un fármaco específico), el melanoma reduce su tamaño en la mayoría de sus casos y el paciente tiene mejores expectativas de supervivencia que si no se hiciera, o si sólo se bloqueara una de ellas.
Para los pacientes que tienen la mutación en BRAF en su melanoma, existe evidencia de que empezar por inmunoterapia es mejor que por terapia dirigida en términos de mayor supervivencia, si bien la elección de uno u otro en el caso de melanoma con mutación en BRAF va a depender de sus preferencias, de la experiencia del centro y de si existen algunas características en usted que contraindiquen de inicio una u otra opción.
Nadie ha comparado nivolumab con pembrolizumab, y los resultados de los distintos estudios, si se comparan indirectamente, podemos decir que son equivalentes en eficacia y muy similares en efectos adversos.
Al igual que la terapia dirigida, de forma teórica estos tratamientos de inmunoterapia han de mantenerse formalmente de forma indefinida hasta que aparezcan efectos secundarios que impidan mantenerlos, o bien hasta llegado el caso de que la enfermedad empeore. Llegado el caso de que se tenga que suspender por aparición de efectos secundarios graves (por suerte muy infrecuentes, pero posibles), un número significativo de pacientes pueden haber alcanzado un beneficio que se mantiene en el tiempo incluso cuando haya sido necesario tratar con inmunosupresores.
En ocasiones al inicio del tratamiento, puede haber un empeoramiento de la enfermedad. Al igual que con otros tratamientos, esto significa en la mayoría de ocasiones que no está funcionando, pero en un porcentaje pequeño de pacientes (entre un 4 y 10%según los estudios), manteniendo el tratamiento la enfermedad puede mejorar. Es lo que conocemos como “pseudoprogresión”.
Detección precoz de la metástasis del melanoma y dianas para su tratamiento
Preguntas Frecuentes
Las siguientes preguntas son las que quizás desee hacerle a su médico. Algunas de las preguntas son para su medico oncologo, algunos son para ti oncólogo quirúrgico, y algo para ti dermatólogoRecuerde que SIEMPRE está bien pedirle a su médico que repita o aclare algo que le haya dicho para que pueda comprenderlo mejor.
Ten en cuenta las restricciones previas a la cita. Pídele a un familiar o amigo que te acompañe. En ocasiones, puede ser difícil recordar toda la información que se proporciona durante una cita médica. Tu tiempo con el equipo de atención médica es limitado; por eso, prepara una lista de preguntas para aprovecharlo al máximo. Clasifica las preguntas desde las más importantes a las menos, en caso de que se acabe el tiempo.
¿Debería consultar con un especialista? ¿Cuánto costará? ¿Tiene folletos u otros materiales impresos que pueda llevarme?
Referencias
- [1]Balch CM, et al. Versión final del melanoma del AJCC de 2009 puesta en escena y clasificación. Journal of Clinical Oncology: Revista oficial de la Sociedad Americana de Oncología Clínica. [Internet] 2009 de noviembre de 16 [citado el 2020 de junio de 24]; vol. 27,36 (2009): 6199-206. DOI:10.1200/JCO.2009.23.4799
- [2]Larkin J, et al. Supervivencia a cinco años con nivolumab e ipilimumab combinados en Melanomas avanzados. N Engl J Med 2019 [Internet]. 2019 de octubre de 17 [citado el 2020 de junio de 24]; 381:1535-1546. DOI: 10.1056/NEJMoa1910836
- [3]Robert C, et al. Resultados a cinco años con dabrafenib más trametinib en melanoma metastásico. N Engl J Med 2019 [Internet]. 2019 de agosto de 15 [citado el 2020 de junio de 24]; 381:626-636.