La dermatoscopia es una técnica útil para la valoración de lesiones cutáneas circunscritas, independientemente de su pigmentación y origen melanocítico. Permite un diagnóstico más preciso de lesiones no melanocíticas benignas (queratosis seborreica, dermatofibroma, hiperplasia sebácea, molluscum contagiosum, angioqueratoma, queratosis liquenoide) y malignas (carcinoma basocelular, enfermedad de Bowen).
Esencialmente, la dermatoscopia es una forma no invasiva de evaluar las lesiones pigmentadas con el objetivo de descartar la presencia de melanoma cutáneo. Su correcta aplicación permite decidir qué lesiones son clínicamente sospechosas y candidatas a resección o biopsia con objetivo diagnóstico. Además, permite evaluar las estructuras de la piel in vivo, desde la epidermis hasta la dermis papilar, las cuales no son perceptibles a simple vista.
Las características y distribución del pigmento en estas áreas son diferentes en lesiones benignas y en melanoma, mejorando la certeza diagnóstica de una lesión pigmentada evaluada con dermatoscopia en un 30%.
La dermatoscopia es probablemente el mejor estudio clínico que nos permite identificar lesiones pigmentadas con sospecha de melanoma cutáneo; se basa en la evaluación microscópica de la lesión pigmentada lo que permite evaluar características en la pigmentación que están relacionadas con melanoma.
A continuación, exploraremos en detalle el uso de la dermatoscopia en el diagnóstico de melanoma in situ y otras lesiones cutáneas malignas.
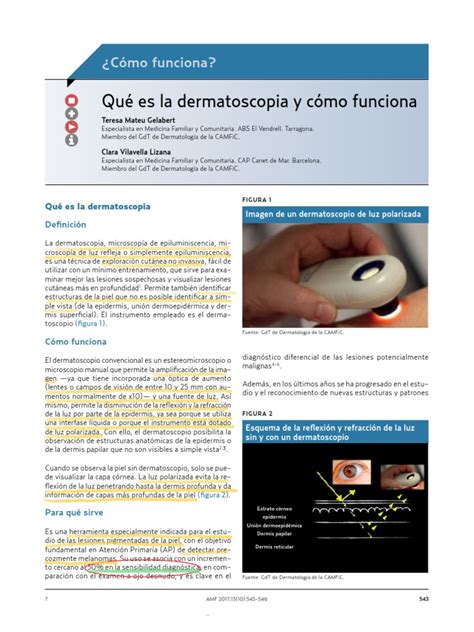
Principios de la dermatoscopia.
Lesiones No Melanocíticas Malignas
Como continuación de la revisión iniciada en el número anterior sobre dermatoscopia en lesiones no melanocíticas, se describen en esta segunda parte los hallazgos dermatoscópicos de las lesiones no melanocíticas malignas en las que la dermatoscopia ha demostrado utilidad diagnóstica.
Carcinoma Basocelular (CBC)
Desde los inicios de la dermatoscopia se ha prestado un especial interés al carcinoma basocelular (CBC) pigmentado, debido a los problemas de diagnóstico diferencial que puede plantear con el melanoma. Sin embargo, el CBC pigmentado representa menos del 10% del total de los CBC.
Actualmente, en la práctica diaria de una clínica de cáncer de piel, el diagnóstico del CBC, independientemente de su pigmentación, es uno de los motivos de uso del dermatoscopio más habituales. Reconocer las estructuras dermatoscópicas que se describen a continuación permite en numerosas ocasiones alcanzar un diagnóstico de CBC en lesiones cutáneas de apariencia clínica banal, tras el diagnóstico diferencial correcto con nevos melanocíticos, hiperplasias sebáceas, queratosis seborreicas e incluso melanomas.
El algoritmo actualmente vigente para el diagnóstico dermatoscópico del CBC pigmentado continúa siendo el desarrollado por Menzies et al4 en 2000. Según este protocolo, el diagnóstico de CBC precisa de la ausencia de retículo pigmentado junto con al menos uno de los cinco criterios positivos definidos (telangiectasias arboriformes, hojas de arce, ruedas de carro, nidos ovoides azul-gris y/o ulceración). Este método presenta una sensibilidad del 93% para el diagnóstico de CBC pigmentados y una especificidad del 85% con respecto al diagnóstico diferencial con el melanoma y del 92% para lesiones pigmentadas benignas (tabla I).

Dermatoscopia de carcinoma basocelular.
Hallazgos Dermatoscópicos Característicos del CBC
Los hallazgos dermatoscópicos característicos de los CBC se describen a continuación:
- Estructuras en hoja de arce: Se caracterizan por proyecciones o extensiones bulbosas de color marrón o azul-gris que aparecen en la periferia del tumor y avanzando sobre piel sana, en lo que también se conoce como signo de Soyer. La presencia de 2 a 3 frentes de avance contiguos es lo que confiere la imagen característica en hoja de arce. Aunque sólo se describe en un 17-50% de los CBC6, su especificidad es del 100%, por lo que se considera que es un criterio patognomónico para el diagnóstico de CBC.
- Áreas radiadas o estructuras en rueda de carro: Consisten en proyecciones radiales bien circunscritas localizadas en la periferia de la lesión y que confluyen en un área central hiperpigmentada. Suelen presentar un color marrón, aunque en ocasiones se observan de color azul o gris e incluso negras. Si bien es un hallazgo con una especificidad del 100% para el diagnóstico de CBC, tan sólo se describe en el 10% de los casos.
- Nidos ovoides azul-gris: En un 55-84,5% de los CBC pigmentados se pueden observar estructuras ovales de coloración azul-grisácea y de bordes generalmente poco nítidos. Estas estructuras habitualmente se describen en CBC nodulares, pero son el hallazgo dermatoscópico más frecuentemente observado en el CBC pigmentado, según algunas series.
- Glóbulos múltiples azul-gris: En el 27% de los CBC pigmentados de la serie de Menzies et al4 se observaron estructuras ovaladas de color azul-gris, nitidez variable y diámetro inferior al de los grandes nidos ovoides. Es precisamente este matiz de tamaño lo que diferencia ambas estructuras, hasta el punto de que algunos textos engloban ambos criterios en el concepto de áreas ovoides o más extensas azul pizarra.
- Ulceración: La ausencia focal de epidermis se observa dermatoscópicamente como un área de bordes bien delimitados y superficie brillante, que ha sido descrita en el 27% de los CBC. A diferencia de lo que ocurre en el melanoma, la ulceración es un hallazgo precoz en la evolución del CBC; en este caso se correlaciona con un adelgazamiento de la epidermis por la compresión del crecimiento expansivo tumoral hasta su completa desaparición, que deja visible la dermis papilar. Una costra hemorrágica sobre el CBC debe considerarse equivalente a ulceración y, por lo tanto, es criterio diagnóstico de CBC.
Estructuras Vasculares
En el 73% de los CBC pigmentados pueden encontrarse estructuras vasculares, la manifestación dermatoscópica más frecuente en los CBC no pigmentados. Las estructuras vasculares del CBC presentan habitualmente uno de los siguientes patrones:
- Telangiectasias ramificadas: En el CBC, los vasos dilatados, ramificados y perfectamente enfocados originalmente fueron descritos en el estudio de Püspök-Sch-warz et al10.
- Vasos de gran calibre: Especialmente en CBC nodulares, es posible observar estructuras vasculares dilatadas de gran calibre y perfectamente enfocadas, hallazgo que se ha demostrado hasta en el 21% de los CBC.
- Vasos retorcidos (kinking vessels): Un tercer patrón vascular, aunque menos frecuente, consiste en vasos finos, perfectamente enfocados y retorcidos sobre sí.

Carcinoma basocelular. Estructuras en hoja de arce (flecha), ulceración (*) y telangiectasias ramificadas (>).
Debe insistirse en el interés de identificar estos patrones vasculares para el diagnóstico de CBC no pigmentados. Aunque no existen estudios al respecto, este hallazgo es de gran ayuda para el diagnóstico diferencial de lesiones papulosas no pigmentadas de localización facial, especialmente del CBC, el nevo melanocítico común adquirido y la hiperplasia sebácea, etc.
Enfermedad de Bowen
La enfermedad de Bowen es un carcinoma espinocelular in situ que se presenta como una placa eritematodescamativa de 5 mm a varios centímetros de diámetro y se localiza habitualmente en el tronco y los miembros inferiores. Este aspecto clínico habitual se asemeja al de una placa de psoriasis; en otras ocasiones la placa puede estar pigmentada y parecer una QS e incluso un melanoma.
Existen dos series descriptivas, de 21 y 14 pacientes, en las que se revisan los criterios dermatoscópicos de la enfermedad de Bowen; en ellas destaca un patrón multicomponente con las tres estructuras dermatoscópicas que se describen a continuación.
Dermatoscopia de la enfermedad de Bowen.
Estructuras Dermatoscópicas Clave en la Enfermedad de Bowen
- Estructuras vasculares atípicas: Las series publicadas sobre enfermedad de Bowen describen estructuras vasculares atípicas en un 86,6-100% de las lesiones, y que son consecuencia de la angiogénesis tumoral. Dentro de las estructuras vasculares atípicas se diferencian vasos puntiformes, patrón más frecuente (el 50% de las lesiones), telangiectasias, vasos en horquilla y vasos abigarrados.
- Patrón vascular glomerular: Además de estas estructuras vasculares atípicas, en más del 80% de las lesiones de EB se puede observar un patrón vascular específico, conocido como patrón glomerular, caracterizado por vasos de trayecto tortuoso agrupados y la apariencia de un glomérulo renal. Mientras que el patrón vascular puntiforme se ha observado en el melanoma amelanótico, el acantoma de células claras e incluso en verrugas vulgares, el patrón glomerular tan sólo se ha descrito en la enfermedad de Bowen, por lo que puede considerarse un criterio dermatoscópico específico.
- Estructura reticular: Se ha observado retículo pigmentado hasta en el 35,7% de las lesiones de enfermedad de Bowen, lo que puede plantear problemas de diagnóstico diferencial con el melanoma.
- Pigmentación y glóbulos: La distribución irregular o en manchas de pigmento se ha observado en el 64,2% de lesiones de enfermedad de Bowen. En igual proporción de las lesiones (64,2%) se observaron glóbulos pigmentados de distribución irregular, que se halla hasta en el 90% de los casos de enfermedad de Bowen pigmentada.
- Hemorragia: En el 26,6% de las lesiones de enfermedad de Bowen, se observan áreas de extravasación sanguínea coincidiendo con ulceración.
Aunque no existe un algoritmo diagnóstico validado para la enfermedad de Bowen, se acepta que la demostración de un patrón vascular glomerular en una lesión de superficie descamativa podría representar un criterio dermatoscópico específico para el diagnóstico de la enfermedad de Bowen.
Melanoma Maligno
El melanoma maligno (MM) es el tumor maligno derivado de los melanocitos, las células que producen pigmento (melanina) en la piel. Es un tumor que habitualmente se desarrolla en la piel, aunque también pueden aparecer en las mucosas y en otras localizaciones. El MM se observa predominantemente en individuos adultos jóvenes; en las mujeres, más frecuentemente en las extremidades, y en los hombres al tronco, cabeza y cuello, aunque puede aparecer en cualquier localización cutánea.
La sospecha diagnóstica de melanoma maligno es fundamentalmente clínica. Ante una lesión pigmentaria con las características clínicas sospechosas (regla ABCD), es necesario practicar una biopsia o una extirpación de la lesión. El estudio histopatológico permitirá establecer un diagnóstico definitivo.
El pronóstico viene dado por aspectos clínicos, localización anatómica y, sobretodo, por factores histológicos. Así, son importantes la valoración del grueso, el nivel de invasión, el índice mitótico, la infiltración linfoide del tumor y la ulceración. La estadificación (estudio de extensión de la enfermedad) se fundamenta en la detección de una posible afectación linfática regional o en la presencia de metástasis a distancia.
Pre-prototipo de visión avanzada para la detección temprana del melanoma | Proyecto MELADET
En definitiva, el melanoma es altamente curable cuando está localizado en la piel. Cuando el melanoma se extiende a los ganglios o desarrolla metástasis a distancia de la piel empeora mucho el pronóstico.
Hallazgos Dermatoscópicos en Melanoma In Situ e Invasivo
Un estudio observacional y retrospectivo evaluó a 65 pacientes con melanoma cutáneo (10 in situ y 55 invasivos) utilizando dermatoscopia con un dermatoscopio LED DermliteMR. Los hallazgos dermatoscópicos analizados fueron: asimetría en 2 ejes, asociación de colores, áreas con falta de pigmento, puntos irregulares y atípicos de pigmento, red de pigmento atípica, pseudópodos, presencia de velo azul, ulceración y eritema periférico (anillo rosa).
Los resultados mostraron que el hallazgo dermatoscópico más frecuente fue la asimetría en 2 ejes, tanto para melanomas in situ como invasivos. En el melanoma in situ, el hallazgo más frecuente después de la asimetría fue la presencia de 2 colores. En el melanoma invasivo, el tercer hallazgo más frecuente después de la asimetría y la asociación de 2 colores fue la presencia de pseudópodos.
La presencia de 2 o más colores, áreas con falta de pigmento, pseudópodos, velo azul y ulceración son hallazgos más frecuentes en melanomas invasivos con nivel de Breslow mayor de 1mm.
| Hallazgo Dermatoscópico | Melanoma In Situ (%) | Melanoma Invasivo (%) |
|---|---|---|
| Asimetría en 2 ejes | 100 | 100 |
| Asociación de 2 colores | 10 | 91 |
| Pseudópodos | 0 | 63 |
| Áreas con falta de pigmento | 0 | 50 |
| Puntos irregulares atípicos | - | 36 |
Tabla 2: Hallazgos dermatoscópicos más habituales en melanoma in situ e invasivo.
La dermatoscopia permite identificar hallazgos microscópicos que pasarían desapercibidos en el análisis clínico y también lesiones no solo con alta sospecha de melanoma sino con un nivel de invasión mayor a una lesión superficial lo cual permite al clínico decidir el tratamiento expedito de este tipo de lesiones.
Prevención del Melanoma Maligno
La prevención primaria incluye fundamentalmente evitar una excesiva irradiación ultravioleta tanto solar como artificial (rayos UVA), sobretodo evitar las quemaduras solares. Es muy importante evitar esta irradiación durante la infancia. La prevención secundaria consiste en realizar un diagnóstico precoz. Por esto, es recomendable que las personas que tengan lunares que hayan experimentado algún cambio reciente, o que tengan algún lunar que sea completamente diferente del resto de lunares o bien que cumplan la denominada regla ABCD soliciten una consulta al médico.
tags: #melanoma #in #situ #dermoscopy