El melanoma es un tumor que se origina en los melanocitos, células encargadas de producir melanina, el pigmento que da color a la piel. Aunque el melanoma cutáneo se asocia frecuentemente con personas mayores, es crucial reconocer que esta enfermedad afecta cada vez más a jóvenes adultos. De hecho, entre los 20 y los 40 años, el melanoma es la segunda causa de muerte, después de los accidentes de tráfico.
Diagnóstico Temprano: La Historia de Irina y su Hija
A la hija de Irina le diagnosticaron un melanoma in situ a la edad de 9 años. Esto significa que presentaba células cancerosas en la capa superior de la piel, pero aún no habían crecido hacia las capas más profundas. De esto hace ya 3 años. Mi instinto hizo que acudiéramos al médico porque mi abuela había muerto de cáncer 16 años atrás. Vi que mi hija tenía un lunar en la palma de la mano y que crecía y evolucionaba. Lo observé a lo largo de 2-3 años.
Al llegar allí, la dermatóloga sugirió realizar una dermatoscopia solo para asegurarse de que no había nada fuera de lo común. No mencionó la importancia de revisar sus lunares y ni sobre la regla del ABCDE. Mi primera sugerencia a la dermatóloga que realizó la dermatoscopia fue que se lo extirparan. Ella dijo que no era necesario, que no era peligroso pero que teníamos que observarlo de cerca.
Dos años después nos sugirieron que había que quitarle el lunar porque había crecido y cambiado de color. Además, estaba en la palma de la mano, así que se trataba de un lugar sometido a mucho roce y a posibles traumatismos. Nosotros fuimos los que recogimos los resultados del histopatólogo y los leímos en casa solos. Enseguida buscamos en Google qué era el melanoma. Dos días después de recibir los resultados nuestra hija se sometió a una segunda cirugía.
Mientras esperábamos, seguimos leyendo información sobre melanoma en Internet. Debo admitir que como madre, después de leer lo que decía internet sobre el melanoma entré en pánico y no pude confiar en las palabras del primer médico. Quería otras opiniones, que otros especialistas vieran los resultados. Desgraciadamente tardé demasiado tiempo en encontrar la información que necesitaba.
Afortunadamente, encontré un grupo de pacientes llamado Melanoma Romania y hablé con voluntarios que respondieron a mis preguntas y calmaron mi ansiedad. Ellos fueron los que me explicaron lo que realmente significaba "melanoma in situ". Después de participar en varias conferencias organizadas por Melanoma Romania y Melanoma Patient Network Europe, he aprendido mucho sobre el melanoma y esto me dio la sensación de cierto control. La segunda opinión también fue importante, solo tuve las agallas para pedirla dos años después, y el resultado resultó ser diferente.
Mientras tanto, para nosotros como familia, las cosas han cambiado mucho. Somos más conscientes del tiempo que nuestros hijos pasan al sol. Jugar a pleno sol entre las 11:00 y las 17:00 es un hábito muy poco común ahora, pero antes era algo normal.
Experiencia Positiva con el Dr. [Nombre del Doctor]
Me llamo Leticia, me gustaría contar mi experiencia tan positiva con el Dr. Os cuento…Desde bien pequeña tenía en la cara un lunar encima del pómulo derecho , la verdad que se convirtió en una marca de identidad .El problema llegó cuando desde el año 2013 empezó a crecer de manera irregular y cambiar de color de tal manera que se convirtió en un futuro problema. Os podéis imaginar el miedo que me dio tanto a nivel de salud como por el tema estético.
En su primera consulta lo que me transmitió este profesional fue TRANQUILIDAD y su PROFESIONALIDAD, me dijo en primer lugar que era necesario extirpar y posteriormente me explicó en que consistiría la operación. El día de la operación sólo pensaba en la cicatriz que me iba a quedar en la cara , estaba muy nerviosa y preocupada , no me podía olvidar que era en la cara y no me podía olvidar tampoco de lo cerca que estaba del ojo …la zona más visible que tenemos.
El Dr. Cuando salí mis familiares me dijeron”Leti, cómo puede ser que ni te abulte la herida? Por todo esto, sólo puedo dar las gracias a este gran Cirujano, un profesional excelente, brillante en su trabajo.
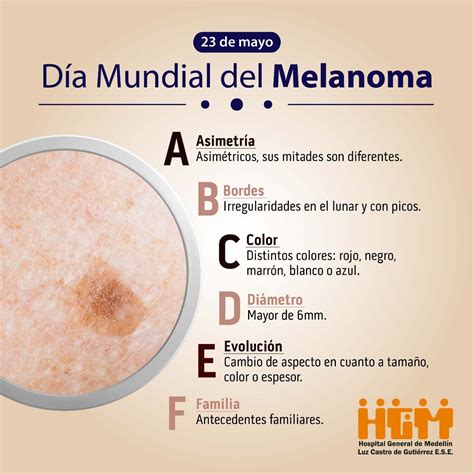
Guía para la autoexploración de la piel
Opciones de Tratamiento para el Melanoma
Hasta hace relativamente poco, las opciones de tratamiento para el melanoma eran más reducidas, sobretodo en el caso del melanoma metastásico, donde además ofrecían unos resultados modestos.
El diagnóstico del melanoma debe ser realizado mediante biopsia por ello este es el primer procedimiento quirúrgico que se realiza al paciente. Dependiendo del tamaño y grosor del melanoma pueden ser necesarias cirugías adicionales como son la ampliación de los bordes de la biopsia para obtener un adecuado margen de seguridad, o la biopsia del “ganglio centinela” que se basa en el concepto de que la progresión del cáncer se realizaría de una forma ordenada y que en un primer estadio las metástasis se localizarían en los ganglios linfáticos.
El primer ganglio al cual llegarían las células del melanoma es el que se denomina ganglio linfático centinela. Si el melanoma llega a los ganglios, pero se puede quitar completamente, será necesario un tratamiento complementario que podrá ser farmacológico exclusivamente o asociando también radioterapia. Si el melanoma no se pudo quitar completamente o ha desarrollado metástasis, el tratamiento será farmacológico.
Tratamientos Comunes
- Resección del tumor: Consiste en la resección del tumor con márgenes libres. Normalmente se realiza con anestesia local y cierre directo de la herida. Cuando el espesor de la lesión es superior a 1 mm, o está comprendido entre 0,75 y 1 mm pero se le añaden factores histológicos de mal pronóstico como ulceración o elevado número de mitosis, se recomienda realizar el estudio del ganglio centinela. Está demostrado que la progresión de las metástasis es ordenada a través de los ganglios regionales y que la probabilidad de encontrar una micrometástasis en un ganglio alejado antes que en uno próximo es inferior al 2%. Por ello, se estudia el primer ganglio (ganglio centinela), si éste es negativo no se recomienda la extirpación de los ganglios.
- Quimioterapia: Consiste en el uso de fármacos o productos químicos para destruir el cáncer. La quimioterapia se administra en periodos de tiempo previamente establecidos que se denominan ciclos. En general, el melanoma es un tumor con una pobre respuesta a la quimioterapia.
- Radioterapia: Se utiliza una máquina, llamada acelerador linear, que emite radiaciones dirigidas directamente al cáncer. Como consecuencia de la radioterapia, la piel cercana al área tratada puede tomar la apariencia de quemada por el sol, pero esto va desapareciendo gradualmente con el tiempo (aproximadamente de 6 a 12 meses).
- Inmunoterapia: Ipilimumab es un tratamiento inmunoterápico indicado para pacientes con melanoma metastásico no operable. Nivolumab y pembrolizumab son fármacos inmunoterápicos de nueva generación que también están indicados en pacientes con melanoma metastásico.
- Terapias dirigidas: BRAF es un gen y una proteína presente en las células normales. La proteína BRAF está implicada en el crecimiento normal y supervivencia de las células. Aproximadamente el 50% de los pacientes con melanoma metastásico presentan una mutación en el gen BRAF. Cuando existe una mutación en este gen, la proteína BRAF está mutada también, lo que provoca que las células se reproduzcan más rápidamente, y se traduce en crecimiento y diseminación del melanoma. Los pacientes con melanoma metastásico que, además, tienen alteración del BRAF (pacientes “BRAF positivo”), tienen generalmente peor pronóstico. Vemurafenib y Dabrafenib son fármacos inhibidores del BRAF indicados para el tratamiento de pacientes con melanoma irresecable o metastásico BRAF positivo.
Efectos Secundarios de la Quimioterapia
La mayoría de estos efectos secundarios, son, en ocasiones, reversibles y desaparecen cuando finaliza el tratamiento. Sin embargo, otros pueden prolongarse durante mucho tiempo e incluso no llegar a desaparecer por completo, como la neuropatía.
Biopsia Selectiva del Ganglio Centinela
Desde la introducción de la biopsia selectiva del ganglio centinela (BSGC) en el tratamiento del cáncer de mama en estadios precoces, con el objetivo de determinar el pronóstico y el estadio de la enfermedad1, la realización sistemática de la linfadenectomía completa se ha abandonado2, y queda reservada a las pacientes en las que el ganglio centinela es positivo o no se localiza.
A la espera de los resultados de los grandes estudios aleatorizados que comparen la BSGC y la linfadenectomía sistemática3, a efectos de control local de la enfermedad y supervivencia a largo plazo, múltiples publicaciones muestran ya la eficacia de la técnica en su aplicación clínica, con tasas de recurrencia, por el momento, inferiores a las que existían cuando se realizaba el vaciamiento axilar sistemático4.
Tras validar nuestro propio procedimiento5, los objetivos de este estudio han sido, por una parte, comprobar si mantenemos similar eficacia y seguridad con la técnica, una vez que la BSGC se aplica en fase terapéutica, y por otra parte, evaluar la aparición de enfermedad relacionada con el cáncer de mama en el seguimiento de las pacientes.
Se realizó biopsia del ganglio centinela en fase de aplicación clínica a 168 pacientes con 169 lesiones malignas de mama en estadios I y II. Se siguió el procedimiento previamente validado por nuestro grupo, que incluye gammagrafía tras inyección periareolar o intratumoral de coloide de estaño- 99mTc, y detección quirúrgica radioguiada el día siguiente.
La localización gammagráfica del ganglio centinela se consiguió en 161 (95,3%) de los 169 casos, y la exéresis quirúrgica axilar, en 153 (90,5%). Se extrajo 1,1 ganglio por paciente (rango, 1-4). El ganglio centinela fue positivo en 46 (30,1%) de los 153 casos; 11 eran micrometástasis (23,9%). El vaciamiento axilar posterior reveló que dicho ganglio era el único afectado en 22 (47,8%) de los 46 casos.
El ganglio centinela resultó negativo en los restantes 107 (69,9%) casos, por lo que se dio por finalizado el procedimiento quirúrgico. El seguimiento medio de las pacientes ha sido de 20,4 (rango, 3-49) meses, sin que haya aparecido hasta el momento ninguna recidiva axilar. De todo el grupo, 4 pacientes han desarrollado metástasis a distancia, una de ellas presentó recidiva mamaria concomitante y, posteriormente, falleció.
Cáncer de Piel en Jóvenes
Cuando hablamos de melanoma cutáneo generalmente pensamos en personas mayores, sin caer en la cuenta de que esta enfermedad cada vez entiende menos de edades. En las dos últimas décadas, la incidencia de esta dolencia no ha dejado de crecer en nuestro país y lo ha hecho de manera llamativa en adultos jóvenes.
«El principal factor de riesgo de desarrollo de un melanoma, a cualquier edad, es la exposición a la luz solar y el uso de lámparas o cámaras bronceadoras. Probablemente este incremento de la incidencia en personas más jóvenes se deba al aumento a las exposiciones al sol, especialmente las intermitentes, en las que no se adoptan las medidas adecuadas de protección. Cada vez se realizan más actividades al aire libre y, además, la vestimenta que se utiliza ahora es menos protectora», apunta el doctor Eduardo López Bran, jefe del Servicio de Dermatología del Hospital Clínico San Carlos y director del Instituto de Enfermedades y Cirugía de la piel.
Junto a la exposición inadecuada al astro rey y el uso de las cabinas de bronceado, haber padecido quemaduras solares durante los primeros años de vida es otro factor de peso, especialmente durante las dos primeras décadas. Es en este periodo -según los expertos- cuando se producen entre el 50 y el 80% del fotodaño cutáneo que, con el paso del tiempo, puede terminar desencadenando la aparición de un melanoma.
La comunidad médica lo tiene muy claro: el sol es el principal causante de este tumor. La mayoría de los melanomas suceden en la piel expuesta al astro rey o a cabinas de rayos UVA. Concretamente, el uso de cámaras de bronceado tiene -según la Organización Mundial de la Salud (OMS)- el mismo grado de clasificación de producto cancerígeno para el cáncer de piel que el tabaco para el cáncer de mama.
No obstante, hay otra causa que explica este incremento en el número de casos: los pacientes acuden antes y con más frecuencia a su dermatólogo, lo que conlleva un aumento de los diagnósticos de melanoma.
| Factor | Descripción |
|---|---|
| Exposición solar | Principal factor de riesgo; evitar exposiciones intermitentes sin protección. |
| Cámaras de bronceado | Mismo nivel de riesgo cancerígeno que el tabaco para cáncer de mama. |
| Quemaduras solares | Especialmente dañinas durante las dos primeras décadas de vida. |
| Diagnóstico temprano | Aumento en el número de casos debido a consultas más frecuentes al dermatólogo. |
Supervivencia y Nuevos Abordajes
La buena noticia es que, a pesar del aumento de la incidencia del melanoma, la supervivencia a cinco años desde el diagnóstico ha mejorado de forma significativa en las últimas décadas. Esto se debe -entre otras cosas- a los avances científicos y las innovaciones que se han introducido en este campo.
La inmunoterapia ha supuesto un antes y un después en el tratamiento de los melanomas más graves. Estos fármacos, en lugar de atacar al tumor, aumentan las defensas del paciente potenciando su respuesta inmune para que sea su propio organismo el que luche contra las células cancerígenas.
Detectar el tumor a tiempo salva muchas vidas. Los melanomas encontrados en sus primeros estadios se curan», recuerdan.
Autoexploración y Prevención
La autoexploración de la piel puede ayudar a diagnosticar el melanoma en fases más iniciales mejorando la posibilidad de curación. Se deben inspeccionar todas las áreas de la piel ayudándose si es necesario de un espejo. En caso de presentar muchas lesiones pigmentadas (lunares o manchas), la fotografía puede ser de utilidad para compararlas evolutivamente.
Aunque el sol es uno de los principales factores de riesgo de desarrollo del melanoma, la exposición solar de corta duración 15 a 30 minutos y dentro de unas normas, no es perjudicial para la salud. La exposición al sol se debe realizar tras la aplicación de un producto con un factor de protección elevado (factor de protección solar mínimo 30) y los labios con un protector labial, y evitando las horas centrales del día (de 12 a 14 horas), cuando la radiación solar llega de una forma más directa.
El riesgo de desarrollar un melanoma es más alto entre los pacientes que ya han padecido uno que entre la población que no ha padecido ninguno. Las posibilidades de un segundo melanoma están en torno al 3 a 10%.
No conviene relacionar esta enfermedad con las pieles repletas de lunares. Según la Sociedad Española de Oncología Médica (SEOM), solo el 20-25% de los melanomas son detectados sobre nevus (lunares) o lesiones persistentes. El resto (el 75-80%) aparecen sobre piel sana.
tags: #melanoma #in #situ #experiencias