El melanoma es uno de los tipos de cáncer de piel más agresivos y con mayor letalidad. Se estima que para 2040 será el segundo cáncer de mayor incidencia a nivel internacional. Por lo tanto, la prevención y la detección precoz son herramientas imprescindibles en la lucha contra este tipo de lesiones cancerígenas, lo que implica la revisión y el cuidado diario de nuestra piel.
En concreto, el melanoma afecta a 16 personas de cada 100.000, según la Sociedad Española de Oncología Médica (SEOM). Aunque frecuentemente aparece en las piernas en el caso de las mujeres y también en la espalda y cabeza, en realidad puede manifestarse en cualquier parte del cuerpo.
Este cáncer de piel se puede desarrollar a partir de un lunar (nevus melanocítico) presente desde el nacimiento (congénito) o adquirido (desarrollado después del nacimiento). También se puede desarrollar de una zona de la piel sin un lunar como una mancha en crecimiento que después se transforma en un tumor.
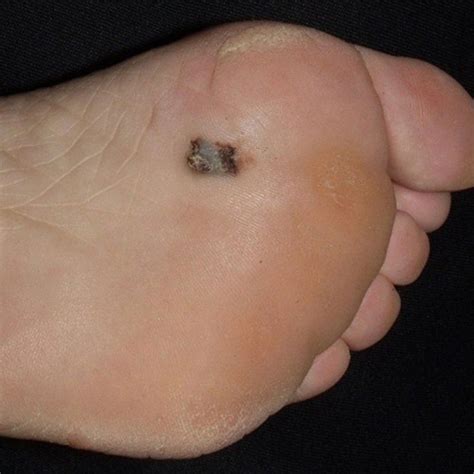
¿Qué es el Melanoma Lentiginoso Acral?
Aunque la presencia de los melanomas en el pie es poco común, lo cierto es que es un tipo de lesión cancerígena muy grave. Afectan mayoritariamente a personas de más de 60 años y, aunque pueden aparecer en individuos de raza blanca, las estadísticas demuestran que la población negra es la que más sufre el MLA (melanoma lentiginoso acral).
El melanocarcinoma lentiginoso acral es poco habitual, pero presenta una elevada gravedad. Es el tipo de melanoma maligno que se desarrolla en las plantas de los pies o alrededor de las uñas y se produce cuando los melanocitos, las células encargadas de pigmentar la piel, crecen de forma anormal y descontrolada.
Otro tipo de melanoma que puede aparecer en el pie es el melanoma nodular, que se presenta como un nódulo o bulto elevado.
Conoce sobre el melanoma lentiginoso acral
Síntomas del Melanoma en la Planta del Pie
Sus síntomas comprenden la aparición de una mancha irregular similar a un lunar, de pigmentación oscura, acompañado de enrojecimiento o inflamación en la zona que provoca picazón, sensibilidad, sangrado o dolor. También puede producirse la modificación de una mancha que ya existía previamente, con cambios en su morfología, color y extensión.
Un lunar sospechoso suele ser el primer indicador que conduce al diagnóstico de la enfermedad. Se puede tratar de un lunar cambiante que ya teníamos o de un lunar nuevo con aspecto inusual.
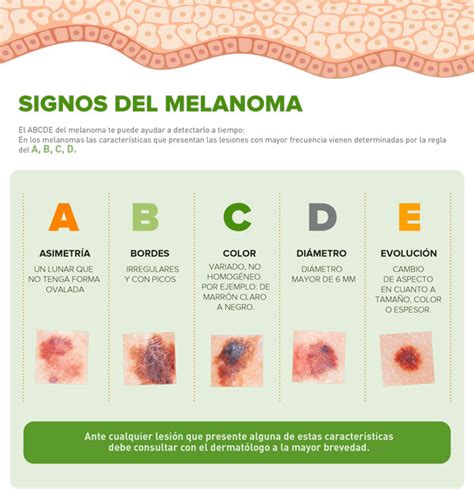
Regla ABCDE para la detección de un lunar sospechoso:
- Asimetría: Una mitad del lunar no coincide con la otra.
- Bordes: Los bordes son irregulares, desiguales o borrosos.
- Color: El color no es uniforme y puede incluir sombras diferentes de marrón o negro, o incluso azul, rojo o blanco.
- Diámetro: El lunar mide más de 6 milímetros (0,25 pulgadas).
- Evolución: El tamaño, la forma o el color del lunar están cambiando.
Factores de Riesgo
Son varios los factores de riesgo que aumentan la probabilidad de desarrollar melanoma en el pie. El de mayor peso, la exposición excesiva al sol sin la protección adecuada. También interfieren otros aspectos, como el componente genético, la presencia de lunares atípicos o numerosos, o los fototipos claros de piel.
Se entienden por factores de riesgo de melanoma aquellos condicionantes cuya presencia se asocia con una mayor probabilidad de padecer esta enfermedad, siendo algunos de ellos controlables y otros que se nos vienen dados.
La exposición a la luz ultravioleta: en la mayoría de melanomas, la exposición a la luz ultravioleta es el principal factor de riesgo, y es que, pese a que representan solo una pequeña parte de los rayos solares, es la responsable de los principales daños de la luz solar a la piel, ya que dañan el ADN de las células de la piel.
Los lunares: tener muchos lunares o presentar lunares atípicos (nevos displásicos), aumenta el riesgo de padecer melanoma.
Color de la piel y del pelo: dependiendo del tipo de color de la piel, el pelo y los ojos son factores de riesgo relacionados a este tipo de cáncer.
Coloración piel y cabello: Cuánto más clara es la piel, ojos y pelo, más riesgo existe de melanoma. Este riesgo es especialmente alto en personas rubias y pelirrojas.
Presencia de nevus/lunares: Sólo un 20-25% de los melanomas surgen de un lunar (nevus) previo, la mayoría aparecen sobre la piel normal. A mayor número de nevus y sobre todo si son de gran tamaño y presentes desde el nacimiento (congénitos) se incrementa el riesgo de melanoma.
Prevención del Melanoma
La protección diaria de la piel con el uso de crema solar es imprescindible al hablar de prevención contra el cáncer cutáneo. Esta medida debe ir acompañada de las exposiciones al sol controladas, en las que se evite la radiación en las horas pico y en las que se utilice fotoprotección de factor elevado, con reaplicación cada dos horas o después de la transpiración de la piel.
Además, es importante usar ropa protectora, sombreros de ala ancha o gorras y gafas de sol con protección UV.
Para detectar de forma temprana cualquier forma de cáncer de piel, es fundamental realizar autoexámenes regulares. Un cambio en el tamaño, la forma o el color de un lunar existente, así como la aparición de una nueva mancha, son signos que deben alertar y motivar la consulta con el especialista.
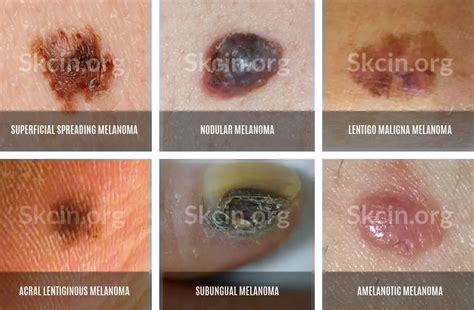
Diagnóstico del Melanoma
Un lunar sospechoso detectado por la misma persona, por un familiar o por el médico suele ser la primera señal de alarma. En la exploración has de fijarte si tu lunar responde a la regla ABCDE, que nos pone en la pista de estar ante una lesión pigmentada.
La biopsia es empleada para determinar si el tejido biopsiado es positivo en melanoma.
Extracción de una muestra de tejido para analizarla (biopsia): Para determinar si una lesión cutánea sospechosa es un melanoma, el médico puede recomendar la extracción de una muestra de piel para su análisis.
Hay que hacer un examen físico completo, incluido un examen general de la piel. La finalidad de estas pruebas es identificar los factores de riesgo y los signos o síntomas que podrían indicar que el melanoma se ha diseminado más allá del lugar original.
Exploración por tomografía asistida por ordenador (TC): Genera imágenes del interior del cuerpo mediante el empleo de rayos X que se toman desde diferentes ángulos.
Exploración por tomografía por emisión de positrones (TEP) o TEP-TC: Es una forma de crear imágenes de los órganos y los tejidos internos. Se inyecta en el cuerpo del paciente una pequeña cantidad de una sustancia azucarada radiactiva. Esta es absorbida por las células que usan la mayor cantidad de energía.
Tratamiento del Melanoma
Los tratamientos del melanoma van desde la cirugía a la inmunoterapia. En la mayoría de casos puede realizarse una extirpación simple bajo anestesia local, con cierre directo. Los ganglios linfáticos del territorio cutáneo donde se localiza la lesión representan un paso obligado para las células tumorales desde la circulación linfática alrededor del tumor.
Se ha demostrado una progresión ordenada de la metástasis a lo largo de los ganglios regionales y la probabilidad de encontrar una micrometástasis en un ganglio más alejado es menor del 2% cuando el primer ganglio es negativo.
En la mayoría de los pacientes con metástasis a distancia de melanoma, el tratamiento debe orientarse a preservar la calidad de vida y a prolongarla en lo posible. Por esto, si la metástasis es única se puede a veces intentar extirparla quirúrgicamente.
En los últimos años se ha evidenciado que en algunos casos es beneficioso para algunos pacientes añadir tratamientos de tipo inmunológico o terapias biológicas (inhibidores de puntos de control inmunológico, como por ejemplo: ipilimumab, nivolumab y pembrolizumab).
También se están investigando y usando en algunos pacientes el uso de terapias dirigidas. Hay personas en las que su tumor puede presentar alguna alteración genética o mutación (mutaciones en BRAF, por ejemplo, siendo las más frecuentes BRAF V600E o V600K).
- Tratamiento para estadio O (melanomas in situ): cuando el tumor se localiza íntegramente en la epidermis, la capa más superficial de la piel, se dice que el melanoma está in situ.
- Tratamiento para melanomas en estadios I, II y III: el melanoma que se encuentra localizado y sin extenderse a los ganglios linfáticos se le clasifica en el estadio I o II. Si el melanoma se encuentra en un estadio III, esto quiere decir que ya ha alcanzado los ganglios linfáticos y se realizará una cirugía amplia del tumor primario y se diseccionará los ganglios linfáticos.
- Tratamiento para melanomas en estadio IV: los melanomas se clasifican en el estadio IV cuando se han extendido más allá de los ganglios linfáticos regionales o a distintos órganos del cuerpo como hígado, pulmón o cerebro. En las personas que tienen una metástasis única, la cirugía es una opción cuando el estado de salud es bueno. Asimismo, cuando la metástasis es múltiple, la cirugía ya deja de ser una opción válida en casi todos los casos.
Estadios del Melanoma
Existe una clasificación pronóstica en estadios tras su visualización en el microscopio por el patólogo y tras valorar si existe o no afectación a distancia, generalmente mediante pruebas de imagen (ecografía, TAC, RMNy/o PET). En esta clasificación se evalúa la extensión del tumor, tanto local como a distancia, y la cantidad de células que se están dividiendo (mitosis) dentro del tumor. A su vez se evalúa la afectación de ganglios locales que deben haber sido extirpados para su análisis por el patólogo.
- 0. In situ.
- IA.
- IB.
- IIA.
- IIB.
- IIC.
- Estadios III: Implica la presencia de afectación de ganglios locales y la presencia o no de ulceración del melanoma.
- Estadios IV: En los estadios I y II se debe hacer una extirpación completa de la lesión. Se debe quitar una cantidad suficiente de piel normal de alrededor para evitar la recurrencia (reaparición) del melanoma. La extensión de piel normal de alrededor del melanoma que debe ser quitada depende del estadio del melanoma (fundamentalmente de su profundidad) y de la zona corporal donde se encuentre. En algunos pacientes es conveniente investigar si algún ganglio de la zona se encuentra afectado. Para ello puede inyectarse un contraste o un marcador radioactivo en la zona de la lesión y, posteriormente, ver hacia qué ganglio drena el colorante o el marcador radioactivo, procediendo a su extirpación.
- Estadio III.
- Estadio IV (metástasis): Implica un mal pronóstico con supervivencias variables de unas personas a otras aunque en general escasas. Existe tendencia a que si el estado general del paciente es bueno y no hay muchas metástasis se proceda a su extirpación. Además de este tratamiento se debe utilizar como primera elección inmunoterapia y tratamientos frente a una proteína llamada MAPK. El escaso número de pacientes con una mutación denominada c-kit responde satisfactoriamente al tratamiento con una medicina llamada imatinib.