El melanoma es un tipo de cáncer de piel que se origina en los melanocitos, las células encargadas de producir melanina, el pigmento que da color a la piel. Aunque el melanoma puede aparecer en cualquier parte del cuerpo, el melanoma en el cuero cabelludo es una forma particularmente peligrosa debido a su difícil detección y rápido crecimiento.
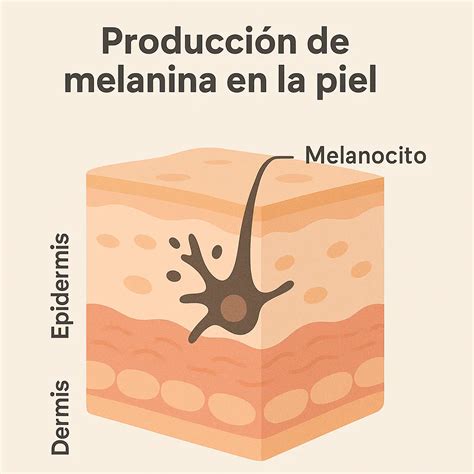
Anatomía de la piel con melanocitos. En la imagen se observa la epidermis y la dermis.
¿Por qué el melanoma en el cuero cabelludo es peligroso?
El melanoma en el cuero cabelludo es uno de los tipos más peligrosos de cáncer de piel, puesto que aparece en un lugar del cuerpo en el que no se detecta con facilidad. Además, puede crecer a mucha más velocidad por la abundancia de vasos sanguíneos y tejidos que hay en la zona.
Autoexamen del cuero cabelludo
La autoexploración en casa es también un punto fundamental para cambiar el futuro del melanoma. "Aprender a autoexplorarnos los lunares una vez al mes puede marcar la diferencia en el pronóstico ayudando a mejorar la detección precoz de esta enfermedad".
El autoexamen del cuello cabelludo para detectar el melanoma se debe realizar en una habitación bien iluminada, con la ayuda de un espejo de mano.
- Hágase una raya en el pelo -con los dedos o con un peine- para separarlo, y examínese el cuero cabelludo atentamente con el espejo.
- Tome nota de la presencia de manchas rojas o con descamación, lunares pigmentados, manchas rosadas y lunares elevados, puesto que todos ellos pueden ser signos de cáncer.
- Continúe separando el pelo y examinando el cuero cabelludo hasta que se haya examinado toda la cabeza.
Puede ser difícil hacerse este autoexamen solo. Es bueno contar con la ayuda de un amigo o un familiar. Si va al peluquero con regularidad, pídale que le mencione la presencia de lunares o manchas preocupantes que note mientras le corta o le tiñe el pelo.
Factores de riesgo del melanoma
Se entienden por factores de riesgo de melanoma aquellos condicionantes cuya presencia se asocia con una mayor probabilidad de padecer esta enfermedad, siendo algunos de ellos controlables y otros que se nos vienen dados.
- Exposición a la luz ultravioleta: En la mayoría de melanomas, la exposición a la luz ultravioleta es el principal factor de riesgo.
- Lunares: Tener muchos lunares o presentar lunares atípicos (nevos displásicos), aumenta el riesgo de padecer melanoma.
- Color de la piel y del pelo: Dependiendo del tipo de color de la piel, el pelo y los ojos son factores de riesgo relacionados a este tipo de cáncer. Entre ellos se incluyen tener el pelo rubio o pelirrojo, los ojos claros, abundantes pecas, piel blanca.
- Antecedentes familiares de melanoma: Si un pariente cercano tuvo un melanoma, tienes más probabilidades de desarrollarlo también. También influirán factores genéticos.
- Antecedentes de quemaduras por el sol.
Además de la exposición solar, sobre todo durante la adolescencia, y el haber sufrido quemaduras solares, hay otra serie de factores que pueden contribuir al desarrollo de melanomas cutáneos.
Signos de sospecha
Algunos signos de sospecha de lesión maligna pueden ser la aparición repentina de lunares o cambios de color, forma, tamaño así como presencia de asimetría, picor o sangrado en aquellos ya existentes, o cambios en el tono de la piel.
Un lunar sospechoso detectado por la misma persona, por un familiar o por el médico suele ser la primera señal de alarma. En la exploración has de fijarte si tu lunar responde a la regla ABCDE, que nos pone en la pista de estar ante una lesión pigmentada.
A - Asimetría: ¿Es una mitad del lunar distinta a la otra?
B - Borde: ¿Son los bordes borrosos o indefinidos?
C - Color: ¿Presenta el lunar distintos tonos de marrón, negro o incluso rosa, rojo, blanco o azul?
D - Diámetro: ¿Es el lunar de un tamaño superior a 6 milímetros?
E - Evolución: ¿Ha cambiado el lunar de tamaño, forma o color en las últimas semanas o meses?
En fases iniciales puede ser de utilidad la regla del ABCDE, según apunta la dermatóloga Elena Godoy, serie de letras que se corresponden con las iniciales de asimetría, bordes irregulares, cambios de color o distintos colores dentro de una misma lesión, diámetro mayor de 6 mm y evolución con cambios. Cuando la lesión evoluciona puede aparecer una herida o ulceración y sangrado.
Tipos de melanoma
El melanoma se origina habitualmente en la piel que suele estar expuesta a la luz solar. Esto incluye la piel de los brazos, la espalda, la cara y las piernas. El melanoma también puede formarse en los ojos. No se conoce la causa exacta de los melanomas.
- Melanoma de extensión superficial: es la forma de melanoma más frecuente y es más común en personas con la piel blanca. El melanoma de extensión superficial es el más frecuente, representando el 75% de los casos. Sus características son: haber tenido quemaduras en edades tempranas, lesiones preexistentes, tener un crecimiento horizontal en fases tempranas y una extensión vertical posterior, y ser de color violáceo o negro azulado.
- Melanoma nodular: aparecen como un área elevada en la piel que podría ser de color azul-negruzco oscuro o rojo-azulado.
- Melanoma léntigo maligno: aparecen en las áreas del cuerpo que han estado más expuestas al sol, como la cara, el cuello y los brazos. Este tipo de melanoma afecta con mayor frecuencia a las personas mayores, particularmente a aquellas que han pasado mucho tiempo al aire libre.
- Melanoma lentiginoso acral: es la forma menos frecuente de melanoma. Es la forma menos frecuente de melanoma en la raza caucásica, pero muy frecuente en pacientes asiáticos.
Diagnóstico del melanoma
Por lo general, el melanoma se diagnostica mediante pruebas en las que se analiza la piel.
- Examen de la piel: revisación de la piel que hace un médico o enfermero para verificar si hay lunares, marcas de nacimiento o áreas pigmentadas que se ven anormales por su color, tamaño, forma o textura.
- Biopsia: procedimiento para extirpar células o tejidos con el fin de observarlos al microscopio y determinar si hay signos de cáncer. La biopsia es empleada para determinar si el tejido biopsiado es positivo en melanoma.
Ante la sospecha de un posible melanoma, el médico realizará una biopsia extrayendo una parte o la totalidad del lunar y examinará sus células con un microscopio. La biopsia no sólo determina si las células son cancerosas, también determina la profundidad de la penetración del melanoma en la piel y, de esta manera, se puede predecir el riesgo de propagación.
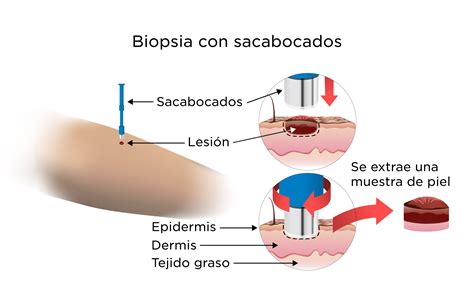
Biopsia con sacabocados. Se usa un bisturí cilíndrico hueco para cortar y sacar un cilindro de tejido que contiene una lesión de la piel.
Tipos de biopsias de piel:
Hay cuatro tipos de biopsias de piel. El tipo de biopsia depende del lugar donde se formó el área anormal y el tamaño del área.
- Biopsia por rasurado: procedimiento para el que se usa una cuchilla de afeitar estéril con el fin de rasurar el tumor.
- Biopsia con sacabocados: procedimiento para el que se usa un instrumento especial llamado sacabocado o trépano para extraer una muestra en forma de círculo del tumor o bulto anormal.
Estadificación del melanoma
El proceso que se usa para determinar si el cáncer se diseminó por la piel o a otras partes del cuerpo se llama estadificación. La información que se obtiene del proceso de estadificación determina el estadio de la enfermedad. Es importante saber en qué estadio está el melanoma para planificar el tratamiento.
El estadio (etapa) describe la extensión del cáncer en el cuerpo, como el tamaño del tumor, si se diseminó, y de ser así, qué tanto se ha diseminado desde donde se formó.
Hay varios sistemas de estadificación para el cáncer que describen la extensión de la enfermedad. En el melanoma por lo general se usa el sistema de estadificación TNM. Es posible que en el informe de patología se describa el cáncer de acuerdo con este sistema de estadificación.
Según los resultados de la estadificación TNM, se asigna el estadio; el cáncer puede estar en estadio I, II, III o IV (a veces descritos como estadio 1, 2, 3 o 4). Durante las conversaciones con el equipo médico es posible que se use uno de estos estadios para describir el cáncer que usted tiene.
Factores considerados en la estadificación:
- La extensión del tumor principal (T): ¿Cuán profundo ha invadido el cáncer en la piel?
- Grosor del tumor: al grosor del melanoma se le llama medición de Breslow.
- Ulceración: la ulceración es una ruptura en la piel que se encuentra sobre el melanoma.
- La propagación (metástasis) a sitios distantes (M): ¿Se ha propagado el cáncer a ganglios linfáticos distantes o a órganos distantes?
Estadios del melanoma:
- Estadio 0 (Melanoma in situ): En el estadio 0, se encuentran melanocitos anormales en la epidermis. Es posible que estos melanocitos anormales se vuelvan cancerosos y se diseminen al tejido normal cercano.
- Estadio I: En el estadio I, el cáncer se formó.
- Estadio II: En el estadio IIIA, el tumor mide no más de 1 mm de grosor y hay ulceración; o no mide más de 2 mm de grosor y no hay ulceración. Se encuentra cáncer en 1 a 3 ganglios linfáticos mediante una biopsia de ganglio linfático centinela.
- Estadio III: En el estadio IIIB, se presenta una de las siguientes situaciones:1) No se sabe dónde se formó el cáncer o ya no se ve el tumor primario. Además, ocurre uno de los siguientes casos:Se encuentra cáncer en 1 ganglio linfático mediante un examen físico o pruebas con imágenes.Se encuentran tumores microsatélites, tumores satélites o metástasis en tránsito en la piel o debajo de esta.2) El tumor no mide más de 1 mm de grosor y hay ulceración; o el tumor no mide más de 2 mm de grosor y no hay ulceración. Además, ocurre uno de los siguientes casos:Se encuentra cáncer en 1 a 3 ganglios linfáticos mediante un examen físico o pruebas con imágenes.Se encuentran tumores microsatélites, tumores satélites o metástasis en tránsito en la piel o debajo de esta.3) El tumor mide más de 1 mm, pero no más de 2 mm de grosor, y hay ulceración; o el tumor mide más de 2 mm, pero no más de 4 mm de grosor, y no hay ulceración. Además, ocurre uno de los siguientes casos: Se encuentra cáncer en 1 a 3 ganglios linfáticos.Se encuentran tumores microsatélites, tumores satélites o metástasis en tránsito en la piel o debajo de esta.
- Estadio IV: En el estadio IV, el cáncer se diseminó a otras partes del cuerpo, como el pulmón, el hígado, el encéfalo, la médula espinal, el hueso, el tejido blando (incluso el músculo), el tubo digestivo o los ganglios linfáticos lejanos. El melanoma en estadio IV también se llama melanoma metastásico o metástasis.
Tratamiento del melanoma
Están disponibles varios tipos de tratamiento para las personas con melanoma. Algunos tratamientos son estándar (tratamiento que se usa en la actualidad) y otros se están probando en ensayos clínicos. Un ensayo clínico de un tratamiento es un estudio de investigación con el fin de mejorar los tratamientos actuales u obtener información sobre tratamientos nuevos para las personas con cáncer.
- Tratamiento para estadio O (melanomas in situ): cuando el tumor se localiza íntegramente en la epidermis, la capa más superficial de la piel, se dice que el melanoma está in situ.
- Tratamiento para melanomas en estadios I, II y III: el melanoma que se encuentra localizado y sin extenderse a los ganglios linfáticos se le clasifica en el estadio I o II. Si el melanoma se encuentra en un estadio III, esto quiere decir que ya ha alcanzado los ganglios linfáticos y se realizará una cirugía amplia del tumor primario y se diseccionará los ganglios linfáticos.
- Tratamiento para melanomas en estadio IV: los melanomas se clasifican en el estadio IV cuando se han extendido más allá de los ganglios linfáticos regionales o a distintos órganos del cuerpo como hígado, pulmón o cerebro. En las personas que tienen una metástasis única, la cirugía es una opción cuando el estado de salud es bueno. Asimismo, cuando la metástasis es múltiple, la cirugía ya deja de ser una opción válida en casi todos los casos.
Opciones de Tratamiento:
- Resección quirúrgica: El tratamiento de elección para los melanomas cutáneos es la resección quirúrgica de los mismos cuyos márgenes dependerán del espesor de la lesión.
- Biopsia del ganglio centinela: En función del estadio se recomendará incorporar una biopsia del ganglio centinela.
- Inmunoterapia: En caso de tumores con diseminación metastásica está indicada la inmunoterapia para estimular la respuesta inmune del paciente.
- Radioterapia estereotáctica: Un método de dirigir múltiples haces de radiación a un solo tumor, administrando una dosis muy grande en un punto pequeño y respetando el tejido circundante.
Pronóstico del melanoma en el cuero cabelludo
El melanoma en cuero cabelludo se ha asociado a un peor pronóstico y aún no ha podido establecerse si es debido a sus características más agresivas o a que se detecta de forma más tardía.
En nuestra serie los melanomas en el cuero cabelludo representaron el 16% del total de melanomas en cabeza y cuello. La edad media en el momento del diagnóstico fue de 74años, correspondiendo el 59,1% de los casos a los pacientes mayores de 70años.
Dos de los pacientes de nuestra serie fallecieron debido a enfermedad sistémica. Los estudios sobre recidiva muestran una tasa de la enfermedad local, regional y sistémica variables a 5años: del 11,7 al 15%, del 11 al 21,1% y del 15 al 31,7%5,6, con un tiempo hasta la primera recidiva de 11,8meses6. Se ha reportado una supervivencia global a 5años de alrededor del 58%, significativamente inferior a la de otros sitios primarios, tales como extremidades, tronco o resto de la cabeza y cuello (p<0,0001)7.
Tabla 1. Hallazgos clínicos e histopatológicos de melanomas en el cuero cabelludo
| Característica | Melanomas Invasivos | Melanomas In Situ |
|---|---|---|
| Edad media al diagnóstico | 69.3 años | 72.6 años |
| Predominancia masculina | 79.9% | 79% |
| Antecedentes de lesiones actínicas | 51.2% | 72.6% |
| Cáncer de piel no melanoma | 48.5% | 50% |
| Melanomas amelanóticos | 31.2% | 18.3% |