Si necesitas tratamiento para el melanoma o estás ayudando a un ser querido a entender sobre este tema, has llegado al lugar correcto. El melanoma es un tipo de cáncer de piel que afecta a los melanocitos, que son las células que producen la melanina que pigmenta la piel. A pesar de que su incidencia es cada vez mayor, hoy en día se puede prevenir y se cura en la mayoría de los casos. Queremos ayudarte a entender cuáles son tus opciones de tratamiento para obtener el mejor resultado posible.
Causas y Factores de Riesgo del Melanoma
El melanoma es causado por cambios (mutaciones) en las células llamadas melanocitos. Estas células producen un pigmento en la piel llamado melanina. La melanina es responsable del color de la piel y del cabello. La principal causa del melanoma es la exposición excesiva al sol. Como consecuencia, los melanocitos se transforman en células malignas que dan lugar a un tumor.
El melanoma puede producirse por haberse expuesto al sol en exceso, ya que la radiación daña el ADN de las células, y por tener una predisposición genética. Tener la piel y los ojos claros.
Usted tiene más probabilidades de presentar melanoma si:
- Tiene piel blanca, ojos azules o verdes o cabello rubio o rojo
- Vive en climas con sol o a grandes altitudes
- Pasa mucho tiempo en altos niveles de luz solar intensa, debido al trabajo o a otras actividades
- Ha tenido una o más quemaduras de sol con ampollas durante la niñez
- Usa dispositivos para broncearse, como las camas de bronceado
Otros riesgos abarcan:
- Familiares cercanos con melanoma
- Ciertos tipos de lunares (displásicos y atípicos) o múltiples marcas de nacimiento
- Sistema inmunitario debilitado debido a enfermedades y medicamentos
Tipos de Melanoma
Estos quistes pueden tener diferentes características y ubicaciones que dan lugar a distintos tipos de melanoma.
- Melanoma de extensión superficial: Es el más común. Generalmente es plano e irregular en forma y color, con sombras variables de negro y café. Es más común en personas de piel clara.
- Melanoma nodular: Es el más habitual después del anterior. Generalmente empieza como un área elevada de color azul-negruzco oscuro o rojo-azulado. Algunos no tienen ningún color (melanoma amelanótico).
- Melanoma lentigo maligno: Generalmente aparece en las personas de edad avanzada. Es más común en la piel dañada por el sol en la cara, el cuello y los brazos. Las áreas de piel anormal generalmente son grandes, planas y de color marrón con áreas de color café.
- Melanoma lentiginoso acral: Es la forma menos común de melanoma. Generalmente ocurre en las palmas de las manos, las plantas de los pies o por debajo de las uñas.
- Melanoma coroideo: Un tipo de melanoma ocular en el que el tumor crece en la parte posterior del ojo. No está relacionado con la exposición solar.
Síntomas del Melanoma
El principal síntoma del melanoma es la aparición de nevus, que son lesiones cutáneas pigmentadas que crecen de forma irregular. A veces, son lunares ya existentes que cambian de forma, textura o color. Un lunar, llaga, úlcera o tumor sobre la piel pueden ser un signo de melanoma o de otro tipo de cáncer de piel. Una úlcera o tumor que sangra o cambia de color también puede ser un signo de cáncer de piel.
El sistema ABCDE puede ayudarle a recordar los posibles síntomas de un melanoma:
- Asimetría: la mitad del área anormal es diferente de la otra mitad.
- Bordes: los bordes del tumor son irregulares.
- Color: el color cambia de un área a otra, con tonos bronce, café o negro y algunas veces blanco, rojo o azul. Una mezcla de colores puede aparecer dentro de una úlcera.
- Diámetro: la mancha tiene generalmente (pero no siempre) más de 5 mm de diámetro, aproximadamente el tamaño del borrador de un lápiz.
- Evolución: el lunar sigue cambiando de aspecto.
Otra manera para detectar un posible melanoma es buscar el "signo del patito feo". Esto significa que el melanoma no luce como las otras manchas en el cuerpo. Sobresale como si fuera el patito feo de los cuentos infantiles.
Diagnóstico del Melanoma
El melanoma se diagnostica mediante pruebas en las que se analiza la piel. Si el profesional de atención médica cree que podrías tener un melanoma, es posible que te remitan a un médico especializado en enfermedades de la piel. A este médico se lo conoce como dermatólogo.
Los procedimientos de diagnóstico incluyen:
- Examen físico: El profesional de atención médica te hará preguntas sobre tu historial médico.
- Examen de la piel: Revisión de la piel que hace un médico o enfermero para verificar si hay lunares, marcas de nacimiento o áreas pigmentadas que se ven anormales por su color, tamaño, forma o textura con un dermatoscopio.
- Biopsia: Procedimiento que consiste en extraer una muestra de tejido para analizarla en un laboratorio. El tipo de procedimiento que se utilice para la biopsia dependerá de tu situación. Una de las técnicas más comunes es la biopsia con sacabocados. Otra técnica se llama biopsia por escisión.
Hay cuatro tipos de biopsias de piel. El tipo de biopsia depende del lugar donde se formó el área anormal y el tamaño del área.
- Biopsia por rasurado: procedimiento para el que se usa una cuchilla de afeitar estéril con el fin de rasurar el tumor.
- Biopsia con sacabocados: procedimiento para el que se usa un instrumento especial llamado sacabocado o trépano para extraer una muestra en forma de círculo del tumor o bulto anormal.
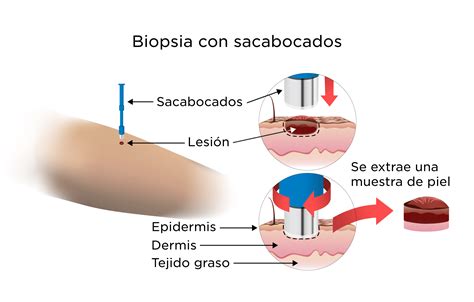
Biopsia con sacabocados. Se usa un bisturí cilíndrico hueco para cortar y sacar un cilindro de tejido que contiene una lesión de la piel.
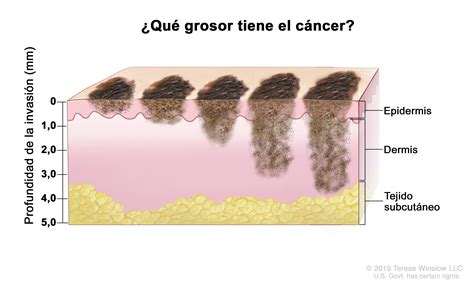
Si recibes un diagnóstico de melanoma, el siguiente paso consiste en determinar la extensión del cáncer, es decir, la etapa. Determinará el espesor. En general, cuanto más grueso es el melanoma, más grave es la enfermedad. El espesor de un melanoma se determina al examinarlo con un microscopio y medirlo con una herramienta especial.
Buscará signos de cáncer más allá de la piel. Si hay preocupación de que el melanoma se haya diseminado, se pueden usar estudios por imágenes para buscar signos de cáncer en otras zonas del cuerpo. Los estudios pueden incluir radiografías, resonancias magnéticas, tomografías computarizadas y tomografías por emisión de positrones.
El equipo de atención médica utilizará los resultados de estos estudios para determinar la etapa del melanoma. Para describir las etapas del melanoma se usan los números del 0 al 4. En las etapas 0 y 1, el melanoma es pequeño y delgado. Es probable que el tratamiento dé resultado. A medida que el melanoma presenta mayor grosor en la piel, las etapas aumentan de número. El tratamiento presenta mayores dificultades.
MELANOMA. Algunos consejos sobre PREVENCIÓN y diagnóstico precoz.
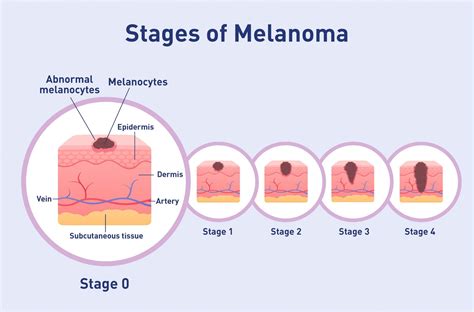
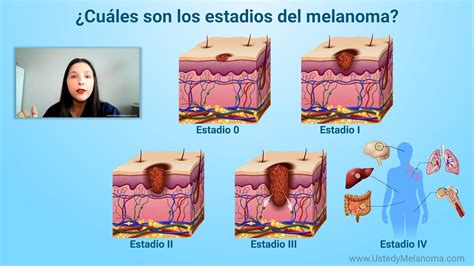
Etapas del Melanoma
Para determinar el estadio del melanoma, se extirpa el tumor por completo y se examinan los ganglios linfáticos cercanos para verificar si hay signos de cáncer. El estadio del cáncer se usa para decidir el mejor tratamiento.
- Estadio 0 (Melanoma in situ): Se encuentran melanocitos anormales en la epidermis. Es posible que estos melanocitos anormales se vuelvan cancerosos y se diseminen al tejido normal cercano.
- Estadio I: El cáncer se formó.
- Estadio IA: El tumor no mide más de 1 mm de grosor y a veces hay ulceración.
- Estadio IB: El tumor mide más de 1 mm, pero no más de 2 mm de grosor y no hay ulceración.
- Estadio IIIA: El tumor mide no más de 1 mm de grosor y hay ulceración; o no mide más de 2 mm de grosor y no hay ulceración. Se encuentra cáncer en 1 a 3 ganglios linfáticos mediante una biopsia de ganglio linfático centinela.
- Estadio IIIB: Se presenta una de las siguientes situaciones:
- No se sabe dónde se formó el cáncer o ya no se ve el tumor primario. Además, ocurre uno de los siguientes casos:
- Se encuentra cáncer en 1 ganglio linfático mediante un examen físico o pruebas con imágenes.
- Se encuentran tumores microsatélites, tumores satélites o metástasis en tránsito en la piel o debajo de esta.
- El tumor no mide más de 1 mm de grosor y hay ulceración; o el tumor no mide más de 2 mm de grosor y no hay ulceración. Además, ocurre uno de los siguientes casos:
- Se encuentra cáncer en 1 a 3 ganglios linfáticos mediante un examen físico o pruebas con imágenes.
- Se encuentran tumores microsatélites, tumores satélites o metástasis en tránsito en la piel o debajo de esta.
- El tumor mide más de 1 mm, pero no más de 2 mm de grosor, y hay ulceración; o el tumor mide más de 2 mm, pero no más de 4 mm de grosor, y no hay ulceración. Además, ocurre uno de los siguientes casos:
- Se encuentra cáncer en 1 a 3 ganglios linfáticos.
- Se encuentran tumores microsatélites, tumores satélites o metástasis en tránsito en la piel o debajo de esta.
- No se sabe dónde se formó el cáncer o ya no se ve el tumor primario. Además, ocurre uno de los siguientes casos:
- Estadio IIIC: Se presenta una de las siguientes situaciones:
- No se sabe dónde se formó el cáncer o ya no se ve el tumor primario. 2 o más ganglios linfáticos, o en ganglios linfáticos apelmazados; hay tumores microsatélites, tumores satélites o metástasis en tránsito en la piel o debajo de esta.
- El tumor no mide más de 2 mm de grosor y, a veces hay ulceración; o el tumor no mide más de 4 mm de grosor y no hay ulceración. Se encuentra cáncer en uno de los siguientes sitios:
- 1 ganglio linfático y hay tumores microsatélites, tumores satélites o metástasis en tránsito en la piel o debajo de esta;
- 4 o más ganglios linfáticos, o en ganglios linfáticos apelmazados;
- 2 o más ganglios linfáticos, o en ganglios linfáticos apelmazados; hay tumores microsatélites, tumores satélites o metástasis en tránsito en la piel o debajo de esta.
- El tumor mide más de 2 mm de grosor, pero no más de 4 mm de grosor, y hay ulceración; o el tumor mide más de 4 mm de grosor y no hay ulceración. Se encuentra cáncer en 1 o más ganglios linfáticos, o en ganglios linfáticos apelmazados. Es posible que haya tumores microsatélites, tumores satélites, o metástasis en tránsito en la piel o debajo de esta.
- El tumor mide más de 4 mm de grosor y hay ulceración. Se encuentra cáncer en 1 o más ganglios linfáticos y hay tumores microsatélites, tumores satélites o metástasis en tránsito en la piel o debajo de esta.
- Estadio IIID: El tumor mide más de 4 mm de grosor y hay ulceración.
- Estadio IV (Melanoma metastásico): El cáncer se diseminó a otras partes del cuerpo, como el pulmón, el hígado, el encéfalo, la médula espinal, el hueso, el tejido blando (incluso el músculo), el tubo digestivo o los ganglios linfáticos lejanos. La metástasis se presenta cuando células cancerosas viajan por el sistema linfático o la sangre y forman tumores en otras partes del cuerpo.
Tratamiento del Melanoma
El tratamiento del melanoma depende de distintos factores. El tratamiento del melanoma, por lo general, implica una cirugía para extirpar el cáncer. Otros tratamientos pueden incluir la radioterapia y el tratamiento con medicamentos.
Cirugía
El tratamiento contra los melanomas suele incluir una cirugía para extirparlos. Un melanoma muy delgado puede extirparse por completo durante la biopsia y no requerir tratamiento adicional. Para las personas que tienen melanomas pequeños y delgados, la cirugía podría ser el único tratamiento necesario. Si el melanoma presenta mayor grosor en la piel, es posible que exista riesgo de que el cáncer se haya diseminado.
Radioterapia
La radioterapia trata el cáncer con haces de energía potente. La energía puede provenir de rayos X, protones u otras fuentes. Durante la radioterapia, permaneces acostado sobre una camilla mientras una máquina se mueve a tu alrededor. La radioterapia puede dirigirse a los ganglios linfáticos si el melanoma se ha diseminado allí. Esta también se puede usar para tratar los melanomas que no se extirpan por completo con la cirugía.
Inmunoterapia
La inmunoterapia para el cáncer es un tratamiento con medicamentos que ayuda al sistema inmunitario a destruir las células cancerosas. Para combatir las enfermedades, el sistema inmunitario ataca los gérmenes y otras células que no deberían estar en el cuerpo. Las células cancerosas sobreviven porque se esconden del sistema inmunitario. En el caso de los melanomas, se puede recurrir a la inmunoterapia después de la cirugía para el cáncer que se ha diseminado a los ganglios linfáticos o a otras partes del cuerpo.
Terapia dirigida
La terapia dirigida contra el cáncer es un tratamiento que utiliza medicamentos que atacan sustancias químicas específicas dentro de las células cancerosas. En el caso del melanoma, se puede recomendar la terapia dirigida si el cáncer se ha diseminado a los ganglios linfáticos o a otras partes del cuerpo.
Quimioterapia
La quimioterapia es un tratamiento para el cáncer con medicamentos fuertes. Existen muchos medicamentos para la quimioterapia. La mayoría se administra por vía intravenosa. La quimioterapia puede ser una opción para ayudar a controlar el melanoma cuando no responde a otros tratamientos. Algunas veces, la quimioterapia puede administrarse mediante la perfusión aislada de miembro, que es un tratamiento por vía intravenosa en un brazo o una pierna. Durante este procedimiento, la sangre de tu brazo o pierna no circulará a otras partes del cuerpo por un breve tiempo.
Inmunoterapias y Terapias Dirigidas Avanzadas
En los últimos años se ha evidenciado que en algunos casos es beneficioso para algunos pacientes añadir tratamientos de tipo inmunológico o terapias biológicas (inhibidores de puntos de control inmunológico, como por ejemplo: ipilimumab, nivolumab y pembrolizumab). También se están investigando y usando en algunos pacientes el uso de terapias dirigidas. Hay personas en las que su tumor puede presentar alguna alteración genética o mutación (mutaciones en BRAF, por ejemplo, siendo las más frecuentes BRAF V600E o V600K).
Las inmunoterapias aumentan la capacidad del cuerpo para combatir el melanoma y otros tipos de cáncer mediante el uso de versiones sintéticas de proteínas naturales del sistema inmunitario o al permitir la liberación de células que atacan los tumores. Para asegurarse de que las células T ataquen solo a las bacterias y las enfermedades y no al cuerpo en sí, el sistema inmunitario utiliza puntos de control, moléculas que suprimen las células T. Las células T son los glóbulos blancos que ayudan a proteger el cuerpo de las infecciones.
Inhibidores del punto de control inmunitario (también conocido como bloqueo de puesto de control terapia) se administran por vía intravenosa a pacientes con melanoma para evitar que las moléculas de puntos de control inhiban las células T. Aprobado por la FDA en 2011 para pacientes con melanoma en etapa IV, ipilimumab fue la primera terapia de bloqueo de puntos de control que ayudó a reducir notablemente muchos tumores y prolongó la vida de los pacientes con melanoma avanzado.
PD-1 (muerte programada-1), un receptor de proteína en las células T que se une a una proteína complementaria llamada PD-L1 en la superficie de otras células, ayuda a mantener el sistema inmunitario bajo control. Estos medicamentos se pueden usar solos (monoterapias), o se puede usar nivolumab en combinación con ipilimumab o relatlimab.
En febrero de 2019, la FDA también aprobó el inhibidor de punto de control pembrolizumab para el tratamiento adyuvante del melanoma en estadio III que ha hecho metástasis en los ganglios linfáticos después de la extirpación del tumor. En diciembre de 2021, la FDA amplió la aprobación de pembrolizumab al tratamiento adyuvante del melanoma en estadio IIB y IIC, que tienen el mismo alto riesgo de recurrencia o muerte que los melanomas en estadio III.
En octubre de 2023, la FDA aprobó nivolumab como tratamiento adyuvante para pacientes con melanoma en estadio IIB y IIC completamente resecado. En diciembre de 2024, la FDA aprobó nivolumab y hialuronidasa-nvhy (Opdivo QvantigTM) como el primer inhibidor subcutáneo de PD-1. En septiembre de 2025, la FDA aprobó pembrolizumab y berahyaluronidasa alfa-pmph (Keytruda QLEXTM) como inyección subcutánea.
En febrero de 2024, la FDA otorgó la aprobación acelerada a lifileucel (Amtagvi), una terapia celular para pacientes adultos con melanoma irresecable o metastásico previamente tratados con un anticuerpo bloqueador de PD-1 y, si BRAF V600 es positivo, un inhibidor de BRAF con o sin MEK. Los linfocitos infiltrantes de tumores (TIL) son células inmunitarias naturales que pueden reconocer marcadores tumorales únicos en las células cancerosas del cuerpo y atacarlas y matarlas.
En 2016, la FDA aprobó la combinación de nivolumab e ipilimumab como terapia de primera línea para pacientes con melanoma metastásico o inoperable. Del mismo modo, la combinación de nivolumab y relatlimab demostró ser una opción de tratamiento más eficaz que la terapia con nivolumab solo. Relatlimab, único aprobado por la FDA en esta combinación, bloquea el receptor de la proteína LAG-3 en las células T, evitando así que las células T se unan a una proteína complementaria en la superficie de las células tumorales.
Esta nueva clase de inmunoterapia, inyectada directamente en los tumores, utiliza un virus alterado en el laboratorio, conocido como virus oncolítico, que está específicamente programado para infectar y matar células cancerosas exclusivamente. Al mismo tiempo, una proteína del virus que estimula el sistema inmunitario acelera la respuesta inmunitaria del cuerpo a los tumores.
Pronóstico del Melanoma
Su evolución depende de muchos factores, por ejemplo, qué tan temprano se diagnosticó el cáncer y qué tanto se ha diseminado. En su etapa temprana, la mayoría de los melanomas se pueden curar mediante cirugía.
El melanoma muy profundo o que se ha diseminado a los ganglios linfáticos tiene una mayor probabilidad de reaparecer después del tratamiento. Si el melanoma tiene una profundidad de más de 4 mm o se ha diseminado a los ganglios linfáticos, es más probable que el cáncer se haya diseminado a otros tejidos y órganos.
Prevención del Melanoma
Actualmente, se tiene mucha información sobre la prevención del melanoma. La mejor manera de prevenir el cáncer de piel es reducir su exposición a la luz del sol. Los rayos ultravioleta son más intensos entre las 10 a. m. y las 4 p. m. Trate de evitar la exposición al sol durante estas horas. Proteja su piel con el uso de un sombrero, camisa de manga larga, falda larga o pantalón cuando tenga que estar al aire libre.
Los siguientes consejos también le pueden ayudar:
- Aplique protectores solares de alta calidad con FPS (factor de protección solar) de por lo menos 30, incluso si va a estar al aire libre solo por corto tiempo.
- Aplique una gran cantidad de protector solar en todas las áreas expuestas, entre ellas, las orejas y los pies.
- Busque protectores que bloqueen tanto los rayos UVA como los UVB. Estos tendrán la etiqueta "de amplio espectro"
- Use un protector solar resistente al agua si se va a exponer a la misma.
- Aplique el protector solar al menos 30 minutos antes de salir. Vuelva a aplicarlo con frecuencia, especialmente después de nadar.
- Use protector solar también en invierno. Protéjase incluso en los días nublados.
Otros hechos importantes que ayudan a evitar la exposición excesiva al sol:
- Evite superficies que reflejen más la luz, como el agua, la arena, el concreto y las áreas pintadas de blanco.
- Sea extremadamente cuidadoso en las grandes alturas, donde la piel se quema más rápidamente.
- Evite las lámparas de sol, las cámaras bronceadoras y las salas de bronceado.
Tabla Resumen de Tratamientos para el Melanoma por Etapa
La siguiente tabla proporciona un resumen de los tratamientos típicos para el melanoma según la etapa:
| Etapa | Tratamiento Principal | Tratamientos Adicionales (si es necesario) |
|---|---|---|
| 0 (In situ) | Escisión amplia | Ninguno generalmente |
| I | Escisión amplia | Biopsia de ganglio centinela (en algunos casos), tratamiento adyuvante |
| II | Escisión amplia, biopsia de ganglio centinela | Disección de ganglios linfáticos (si la biopsia es positiva), tratamiento adyuvante con pembrolizumab |
| III | Escisión amplia, disección de ganglios linfáticos | Tratamiento adyuvante con inhibidores de puntos de control inmunitarios o terapia dirigida |
| IV (Metastásico) | Inmunoterapia, terapia dirigida | Cirugía (para metástasis aisladas), radioterapia, quimioterapia, estudios clínicos |