La piel humana es el órgano más grande, extenso y pesado de nuestro cuerpo.
Con una superficie estimada de 1,8 metros cuadrados, este elemento del sistema tegumentario supone el 15 % de nuestro peso total, contiene 11 millas de vasos sanguíneos y se renueva cada 28 días.
Como la piel está en constante comunicación con el ambiente, es normal que se produzcan lesiones, infecciones y daños en su superficie.
Las enfermedades dermatológicas abarcan una amplia variedad de condiciones que afectan la piel, el cabello, las uñas y las mucosas.
Estas enfermedades pueden tener un impacto significativo en la calidad de vida de las personas, tanto física como emocionalmente.
En este artículo, exploraremos en detalle qué son las enfermedades dermatológicas, sus tipos, cuándo consultar al médico, sus causas, tratamientos y medidas de prevención, así como las ayudas y asistencia disponibles.
¿Qué son las enfermedades dermatológicas?
Las enfermedades dermatológicas son afecciones que afectan la piel, el cabello, las uñas y las mucosas.
Estas condiciones pueden variar desde problemas menores como el acné hasta enfermedades crónicas graves como la psoriasis y el melanoma.
Los síntomas pueden incluir picazón, inflamación, enrojecimiento, cambios en la textura de la piel y lesiones visibles.
La piel no solo actúa como una barrera protectora, sino que también tiene funciones inmunológicas y sensoriales.
Cuando su integridad se ve comprometida, pueden surgir diversas complicaciones, incluyendo infecciones secundarias.
La dermatología se encarga de diagnosticar y tratar una amplia variedad de afecciones de la piel, el pelo, las uñas y las glándulas sebáceas y sudoríparas.
La repercusión en la calidad de vida es muchas veces importante, por lo que es necesario buscar atención temprana.
Tipos de lesiones cutáneas
Las lesiones cutáneas son alteraciones en la estructura o textura de la piel que se pueden percibir al tacto.
Las lesiones primarias son aquellas que emergen en una piel previamente sana, siendo el indicio inicial de una patología o alteración.
Por otro lado, las lesiones secundarias resultan de la evolución o transformación de las primarias.
Acudir a un dermatólogo no solo es crucial para un diagnóstico preciso, sino también para recibir una orientación adecuada sobre cómo tratar y cuidar las lesiones, evitando complicaciones o secuelas.
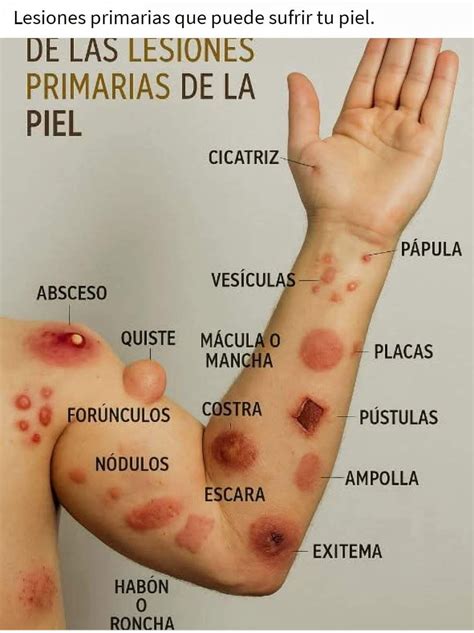
Lesiones primarias
- Máculas: Se caracteriza por ser un cambio en la coloración de la piel sin alterar su relieve o grosor. Las máculas son alteraciones que no se pueden palpar y que tienen variadas causas. Por ejemplo, un eritema es una mácula roja causada por la dilatación de los vasos sanguíneos, ya sea por causas venosas o arteriales. Si hay un incremento de pigmento, como la melanina, se formará una mancha oscura.
- Ronchas: Esta lesión sólida se distingue por su consistencia blanda y su naturaleza efímera. Las ronchas aparecen y desaparecen rápidamente, generalmente sin dejar marcas o secuelas permanentes.
- Pápula: Es una elevación sólida y palpable de la piel que mide menos de un centímetro de diámetro.
- Tubérculo: Un tubérculo es una lesión sólida más grande y más profunda que la pápula, generalmente midiendo más de un centímetro en diámetro. Es dura al tacto y puede afectar las capas más profundas de la piel.
- Tumor: Un tumor es una masa sólida en la piel que puede ser benigna o maligna. Los tumores benignos son entidades limitadas que no se diseminan a otras partes del cuerpo y generalmente no son mortales. Por otro lado, los tumores malignos son cánceres que pueden crecer rápidamente, invadir tejidos cercanos y diseminarse a otros órganos.
- Vesículas: Es una elevación circunscrita y pequeña de la piel que contiene líquido claro en su interior.
- Ampollas: Son lesiones que se asemejan a las vesículas pero son de mayor tamaño, superando los 5 milímetros de diámetro.
- Pústulas: A diferencia de las vesículas, las pústulas están llenas de pus, una colección de células inmunitarias, bacterias y desechos celulares, lo que les da un aspecto turbio o amarillento.
- Quistes: Es una cavidad cerrada que puede estar revestida por epitelio y contener un líquido, que puede ser seroso, pastoso o incluso sólido.
Lesiones secundarias
Las lesiones cutáneas destinadas a eliminarse son aquellas que implican la formación de material en la superficie de la piel que eventualmente se desprenderá como parte del proceso de curación o renovación celular.
- Escamas: Son acumulaciones de células epidérmicas muertas que se desprenden de la superficie de la piel. Son comunes en condiciones como la psoriasis, la dermatitis seborreica o la ictiosis, y pueden variar en tamaño, grosor y color.
- Escaras: Son tejidos necróticos o muertos que se adhieren a la superficie de la piel como resultado de lesiones cutáneas graves, como quemaduras, úlceras o algunas infecciones. Estos tejidos secos y endurecidos protegen la zona lesionada subyacente mientras comienza el proceso de curación.
- Costras: Se forman cuando el exudado, que puede incluir sangre, linfa y otras sustancias, se seca sobre la superficie de una herida. Las costras actúan como un vendaje natural protegiendo la herida subyacente de la infección y permitiendo que el tejido nuevo se regenere debajo.
Soluciones de continuidad en la piel
Las soluciones de continuidad en la piel son interrupciones en la integridad de la epidermis y, en ocasiones, de las capas más profundas de la dermis y tejidos subyacentes.
- Erosiones: Esta lesión implica una pérdida superficial de la piel, que generalmente no afecta más allá de la epidermis.
- Fisuras: Son grietas o cortes lineales que pueden ser bastante profundas, afectando no solo la epidermis sino también las capas más profundas de la piel.
- Úlceras: Representan una pérdida de sustancia más grave que las fisuras o las erosiones. Las úlceras penetran a través de la epidermis y pueden llegar hasta la dermis, el tejido subcutáneo, o incluso más profundo hasta los músculos. A menudo son crónicas y pueden ser causadas por una variedad de factores, incluyendo presión constante (como las úlceras por presión), circulación sanguínea deficiente o enfermedades subyacentes, como la diabetes.
Procesos reparadores o de hiperplasia de la piel
Los procesos reparadores o de hiperplasia de la piel son respuestas naturales del cuerpo ante el daño tisular, con el fin de restaurar la integridad de la piel y mantener su función protectora.
- Cicatrización: La cicatrización es un proceso complejo de reparación que sigue a una lesión cutánea, como una herida, úlcera o inflamación severa. El objetivo del cuerpo es reemplazar el tejido dañado con tejido conjuntivo, que generalmente es más denso y menos flexible que el tejido cutáneo original.
- Esclerosis: La esclerosis es el endurecimiento de la piel debido a un aumento en la producción de colágeno dentro de la dermis, lo cual resulta en un engrosamiento difuso y firmeza de la piel afectada. Aunque comparte algunas características con la cicatrización, la esclerosis implica un proceso más generalizado y no se limita a un área de lesión específica.
Tipos comunes de enfermedades de la piel
La piel es un órgano vital para nuestra supervivencia, con numerosas funciones esenciales para la vida, como la protección contra los agentes externos y la regulación de la temperatura corporal.
Además, la piel tiene una importancia estética significativa, y cualquier defecto en ella puede ser muy visible y, en algunos casos, puede generar en el paciente situaciones de complejos e inseguridades.
La dermatología es una especialidad médica que abarca una amplia variedad de áreas relacionadas con la piel.
Entre ellas se incluyen la patología tumoral, la patología inflamatoria o autoinmune, las enfermedades primarias de la piel y las lesiones cutáneas asociadas con enfermedades sistémicas.
La dermatología también se ocupa de los signos dermatológicos aislados, como el prurito o el dolor en la piel.
Algunas de las enfermedades de la piel más comunes son:
- Acné: El acné es un trastorno de la piel que tiene lugar cuando los folículos pilosos se taponan con células cutáneas muertas y grasa. Aunque no se sabe con exactitud qué promueve el desarrollo del acné, se sospecha que los factores hormonales juegan un papel muy importante en su aparición. El acné puede causar varios tipos de granos y manifestaciones clínicas, que van desde espinillas superficiales repletas de pus hasta lesiones profundas y muy dolorosas que dejan cicatrices permanentes. Aunque no son la causa exacta de este problema cutáneo, existen diversos factores de riesgo que pueden empeorarlo.
- Herpes labial: El herpes labial hace referencia a una infección viral muy frecuente en la población. Generalmente, está causado por el virus del herpes simple tipo 1 (VHS-1), aunque también puede ocurrir tras la infección por el virus del herpes simple tipo 2 (VHS-2, más conocido como herpes genital). Tal y como indica la Organización Mundial de la Salud (OMS), se estima que en todo el mundo hay 3700 millones de personas menores de 50 años (67 % del total) con infección por VHS-1. El herpes labial, como su propio nombre indica, comienza como un hormigueo y picazón alrededor de los labios. Posteriormente, el cuadro clínico evoluciona a la aparición de ampollas, secreciones y costras.
- Dermatitis atópica: También conocida como eccema, la dermatitis atópica es la forma más común de dermatitis. Reporta una prevalencia a lo largo de la vida de un 15-30 % en la población infantil y de un 2-10 % en la adulta. Esta condición es una entidad clínica complicada y de causa en muchos casos incierta. Cursa con síntomas como piel seca y agrietada, picazón, erupción hinchada en la piel, piel engrosada, exudado, costras e incluso oscurecimiento de la piel alrededor de los ojos.
- Ampollas: Las ampollas son sacos llenos de líquido que aparecen en la parte externa de la piel. Si no está infectada y no causa mucho dolor, se desaconseja drenar la ampolla para evitar que se infecte al entrar en contacto con el ambiente.
- Quemaduras solares: Las quemaduras son algunos de los problemas de la piel más comunes porque todas las personas nos exponemos al sol en exceso en algún momento de nuestras vidas. Las quemaduras solares suelen cursar con inflamación, calidez al tacto, dolor, sensibilidad, picazón y ampollas pequeñas.
- Dermatitis por contacto: La dermatitis por contacto se manifiesta en forma de un sarpullido que aparece tras el contacto directo con una sustancia determinada. Hay diversos agentes irritantes que pueden provocar este evento clínico, entre los que destacan los solventes, los guantes de goma, las lejías, los jabones, los fertilizantes, los pesticidas y ciertas plantas.
- Infecciones fúngicas: También conocidas a nivel clínico como micosis cutáneas, las infecciones fúngicas (por hongos) representan algunas de las enfermedades de la piel más comunes en todo el mundo. Aunque sus cifras epidemiológicas sean reseñables a día de hoy, se espera que la prevalencia de infecciones fúngicas en la piel llegue al 20-25 % de la población mundial en los próximos tiempos.
- Dermatofitosis o tiñas: Las tiñas son un conjunto de micosis zoonósicas superficiales que afectan a epidermis, uñas y pelos. Están causadas por hongos parásitos de la queratina, sobre todo aquellos pertenecientes a los géneros Microsporum, Epidermophitum y Tricophyton. Existen diversos tipos de tiñas según su localización, sintomatología y agente causal.
- Pitiriasis versicolor: Designado también como tiña versicolor, este cuadro clínico es mucho más común en adolescentes y adultos jóvenes en comparación con el resto de la población.
- Leuconiquia: La leuconiquia hace referencia a la aparición de manchas blancas en la uña de forma congénita o adquirida.
Día Mundial del Cuidado de la piel. Consejos para una piel sana
Otras enfermedades de la piel
Además de las condiciones mencionadas anteriormente, existen otras enfermedades de la piel que también son comunes y pueden afectar la calidad de vida de las personas.
- Neurodermatitis o eccema atópico: Es una enfermedad crónica de la piel, en la que ésta se vuelve hipersensible a factores internos o externos. La neurodermatitis, la rinitis alérgica y el asma alérgica representan juntos el ciclo atópico. En Alemania, entre el 10 % y el 15 % aproximadamente de todos los niños están afectados, en mayor o menor grado, por neurodermatitis, con una tendencia que va en aumento en los últimos años. Los síntomas principales son: piel seca y picor, una mayor tendencia a la inflamación debido a los cambios en las condiciones del sistema de protección de la piel, una mayor penetrabilidad de irritantes y una menor capacidad de protegerse de infecciones cutáneas. La neurodermatitis no puede curarse, pero sí es posible tratar con éxito sus síntomas.
- Psoriasis: Se trata de una enfermedad crónica de la piel, que, en casos graves, también puede afectar a las articulaciones o los órganos internos. La psoriasis se produce en brotes. Entre estos brotes, la piel puede recuperar su estado normal. Los brotes pueden estar causados por influencias climáticas, lesiones, estrés, infección, irritantes, medicación, alcohol, etc. Como consecuencia de los trastornos de maduración de las células cutáneas, aparecen áreas enrojecidas que pronto se cubren de corneocitos muertos en forma de caspa se aspecto plateado. Si se retira la caspa, aparece piel muy fina. Si esta piel fina se agrieta, se produce una hemorragia puntiforme, un signo típico de la psoriasis. La psoriasis también puede afectar a los dedos y las uñas de las manos. La psoriasis no tiene cura, pero puede tratarse satisfactoriamente. El cuidado persistente de la piel puede ayudar a retrasar los brotes. Durante un brote, un cuidado personalizado de la piel puede complementar perfectamente el tratamiento médico. Dado que la piel afectada por psoriasis está predominantemente seca, todos los productos Sebamed Anti-Dry son ideales.
- Acné: Está catalogada como enfermedad de las glándulas sebáceas y afecta a un gran porcentaje de la población. Además, existe una probabilidad muy elevada de que el acné sea hereditario, y afecta más a los hombres que a las mujeres. Las hormonas masculinas aumentan la producción de sebo por las glándulas sebáceas. Las células cutáneas de los folículos muestran trastornos de maduración y se agrupan. Las masas de sebo y corneocitos taponan los orificios de los poros. De esta forma se produce un comedón. Si ciertas bacterias cutáneas se propagan por estos poros taponados, se produce una inflamación y se forman ampollas y puntos negros. Puede distinguirse entre acné comedónico y acné pápulo-pustuloso. Las formas graves de acné, como acné conglobata, hidradenitis supurativa o acné fulminante, son raras. El acné que se produce en la pubertad desaparece al inicio de los 20 años. Para el tratamiento del acné más grave existen numerosos medicamentos aprobados en el mercado. Las formas más leves de acné pueden tratarse con un cuidado correcto de la piel. Un prerrequisito es una limpieza y cuidado suave de la piel. Lo ideal es utilizar productos sin grasa y sin jabón, con un pH de 5,5. La medicación y los productos para el cuidado de la piel tardan varias semanas en restablecer la salud de la piel y, por tanto, reducir el acné.
- Diabetes: Es una enfermedad del páncreas que se da cuando este órgano produce menos insulina o ninguna. La disminución de la producción de insulina comporta un aumento del azúcar en sangre. Dada la interferencia en el metabolismo de los dos tipos de diabetes (1 y 2), la función cutánea se deteriora. Especialmente puede observarse un cambio importante del estado de la piel de manos y piernas en la diabetes de tipo 2. El cuidado correcto de la piel puede ayudar a combatir la piel seca y pruriginosa.
- Irritación e inflamación de la piel: La irritación e inflamación de la piel siempre produce enrojecimiento, sensación de tirantez, picor o quemazón y, con frecuencia, da lugar a la formación de pústulas y habones. Puede deberse a diversos factores: sequedad excesiva de la piel, irritación causada por el sol, el viento, sustancias fuertes que entran en contacto con la piel, o alergias, es decir, hipersensibilidad a sustancias por sí mismas inocuas, pero que el sistema inmunitario identifica erróneamente como un riesgo y las combate con una reacción defensiva. Si la reacción desaparece en uno o dos días, es probable que la reacción estuviera causada por productos de limpieza o cuidado de la piel. No obstante, solo el dermatólogo puede determinar con una prueba de alergia si se debe a una irritación o alergia.
Estas pueden ser algunas de las causas que pueden ocasionar problemas en la piel, pero no son las únicas y no siempre generan los mismos efectos en todas las personas.
Factores que influyen en la salud de la piel
Todos nacemos con un tipo de piel determinada que puede ir variando a lo largo de los años dependiendo de factores como: posibles cambios hormonales, problemas de salud como el estrés, cambios de clima, etc.
Nuestra piel no reacciona igual en los climas fríos que en los cálidos, ya que en los cálidos mayoritariamente suele presentarse como más grasa o mixta y en los fríos seca o sensible.
¿Cuándo consultar a un dermatólogo?
Acudir a un especialista de la piel cuando encontramos algún síntoma o anomalía en la misma es muy importante para una detección temprana y un tratamiento más eficaz.
Este hecho resulta de vital importancia si el problema persiste, puesto que precisará un diagnóstico, tratamiento y posible intervención si fuera necesario.