El melanoma maligno (MM) es el cáncer cutáneo que ha suscitado más estudios en las últimas décadas por diversos motivos. Su mortalidad sigue aumentando, así como su incidencia, la cual se ha visto triplicada en los últimos 40 años y tiende a duplicarse cada 10-15 años. Se prevé que el riesgo de desarrollar un MM a lo largo de la vida es significativo. Por este motivo, el reto para los médicos es realizar la detección y la escisión del MM en sus etapas más precoces, dado que el grosor tumoral sigue siendo el factor pronóstico más importante de este cáncer.

Según la clasificación de la UJCC/UICC de 2002, seguida por la mayoría de los estudios, la enfermedad clínicamente localizada sin afección ganglionar se define como en estadios I y II. La afección de los ganglios linfáticos regionales y la presencia de metástasis en tránsito se clasifican en el estadio III, mientras que la enfermedad metastásica corresponde al estadio IV.
Tratamiento Quirúrgico del Melanoma
El tratamiento quirúrgico del MM consiste en la exéresis completa de toda la lesión tumoral hasta la fascia muscular, con un margen de piel clínicamente sana que depende del grosor de la tumoración. Los márgenes de la exéresis se basan en la posibilidad de acumulaciones microscópicas de células tumorales que podrían ocasionar recidivas posteriores a la exéresis y en la necesidad de eliminar el tejido celular subcutáneo para suprimir el drenaje linfático y vascular de la lesión.
En las últimas décadas se ha observado, en los tratamientos quirúrgicos del cáncer, una progresiva tendencia hacia el conservadurismo y a evitar las "grandes intervenciones radicales" preconizadas en la primera mitad del siglo xx y que se extendieron hasta la década de los años ochenta. Con el creciente conocimiento de la fisiología y distribución de las células tumorales han aparecido estrategias terapéuticas menos radicales y con una eficacia teóricamente similar.
Linfadenectomía en el Tratamiento del Melanoma
Respecto a la cirugía ganglionar, en los pacientes en estadio III, el vaciado ganglionar terapéutico (linfadenectomía) puede suponer la curación del paciente. La mayor polémica suscitada en el campo de la cirugía del MM reside en la indicación de la linfadenectomía en los estadios I y II con enfermedad clínicamente localizada. Esta exéresis ganglionar regional, conocida como linfadenectomía regional electiva profiláctica, se basa en la posible presencia de micrometástasis ganglionares. El debate se centra principalmente en el papel de la linfadenectomía profiláctica en los MM de grosor intermedio (0,76-4,0 mm), puesto que los MM delgados (< 0,76 mm) presentan una tasa de supervivencia a los 5 años excelente (96-99%) únicamente con la resección del tumor primario, mientras que los MM gruesos (> 4,0 mm) presentan un elevado riesgo de desarrollar metástasis sistémicas, lo que reduce cualquier beneficio potencial de la linfadenectomía.
Hoy día se acepta que la intención de la linfadenectomía es más diagnóstica y de estadificación que curativa. No obstante, en general, se acepta que la información proporcionada por el análisis de los ganglios regionales extirpados sigue siendo muy importante para establecer el pronóstico y planificar el tratamiento adyuvante.
Linfadenectomía Profiláctica: Argumentos a Favor y en Contra
La base principal de la linfadenectomía profiláctica se basa en la presunción de que el tumor metastatizará de forma predecible a los ganglios regionales antes de diseminarse hacia otros órganos. Los grupos que apoyan la realización de la linfadenectomía profiláctica mantienen que, al realizar una exéresis de los ganglios linfáticos regionales a los que drena el MM, es posible erradicar las micrometástasis subclínicas de forma adecuada y potencialmente curativa. La opción alternativa de adoptar una postura expectante implica el riesgo de desarrollar metástasis sistémicas antes de que los ganglios linfáticos se hagan clínicamente palpables.
Los grupos que se oponen a la linfadenectomía profiláctica argumentan que la presunción de las metástasis regionales puede que no sea válida debido a que la afección ganglionar puede ser el reflejo de una metástasis sistémica, ya que el tumor puede metastatizar por vía hematógena sin pasar por los ganglios linfáticos. Además, en los pacientes con tumores en estadios precoces, únicamente alrededor del 30% puede presentar metástasis ganglionares, por lo que el resto de los pacientes a los que se realiza la linfadenectomía presenta una morbilidad innecesaria.
El estudio realizado por el Intergroup Melanoma en 740 pacientes en estadios I y II de la AJCC con MM entre 1 y 4 mm no mostró una mayor supervivencia a los 5 años en el grupo que recibió linfadenectomía regional (86%) respecto al grupo de observación (82%). No obstante, sí se observó un efecto beneficioso en los pacientes < 60 años, con MM entre 1 y 2 mm y en MM no ulcerados. En el estudio realizado bajo los auspicios de la OMS y presentado por Cascinelli et al, la linfadenectomía no mejoró de forma significativa la supervivencia a los 5 años en los pacientes con MM en el tronco con un grosor < 1,5 mm.
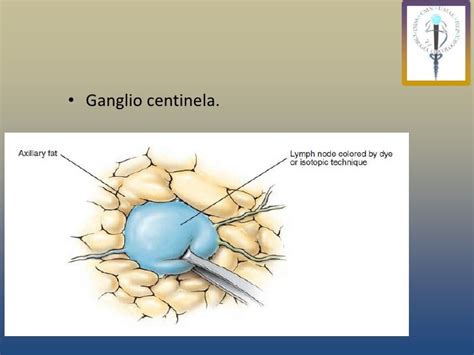
Biopsia del Ganglio Centinela (GC)
Este novedoso procedimiento puede obviar la necesidad de realizar una linfadenectomía electiva basándose en que el primer ganglio linfático de la zona de drenaje regional, denominado ganglio centinela (GC), predice la presencia o ausencia de tumor en esa región, dado que el flujo linfático eferente de los tumores sigue un patrón ordenado de progresión. Por tanto, esta técnica, desarrollada por Morton et al a partir de la idea original de Cabañas, permite seleccionar, de forma mínimamente invasiva, a los pacientes en estadios precoces de tumores como melanoma, cáncer de mama, vulva o pene que presentan metástasis en el GC para recibir posteriormente a una linfadenectomía regional.
En los albores de su utilización, esta técnica empleó colorantes vitales (azul de isosulfán, azul patente, azul de metileno) para la detección del GC. No obstante, la localización quirúrgica del GC teñido de azul precisa una gran experiencia y un elevado tiempo de quirófano, pues debe realizarse una disección cuidadosa siguiendo el canal linfático desde el punto de inyección peritumoral hasta la región linfática de drenaje. Por otra parte, especialmente en los MM de localización central, el drenaje puede dirigirse a más de una región linfática, por lo que puede infravalorarse la posible diseminación linfática del MM. La utilización del colorante permite la visualización de los ganglios, aunque asumiendo que se conoce previamente la región linfática de drenaje. De este modo, un ganglio linfático teñido puede no ser el único GC. Este punto justifica la utilización de la linfogammagrafía antes del acto quirúrgico.
En los estudios originales, Morton et al consiguieron identificar el GC en el 81% de 243 pacientes con melanoma y observaron metástasis en el 21% de los GC. La eficacia técnica inicial aumentó considerablemente con la posterior introducción de la linfogammagrafía mediante trazadores con isótopos radiactivos y la utilización de una sonda detectora portátil.
La riqueza del tejido linfático de la piel se traduce en una rápida migración del trazador. Por este motivo, si en la linfogammagrafía se utilizan partículas de tamaño reducido es esencial realizar estudios dinámicos inmediatamente después de la inyección, aunque deben complementarse con imágenes tardías (2-3 h). El propósito de la linfogammagrafía previa a la intervención quirúrgica es triple.
- Permite la identificación de las regiones linfáticas en riesgo en los pacientes en los que la situación del MM puede presentar drenajes impredecibles (tórax, abdomen, cabeza y cuello), lo cual no es infrecuente en los MM localizados en el tronco, el abdomen y la región cervical, evidenciándose hasta en un 49% de los casos.
- Muestra con frecuencia discordancias con los patrones de drenaje pronosticados clínicamente y puede alterar el tratamiento quirúrgico hasta en un tercio de los pacientes.
- Determina el número y la localización de GC dentro de un área linfática concreta y permite identificar la presencia de GC "en tránsito", localizados entre el MM primario y el área linfática regional de drenaje habitual.
La linfogammagrafía nos ayuda en la localización del GC y permite realizar un marcaje externo cutáneo de la región donde se encuentra el GC para, posteriormente, realizar la incisión quirúrgica y la localización intraoperatoria del GC dirigida con la sonda de detección. La localización del GC puede realizarse el mismo día o al día siguiente de la linfogammagrafía, lo que permite una gran flexibilidad en la programación y manejo de los pacientes sin que por ello, como reflejan diversos estudios, disminuya la eficacia técnica de este método, que es cercana al 100%.
Para obtener una mayor eficacia en la correcta visualización de los territorios ganglionares "en riesgo" a partir del MM primario deben adquirirse imágenes de elevada calidad y es importante realizar las inyecciones al lado de la cicatriz, pero no en ella, debido a que podría conducir a un drenaje más dispar que el de la lesión intacta, lo que no reflejaría necesariamente el drenaje del MM original. En caso de que los pacientes hayan recibido una incisión amplia, el drenaje linfático puede estar alterado e incluso interrumpido. No obstante, se puede realizar la técnica de identificación del GC, aunque hay un mayor número de áreas de drenaje y de GC que en los pacientes en los que únicamente se ha realizado la biopsia escisional.
Las imágenes siempre se deben adquirir, como mínimo, en 2 proyecciones. Una proyección anterior y una lateral identifican la localización del GC en el espacio; además, la lateral nos permite observar ganglios enmascarados tras la zona de inyección. Las imágenes oblicuas son muy interesantes para identificar el GC en situaciones equívocas y, además, facilitan el marcaje de la proyección del GC sobre la piel. Este procedimiento de marca cutánea facilita el abordaje quirúrgico en la sala de operaciones.
Telecapacitación 2021: Melanoma maligno y biopsia de ganglio centinela
Influencia de la Localización del Melanoma Primario en la Detección del GC
En el presente número de Cirugía Española, el grupo multidisciplinario que integra la Unidad de Melanoma del Hospital Virgen de la Arrixaca ofrecen un excelente ejemplo de la utilidad de la linfogammagrafía prequirúrgica basándose en los resultados obtenidos en una serie de 212 pacientes con melanoma a los que se realizó la localización del GC. El objetivo principal del estudio es determinar la influencia de la localización del MM primario en la detección del GC. Entre los resultados obtenidos debemos destacar la peor localización del GC en los MM situados en la cabeza y el cuello, con especial importancia en los GC localizados en las glándulas salivares. Otro hallazgo destacado es la gran variabilidad y multiplicidad (hasta un 40%) de drenajes que presentan los MM situados en la región del tronco con respecto a la cabeza y cuello y las extremidades.
Finalmente, parece haber un peor pronóstico en los MM localizados en el tronco, debido posiblemente, según los autores, a drenajes linfáticos profundos e inabordables (mediastínicos, retroperitoneales) para localizar el GC.
Variabilidad del Drenaje Linfático según la Región Anatómica
Diversos grupos han estudiado diferentes variables relacionadas con el drenaje del MM en distintas regiones. Así, en un trabajo realizado por el grupo del Hospital Clínic de Barcelona, en colaboración con la Cátedra de Anatomía de la Universitat Autónoma de Barcelona, se valoró el drenaje linfático, utilizando la linfogammagrafía para la localización del GC, en 74 pacientes con MM situados en la cabeza y el cuello y se compararon con los patrones anatómicos clásicos derivados de la disección de 5 cadáveres. Los resultados se agruparon según diversas regiones de localización del MM primario (frontal, temporal, parietal, auricular, malar, preauricular, etc.) y mostraron que la linfogammagrafía ofrecía unos drenajes que presentaban una variabilidad del 10-30% con respecto a los patrones anatómicos clásicos, según la región donde se encontraba el MM primario. Desde el punto de vista quirúrgico, la localización de un GC intraparotídeo o en esa zona no fue un impedimento para su resección, excepto en 4 casos (identificación intraquirúrgica del GC del 94,5%).
Por otra parte, la compleja red linfática observada en la región de la cabeza y el cuello, así como la proximidad al MM primario y el pequeño tamaño de los ganglios linfáticos es la base de los hallazgos de un mayor índice de recidivas de MM en esta región y un mayor número de falsos negativos, a pesar de una elevada localización del GC (97%).
En un estudio derivado del Sunbelt Melanoma Trial se observó que las diversas regiones muestran drenajes múltiples y que es la zona troncular la que muestra un mayor número de regiones linfáticas de drenaje (el 28 frente al 17% en la región cervical y al 5,3% en las extremidades). Estos hallazgos son refrendados en el presente estudio realizado por el grupo del Hospital Virgen de la Arrixaca. Por otra parte, debe destacarse que en todas las regiones, pero especialmente en la región del tronco, pueden aparecer drenajes hacia GC en tránsito, fuera de las regiones habituales de drenaje. Globalmente, pueden representar un 5-10% de los casos, pero deben ser considerados como GC verdaderos y, por tanto, es imperativo que sean biopsiados.
La presencia de drenajes muy variables en el MM ha sugerido la búsqueda de nuevas estrategias de diagnóstico para cribar a los pacientes con este tumor, especialmente los de riesgo elevado (> 4 mm). Así, se ha propuesto la realización de una tomografía por emisión de positrones previa a la realización del GC para descartar la enfermedad macroscópica y evitar posibles hallazgos falsos negativos del GC.
Cuando el cáncer progresa tiende a diseminarse a través de la sangre y de los vasos linfáticos. Una vez extirpado, el ganglio se somete al examen de un anatomopatólogo, quien comprobará si aparece afectado o no por células tumorales. En el melanoma, el ganglio es el primer lugar afectado en las metástasis o extensión de la enfermedad a otros órganos. Por ello, está indicado dentro del tratamiento quirúrgico realizar la extirpación del ganglio centinela.
La inyección del radiofármaco debe practicarse media hora antes de proceder a la linfogammagrafía. La sustancia tiñe de azul el ganglio o los ganglios centinelas de forma que quedan visualmente marcados, facilitándole al cirujano su localización. Mediante la utilización intraoperatoria de una sonda conectada a un detector de radiaciones gamma, el especialista localiza el ganglio centinela donde permanece el radiofármaco inyectado el día anterior. De esta forma, el cirujano puede determinar con exactitud la situación del ganglio centinela y extirparlo para su posterior análisis.
Estudio Retrospectivo Observacional de la Biopsia Selectiva del Ganglio Centinela
Desde la introducción de la biopsia selectiva del ganglio centinela, su utilización en pacientes con melanoma cutáneo y ganglios clínicamente negativos permanece controvertido. Se evaluó la experiencia en biopsia selectiva del ganglio centinela en pacientes con melanoma a través de un estudio retrospectivo observacional, en el que se estudió una muestra de 69 pacientes diagnosticados de melanoma cutáneo primario sin evidencia clínica de afectación metastásica, a los que se realizó biopsia selectiva del ganglio centinela desde octubre de 2005 hasta diciembre de 2013. El ganglio centinela fue identificado mediante una linfogammagrafía preoperatoria y posterior detección intraoperatoria con sonda gammadetectora.
La tasa de identificación del ganglio centinela fue del 98.5%. El ganglio centinela fue positivo en 23 pacientes (33.8%). Las complicaciones postoperatorias después de la biopsia selectiva del ganglio centinela fueron observadas en el 4.4%, frente al 38% de los pacientes sometidos a linfadenectomía.
La biopsia selectiva del ganglio centinela en melanoma ofrece útil información sobre la diseminación linfática del melanoma y permite una aproximación a la estadificación regional, evitando los efectos secundarios de la linfadenectomía.
Experiencia en un Centro Hospitalario
En un hospital, se dispone de un equipo multidisciplinario para el manejo del melanoma en el que están incluidas las Unidades de Medicina Nuclear, Dermatología, Cirugía General, Anatomía Patológica y Oncología. Se realizan entre 5 y 10 casos de biopsias selectivas del ganglio centinela en melanoma al año y se ha acumulado experiencia durante 8 años, usando esta técnica. En aquellos pacientes en los que el ganglio centinela presenta metástasis se lleva a cabo la linfadenectomía de la zona linfática afectada.
El objetivo de un estudio fue evaluar a todos los pacientes con melanoma tratados mediante biopsia selectiva del ganglio centinela en un centro hospitalario.
Materiales y Métodos del Estudio
Se realizó un estudio retrospectivo observacional, en el que se incluyeron todos los pacientes con melanoma en los que se llevó a cabo la técnica de biopsia selectiva del ganglio centinela en el Hospital Universitario Fundación Alcorcón desde el 1 de octubre de 2005 hasta el 1 de diciembre de 2013.
El criterio de selección para la realización de la biopsia selectiva del ganglio centinela fue: todos los pacientes con melanoma≥1 mm sin ganglios linfáticos palpables ni metástasis a distancia. También se incluyeron pacientes con melanomas<1mm si presentaban factores pronósticos desfavorables como nivel de Clark V o presencia de ulceración/regresión en el análisis anatomopatológico.
Se recolectaron los siguientes datos de cada uno de los pacientes: sexo, edad, localización y tipo histológico de la lesión primaria, grosor de Breslow, nivel de Clark, localización, número y estado del ganglio centinela, resultado de linfadenectomía si fue preciso, presencia de ulceración, índice mitótico, presencia de invasión perineural o vascular, presencia de infiltrado inflamatorio, tratamiento adyuvante, efectos secundarios del ganglio centinela o linfadenectomía, presencia de recidiva (local o a distancia) y supervivencia.
Linfogammagrafía y Técnica Quirúrgica del Ganglio Centinela
La mañana de la cirugía se realizó una linfogammagrafía mediante la inyección de 37MBq de Tc-99m-nanocoloide de albumina sérica humana (Nanocoll®) en 0.4ml repartidos en 4 puntos de inyección intradérmicos en la periferia de la lesión o la cicatriz de biopsia.
En la adquisición de imágenes se utilizó una gammacámara convencional de 2 cabezales modelo Philips Skylight con colimadores de baja energía y alta resolución. Se obtuvieron imágenes dinámicas y estáticas, comenzando con el estudio dinámico a los 5-10min de la inyección del radiotrazador y obteniendo imágenes estáticas cada 20-30min hasta la visualización del ganglio centinela.
La cirugía se llevó a cabo esa misma mañana y para la localización intraoperatoria del ganglio centinela se utilizó una sonda gammadetectora (Europrobe®, Eurorad, Estrasburgo, Francia), manejada por un médico nuclear experimentado. Se extirparon todos los ganglios que presentasen actividad radiactiva medida con la sonda gammadetectora mayor del 10% del ganglio que presentase mayor actividad ex-vivo; todo ello medido en cuentas por segundo. Todos los ganglios extirpados fueron recogidos en recipientes separados para su estudio individualizado. Para finalizar el procedimiento se realizó una búsqueda minuciosa de cualquier actividad radiactiva presente en el lecho quirúrgico y, una vez se hubo comprobado que ningún depósito superaba el 10% del ganglio centinela de mayor actividad, se procedió a dar por finalizada la técnica.
Análisis Anatomopatológico del Ganglio Centinela
El análisis histológico consistió en seccionar el ganglio en su totalidad mediante cortes transversales de 1-2mm que fueron teñidos mediante hematoxilina-eosina, así como tinción inmunohistoquímica (S100, HMB45, MelanA).
Resultados del Estudio
Desde octubre de 2005 hasta diciembre de 2013, 69 pacientes con melanoma se sometieron a biopsia selectiva del ganglio centinela, 42 mujeres (60.8%) y 27 hombres (39.2%). La edad media de los pacientes fue 58.4 años.
La tasa de identificación global del ganglio centinela fue del 98.5% (68 pacientes). En un paciente que presentaba la lesión en sien izquierda no se detectó migración linfática del radiotrazador en la linfogammagrafía previa a la cirugía y tampoco se detectó intraoperatoriamente el ganglio centinela. Se disecaron un total de 164 ganglios linfáticos, siendo el número medio de ganglios centinela extirpados de 2.37.
En el 33% de los casos solo se extirpó un ganglio centinela, las cuencas linfáticas en las que se detectó el ganglio centinela incluyeron: axila unilateral (33 casos, 47.8%), ambas axilas (un caso, 1.4%), ingle unilateral (27 casos, 39.1%), ambas ingles (un caso, 1.4%), ambas ingles y ambas axilas (2 casos, 2.9%), región de cabeza y cuello unilateral (3 casos, 4.3%), cabeza y cuello bilateral (2 casos, 2.9%). El área de drenaje para los melanoma de los miembros fue siempre homolateral. Se observó drenaje a múltiples campos en 5 casos (7.1%), todos ellos originados de melanomas de localización dorsal.
De los 68 pacientes en los que se detectó el ganglio centinela, 23 (33.8%) dieron un resultado positivo para afectación metastásica. Respecto a los factores predictores de afectación metastásica del ganglio centinela, a pesar de que sí se observa un aumento del riesgo relativo de la afectación proporcional al grosor de Breslow y al nivel de Clark, este hallazgo no ha alcanzado un valor estadístico significativo en el análisis univariante ni en el multivariante.
| Característica | Número de Pacientes | Porcentaje |
|---|---|---|
| Mujeres | 42 | 60.8% |
| Hombres | 27 | 39.2% |
| Tasa de Identificación del GC | 68/69 | 98.5% |
| GC Positivo | 23 | 33.8% |