Es fundamental poder diferenciar entre diversas patologías cutáneas, especialmente aquellas que pueden coexistir o superponerse. Una de las consultas más frecuentes en las farmacias comunitarias es la psoriasis.
¿Qué es la Psoriasis?
La psoriasis es una enfermedad crónica de la piel de carácter inflamatorio. La lesión característica es una placa de color rojo oscuro, con escamas no adherentes, de un peculiar tono blanco-nacaradas y con borde bien delimitado. Una de sus principales manifestaciones es la hiperqueratosis (engrosamiento) de la epidermis.
La psoriasis es la más común de las enfermedades cutáneas crónicas humanas, con una incidencia del 2% en la población mundial. Puede comenzar a cualquier edad, pero es rara en menores de 5 años. Presenta dos picos de máxima incidencia: la segunda década (de origen generalmente familiar) y los 55-60 años. Evoluciona con remisiones y recaídas espontáneas, pudiendo persistir toda la vida o durar solo unos meses.
La forma clínica más frecuente (hasta el 80% de los casos) es la psoriasis vulgar o en placas. No existe un tratamiento curativo para la psoriasis, pero en la mayoría de los casos puede controlarse satisfactoriamente, aplicando diferentes tratamientos en función de la gravedad del caso. En el tratamiento sistémico se emplean agentes con efectos antiproliferativos sobre la epidermis, como fármacos inmunosupresores y derivados retinoides aromáticos.
Se manifiesta habitualmente de forma bilateral, siendo las localizaciones más frecuentes las superficies de extensión articular (codos y rodillas), la zona sacra y el cuero cabelludo.
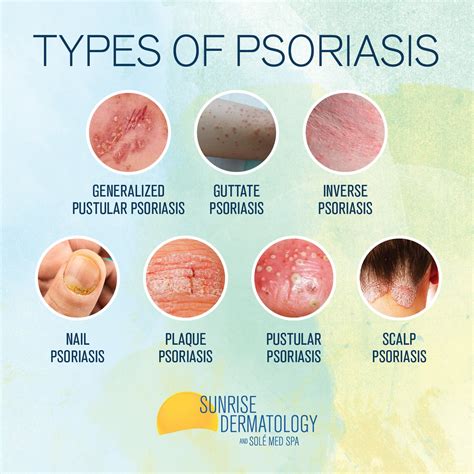
Tipos de Psoriasis
Existen varios tipos de psoriasis, que incluso pueden presentarse a la vez en una misma persona:
- Psoriasis en placas o psoriasis vulgar: Afecta casi al 90 % de las personas con psoriasis. Se caracteriza por ronchas rojas cubiertas de una capa de escamas blancas o plateadas.
- Psoriasis en gotas o guttata: Aparece de forma repentina como numerosos puntos y placas pequeñas en forma de gota. Es típico que aparezcan en el tronco y la raíz de los brazos y las piernas.
- Psoriasis inversa: Aparece como lesiones muy rojas en los pliegues del cuerpo, como detrás de la rodilla, debajo del brazo o en la ingle, pudiendo ser de aspecto suave y brillante.
- Psoriasis pustulosa: Produce pequeñas ampollas blancas o amarillas llenas de líquido estéril (no infeccioso) con una piel circundante roja y descamada.
- Psoriasis eritrodérmica: Es la forma más grave de psoriasis, pero también la menos frecuente. Provoca el enrojecimiento de casi toda la piel que se desprende en láminas, lo cual causa un intenso picor y dolor.
Otras áreas afectadas incluyen:
- Cuero cabelludo: Afecta al 75 %-90 % de las personas con psoriasis.
- Uñas: La psoriasis ungueal afecta hasta a la mitad de las personas con psoriasis, causando punteado, decoloración y engrosamiento.
- Genital: Uno a dos tercios de las personas con psoriasis experimentan psoriasis genital en algún momento de sus vidas.
- Palmas de las manos y plantas del pie: La psoriasis en estas zonas puede empeorar mucho la calidad de vida.
- Rostro: La psoriasis facial es poco frecuente, pero, al ser tan visible, la repercusión psicológica puede ser significativa.
La psoriasis es una enfermedad inflamatoria crónica que aparece sobre la piel. Se produce cuando el sistema inmunitario envía señales erróneas que aceleran el ciclo de crecimiento de las células de la piel. Afecta aproximadamente a 125 millones de personas en todo el mundo, el 20% de las cuales tiene psoriasis en placas de moderada a grave.
Tipos de Psoriasis
¿Cuál es la diferencia entre melanoma y carcinoma? #MediConsultas
¿Qué es el Cáncer de Piel?
El cáncer de piel es aquel que crece en las células de la piel, las cuales están continuamente renovándose. Este cáncer altera el ritmo natural de renovación celular, causando un crecimiento descontrolado.
Cuando las células crecen de forma independiente es lo que se llama tumor, que puede ser benigno o maligno, dependiendo de su capacidad de extensión a otras partes del cuerpo y de producir consecuencias graves para la salud de la persona. El cáncer de piel es la forma más común de cáncer en los seres humanos.
Existen dos tipos principales de cáncer cutáneo:
- Melanoma: Es el más peligroso por su tendencia a propagarse a otras partes del cuerpo o tejidos, aunque constituye solo el 2% de los casos de cánceres de piel.
- Cáncer de piel no melanoma: Incluye los tumores de células basales y los de células escamosas.
Tipos de Cáncer de Piel No Melanoma
- Cáncer de células basales: Es el tipo de cáncer más frecuente en humanos y también del tumor de piel más común. Se produce en la capa más interna de la epidermis, llamada capa de células basales. Su crecimiento es lento, pero progresivo. Aunque no suele propagarse a otras partes del cuerpo, debe tratarse para evitar que se extienda a otras áreas cercanas o afectar a los huesos o a tejidos bajo la piel.
- Cáncer de células escamosas: Es una proliferación maligna de un tipo de células de la piel, los queratinocitos, que se desarrolla en la capa de las células escamosas de la epidermis. Suele aparecer en las áreas del cuerpo expuestas al sol como la cara, las orejas, los labios y el dorso de las manos, así como en cicatrices o llagas crónicas. Este tipo de cáncer cuenta con más posibilidades de extenderse hacia las capas más profundas de la piel o de invadir los ganglios linfáticos que los cánceres de células basales, pero sólo en los casos avanzados, por lo que resulta crucial un diagnóstico temprano.

Tipos de Cáncer de Piel No Melanoma
¿A quién afecta el cáncer de piel no melanoma?
El carcinoma de células basales es más frecuente en personas de piel blanca, cabello rubio y ojos azules, y de edad mediana o avanzada, aunque en la actualidad se manifiesta cada vez con mayor frecuencia en personas jóvenes. También ha crecido la incidencia del carcinoma de células escamosas, debido probablemente a la mayor exposición a la luz solar a la que se somete la población en la actualidad.
En conjunto, las cifras de cáncer de piel, incluido el melanoma, se triplican cada década en el mundo. En España, la incidencia ha aumentado un 38% en los últimos cuatro años, de acuerdo a la Organización Mundial de la Salud.
Causas y Factores de Riesgo
La exposición excesiva al sol y los factores genéticos son dos de las principales causas de los cánceres de piel. Se calcula que al cumplir los 18 años una persona ya se ha expuesto al 80% del total de las radiaciones solares que absorberá en toda su vida, por lo que resulta fundamental evitar el daño solar desde el nacimiento.
Otros factores de riesgo incluyen:
- El número de horas de exposición solar acumuladas a lo largo de la vida.
- Sexo masculino.
- La exposición a radiaciones y a ciertos químicos como el arsénico, la brea de carbón.
- Sistema inmunológico debilitado.
- Infección con el virus del papiloma humano (VPH).
- Tabaquismo.
- Ciertos tratamientos de la psoriasis.
- Xerodermia pigmentosa.
- Síndrome de nevo de células basales.
Síntomas y Signos del Cáncer de Piel No Melanoma
De acuerdo a la American Cancer Society, los cánceres de piel no causan síntomas molestos hasta que aumentan de tamaño y comienzan a causar comezón, sangrado o dolor. Sin embargo, existen signos previos que se pueden reconocer con antelación:
- Carcinoma de células basales:
- Áreas planas, firmes, pálidas o amarillas similares a una cicatriz.
- Manchas rojizas elevadas que pueden llegar a provocar comezón.
- Protuberancias enrojecidas o rosadas, translúcidas, brillosas y nacaradas.
- Crecimientos de color rosa con bordes elevados y un área inferior en su centro.
- Llagas abiertas, que puede tener supuración o áreas costrosas, que no se curan, o que se curan y luego regresan.
- Carcinoma de células escamosas: (más habitual en las áreas del cuerpo expuestas al sol)
- Sangrado después del afeitado que no se cura en una semana.
Picor en la Psoriasis
El picor es un síntoma común en pacientes con psoriasis, afectando tanto a aquellos con psoriasis leve como moderada o grave. Esta molestia puede alterar el ánimo y la calidad de vida, reduciendo el sueño, el descanso, la capacidad de concentración e incluso el apetito. El rascado continuo puede empeorar las lesiones de la psoriasis o incluso provocar la aparición de nuevas lesiones.
El picor en la psoriasis no se relaciona con la extensión de esta enfermedad en la superficie corporal del paciente, y por ello en numerosas ocasiones puede ser considerado como un factor secundario para los especialistas. Sin embargo, puede resultar muy incapacitante para un paciente.
Según ha declarado la Dra. Belinchón, “según una encuesta que hemos realizado con pacientes, el 70% de los encuestados sentían miedo y vergüenza al mostrar sus placas de psoriasis a su pareja y declaraban que no se planteaban tener relaciones íntimas.
La psoriasis tiene una gran afectación en términos de calidad de vida. Dada su manifestación visible, en la piel, tiene un gran impacto en la calidad de vida de los pacientes. Más allá del impacto emocional, la psoriasis también se asocia con una serie de enfermedades metabólicas, y una persona con psoriasis tiene más posibilidades de desarrollar diabetes, cardiopatías y obesidad. Además, un 30% de los pacientes presenta artritis psoriásica, una enfermedad inflamatoria que provoca dolor, rigidez e hinchazón en las articulaciones.
Dermatitis de Contacto
Proceso inflamatorio de la piel crónico o agudo, originado por el contacto de la piel con ciertas sustancias que producen reacciones tóxicas (irritativas) o alérgicas. Las lesiones clínicas, según la persistencia de la agresión, pueden ser agudas, caracterizadas por eritema y edema pruriginoso, sobre el que paulatinamente van apareciendo vesículas que se rompen fácilmente y dejan costras.
En la dermatitis de contacto irritativa las lesiones están muy bien delimitadas y a menudo localizadas en las zonas sensibles, como párpados, cuello, pliegues cutáneos, escroto y zonas intertriginosas. La dermatitis de contacto alérgica se caracteriza por eritema, vesículas y prurito intenso.
Psoriasis Ungueal
La clínica que presentan los pacientes aquejados de psoriasis ungueal puede ser similar a otras enfermedades o factores que afectan a las uñas: la humedad, la manipulación de productos químicos, el roce, los hongos... La psoriasis ungueal puede afectar a una sola uña o a las de todos los dedos de las manos o de los pies. En ocasiones las lesiones son tan graves que puede perderse la uña por completo.
Prurito Idiopático
La sensación de picor persistente sin signos aparentes en la piel puede resultar desconcertante y profundamente incómoda. Cuando el picor en la piel persiste durante más de seis semanas, se considera crónico, y en muchos casos se acompaña de enfermedades dermatológicas visibles, como dermatitis atópica, urticaria o psoriasis. Sin embargo, en otras ocasiones la piel no muestra ningún signo compatible con estas condiciones, como enrojecimiento, granos, ronchas o inflamación.
Cuando se han descartado todas las posibles causas, dermatológicas, sistémicas, neurológicas o psicológicas, y el picor persiste sin explicación, se habla entonces de prurito idiopático. Aunque se desconoce su causa concreta, se ha demostrado que el prurito tiene vías nerviosas propias, distintas a las del dolor, y que puede originarse en diferentes niveles: desde los receptores cutáneos, hasta el sistema nervioso.
El primer paso ante un picor persistente sin lesiones visibles es confirmar que se trata realmente de prurito y no de otras sensaciones cutáneas. Se lleva a cabo una exploración física para detectar signos indirectos como lesiones por rascado, sequedad excesiva o cambios en las uñas.
En cuanto al tratamiento, este se basa en aliviar los síntomas y mejorar la calidad de vida. Se recomienda evitar duchas largas con agua caliente, usar ropa de algodón y evitar jabones agresivos o productos irritantes. A nivel farmacológico, aunque los antihistamínicos son comúnmente utilizados, su eficacia en el picor idiopático es limitada.
Entender que el picor no siempre implica una enfermedad visible ayuda a reducir la ansiedad y a manejar mejor el malestar. Sustituir el acto de rascarse por gestos como la aplicación de cremas puede ayudar a romper el círculo vicioso del picor-rascado-picor.