La psoriasis es una enfermedad inflamatoria crónica de la piel que puede manifestarse en diversas partes del cuerpo, incluyendo las nalgas. Aunque no conlleva un riesgo vital, esta enfermedad tiene repercusiones significativas en el ámbito físico, emocional, sexual, laboral y económico del paciente, y disminuye de forma relevante su calidad de vida, con un impacto similar al de la diabetes, la artritis o la enfermedad pulmonar obstructiva crónica.
¿Qué es la Psoriasis?
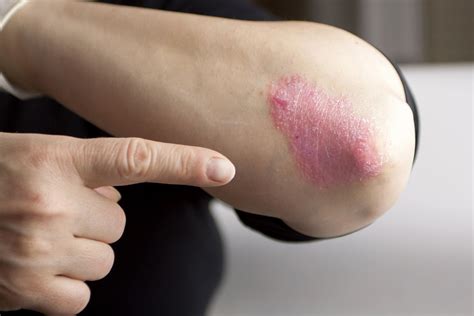
La psoriasis es una enfermedad inflamatoria crónica de la piel que se caracteriza por la aparición de lesiones rojizas escamosas preferentemente en codos, rodillas y cuero cabelludo, y que tiene la posibilidad de afectar a uñas y articulaciones. Se origina debido a una disfunción en el sistema inmune y puede aparecer en cualquier parte del cuerpo. No es una enfermedad contagiosa ni hereditaria, y, aunque existe predisposición genética en las personas que la padecen, suelen estar involucrados además otros factores desencadenantes.
Se manifiesta en brotes con periodos de mejoría y de remisión o empeoramiento, pero la enfermedad se desarrolla de una manera particular en cada paciente. En ocasiones, dura toda la vida.
🧴 PSORIASIS Causas Y Tratamiento - Oswaldo Restrepo RSC
Tipos de Psoriasis
La psoriasis presenta diversas formas clínicas, según la Sociedad Española de Reumatología (SER):
- Psoriasis vulgar (en placas): Es la más frecuente. El 90% de los adultos afectados presenta esta variante, que se caracteriza por la presencia de placas escamosas, rojizas, muy bien delimitadas, que suelen distribuirse de forma simétrica por el cuerpo. Generalmente, estas placas no producen síntomas aunque pueden producir un poco de picor. El cuero cabelludo, los codos, las rodillas y la región sacra son, con frecuencia, las zonas más afectadas. Los genitales se ven afectados hasta en un 30% de los casos. Las placas pueden persistir meses o años en las mismas localizaciones. Las lesiones pequeñas pueden confluir formando grandes placas de bordes geográficos o aclararse en el centro adoptando una morfología anular.
- Psoriasis gutata: En general, es muy poco frecuente, pero es la forma de presentación más habitual en niños y adolescentes (entre un 44% y un 95% de los pacientes infantiles la padecen). Se caracteriza por numerosas placas de pequeño tamaño (entre 0,5 y 1,5 centímetros) que aparecen principalmente en el tronco y cerca de las extremidades, aunque no suele afectar a plantas y pies. Suele aparecer en forma de brotes después de determinadas infecciones. En niños, las lesiones suelen remitir espontáneamente en semanas o meses, mientras que este tipo de psoriasis tiende a hacerse crónica en adultos.
- Psoriasis eritrodérmica: Se caracteriza por la aparición, de manera gradual o aguda, de un eritema o enrojecimiento de la piel que afecta a más del 90% de la superficie corporal. Existen casos graves que se asocian a síntomas generales. La complicación más frecuente es la sobreinfección.
- Variantes pustulosas: Son variantes de la psoriasis en las que se forman pústulas visibles a simple vista (pustulosis palmoplantar, acrodermatitis pustulosa, psoriasis pustulosa generalizada y psoriasis gestacional o del embarazo).
¿Quién Padece Psoriasis?
La psoriasis es una patología de distribución universal que afecta a entre el 1% y el 3% de la población, según estimaciones de estudios oficiales. Aunque no existe predominio de sexo -afecta por igual a hombres que a mujeres-, es más común en la raza blanca. Suele aparecer entre los 15 y los 35 años, aunque también puede afectar a niños y a personas mayores.

Causas de la Psoriasis
La psoriasis es una enfermedad inmunológica que, aunque no es hereditaria, sí cuenta con un componente genético.
La enfermedad comienza cuando los linfocitos T, un tipo de células blancas presentes en la sangre que ayudan a proteger el cuerpo contra las infecciones, se activan de manera indebida. Esto desencadena diversas respuestas inmunitarias, entre ellas, la proliferación y dilatación de los vasos sanguíneos de la piel y la proliferación de un tipo de células de la piel llamadas queratinocitos. En consecuencia, se acelera el proceso de renovación celular de la epidermis, que de treinta días (que es lo habitual) pasa a producirse en solo cuatro, lo que provoca que las células suban demasiado rápido a la superficie de la piel y se acumulen en la capa córnea, donde se forman placas de escamas blanquecinas.
Factores de Riesgo
Aunque, como hemos dicho, la psoriasis no es una enfermedad hereditaria, sí es frecuente que las personas que la sufren cuenten con antecedentes familiares de psoriasis. En concreto, una tercera parte de los pacientes tiene familiares directos con esta dolencia.
Es decir, la predisposición genética es uno de los factores que participan en la aparición y desarrollo de esta dolencia. Además, existen otros factores de riesgo:
- Infecciones: La psoriasis en gotas aparece con frecuencia poco tiempo después de una faringitis por estreptococo.
- Estrés emocional o tensión psicológica: La psoriasis suele empeorar en épocas de mayor estrés y mejorar en vacaciones.
- Tabaco: No solo aumenta el riesgo de psoriasis, sino que también puede aumentar la gravedad de la enfermedad. El tabaco también puede desempeñar un papel en el desarrollo inicial de la enfermedad.
Existen determinadas circunstancias que pueden provocar o empeorar un brote:
- Cambios en el clima que resecan la piel.
- Tomar ciertos medicamentos. Por ejemplo, beta-bloqueantes o sales de litio.
- Golpes o traumatismos. Algunos pacientes desarrollan lesiones de psoriasis en zonas de la piel en las que han sufrido algún trauma o rascado con anterioridad.
Algunos estudios relacionan también la psoriasis con una alimentación rica en la ingesta de un ácido graso llamado ácido araquidónico (AA), presente en alimentos como la carne de vacuno, el cerdo, el pollo, los huevos, la leche de vaca, los cacahuetes, los lácteos y la mantequilla, entre otros.
Síntomas de la Psoriasis
La principal lesión de la psoriasis son las placas o manchas rojas cubiertas de escamas blanquecinas de grosor variable, formadas por los queratinocitos que se acumulan en la piel. El tamaño y la forma de las placas varían en función del paciente e, incluso, en el mismo paciente: pueden ser de pocos milímetros o llegar a cubrir zonas corporales extensas. A veces las placas pueden estar rodeadas de un anillo más claro.
Estas placas, que pueden producir picor o dolor, suelen aparecer en codos, antebrazos, rodillas, la parte baja de la espalda, la cara, las palmas de las manos y las plantas de los pies, aunque depende de cada paciente y del tipo de psoriasis que padezca. También es frecuente que la enfermedad se manifieste en el cuero cabelludo y las uñas e, igualmente, puede aparecer en los genitales y dentro de la boca.
Localización de las Lesiones
Las placas de psoriasis pueden aparecer en diferentes zonas del cuerpo:
- Cuero cabelludo: La psoriasis en el cuero cabelludo es muy frecuente. Muchas personas solo padecen psoriasis en esta zona. Se manifiesta con una descamación seca muy adherida al cuero cabelludo, sobre zonas enrojecidas. Puede extenderse a la frente y detrás de las orejas. La psoriasis en el cuero cabelludo no produce alopecia.
- Extremidades: Es muy habitual que, sobre todo la psoriasis en placas, se manifieste en rodillas y codos, pero también puede aparecer en el resto de la piel de brazos y piernas.
- Tronco: La psoriasis en placas puede afectar a la parte baja de la espalda. Por otro lado, los niños y adolescentes que desarrollan psoriasis en gotas suelen tener lesiones pequeñas que se distribuyen como una salpicadura, generalmente en el tronco y en las extremidades.
- Cara: Que la psoriasis se manifieste en la cara es menos frecuente, pero cuando ocurre, afecta mucho a la vida personal y profesional.
- Zona genital: La psoriasis puede manifestarse en el pubis, las ingles, los muslos, las nalgas, los genitales y la zona anal. Cuando la psoriasis afecta a la zona del pubis, los síntomas son similares a los de la psoriasis habitual (piel roja, descamaciones). En cambio, si afecta a las mucosas (el glande, en hombres, y la parte interior de los labios mayores, en mujeres) la piel se vuelve blanquecina o rosada.
- Pliegues (inversa): Este tipo de psoriasis produce placas rojas sin apenas descamación que pueden aparecer en cualquier pliegue: axilas, ingles, debajo del pecho, entre los glúteos... Suele ser una manifestación dolorosa e incómoda, difícil de tratar.
- Uñas: La psoriasis en las uñas es muy variable. En algunos pacientes se manifiesta en forma de pequeñas depresiones puntiformes, otros presentan un engrosamiento o deformación de la uña, o bien manchas amarillentas fruto del despegamiento de la uña de su lecho. Esta manifestación suele ser muy molesta para trabajar con las manos.
- Palmas y plantas (palmoplantar): Esta manifestación de la psoriasis suele ser dolorosa, puesto que se caracteriza por placas muy secas en las palmas de las manos y las plantas de los pies que se agrietan. Los pacientes con psoriasis palmoplantar suelen tener problemas importantes a la hora de trabajar o de realizar tareas en su vida cotidiana, ya que suele ser muy invalidante.
Psoriasis de las Nalgas
En el caso de la psoriasis de la espalda y las nalgas, las placas no se ven, pero eso no evita que las personas afectadas se sientan muy acomplejadas. De hecho, las escamas pueden desprenderse rápidamente y ensuciar la ropa, sobre todo las prendas más oscuras. ¿Y qué hacer cuando llega el buen tiempo y suben las temperaturas? Ponerse en bañador y enseñar su espalda cubierta de placas resulta difícil, si no misión imposible para algunos pacientes. Así que nos quedamos en camiseta, nos atamos un pareo y evitamos que se nos escape un pedazo de piel.
Psoriasis Inversa
Otra forma de psoriasis de las nalgas afecta más específicamente al pliegue entre las nalgas: se trata de la psoriasis inversa, también conocida como psoriasis flexural. Sus placas son rojas y a menudo carecen de escamas. Las molestias son intensas y se acentúan a la hora de mantener relaciones íntimas. Tenemos miedo de mostrarnos ante la otra persona, miedo de dar asco, miedo de que pueda confundirse con una infección de transmisión sexual (ITS). Todo esto puede causar una disminución del deseo y dificultades en sus relaciones de pareja.
Diagnóstico de la Psoriasis
El diagnóstico de la psoriasis es fundamentalmente clínico y debe realizarlo preferiblemente un experto en dermatología por visualización de las lesiones.
En ocasiones, puede ser difícil de diagnosticar, porque los síntomas se parecen a los de otras enfermedades cutáneas, por lo que puede ser necesario examinar una pequeña muestra de piel en el microscopio. Así mismo, una maniobra exploratoria clásica de la placa de psoriasis es el raspado metódico de Brocq, que se realiza con una cucharilla metálica sobre una placa sin tratar.
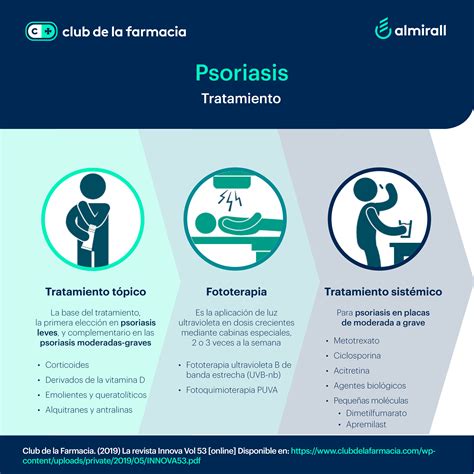
Tratamiento de la Psoriasis
Aunque todos los tratamientos de la psoriasis son efectivos para la mayoría de los pacientes, ninguno lo es para todo el mundo, ya que la respuesta a cada tratamiento varía de una persona a otra.
Solo excepcionalmente la psoriasis se cura de manera permanente, pero lo habitual es que sea recurrente y crónica. El tratamiento, enfocado al control de los síntomas y la prevención de infecciones secundarias, depende de factores como la gravedad de la enfermedad, el tamaño de las placas, el tipo de psoriasis y la reacción del paciente ante ciertos tratamientos.
De acuerdo a los anteriores factores, el tratamiento puede ser:
- Tratamiento tópico: (aplicado directamente en la piel o el cuero cabelludo en forma de lociones, ungüentos, cremas y champús). Se utilizan sobre todo corticoides tópicos, sustancias derivadas de la vitamina D, retinoides tópicos, breas y alquitranes, ácido salicílico y urea. Su objetivo es reducir la inflamación y el reemplazo celular, reducir la actividad del sistema inmunitario, descamar la piel y destapar los poros y suavizar la piel.
- Fototerapia: En casos de psoriasis más extensa, se utiliza la exposición a la radiación ultravioleta UVB, bien sea natural -producida por el sol-, bien artificial. También existe un tratamiento llamado PUVA, que combina el uso de la luz ultravioleta con un medicamento que sensibiliza la piel a la luz.
- Tratamiento sistémico: En casos graves de psoriasis, el especialista puede prescribir medicamentos como retinoides sistémicos o inmunosupresores (que inhiben el sistema inmune). Normalmente, no se usan antibióticos para el tratamiento de la psoriasis, a menos que se sospeche una infección bacteriana.
- Terapia combinada: Combina los tres tratamientos anteriores (los que se aplican en la piel, la fototerapia y los tratamientos sistémicos). Puede dar mejores resultados, además de que permite muchas veces usar una dosis más baja de cada tipo de terapia.
Buenas Prácticas para Tratar la Psoriasis Genital
Debido a la delicadeza y sensibilidad de la piel de la zona genital, los tratamientos deberán adaptarse en consecuencia. En primer lugar, tu dermatólogo puede recetarte tratamientos localizados con dermocorticoides y/o derivados de la vitamina D. Pero cuidado, pueden ser irritantes para las mucosas. En este caso, un spray reparador secante y una crema reparadora protectora con cobre y zinc (Cicalfate+) pueden aliviar tu piel. Después, la hidratación localizada reducirá la sensación de picor o ardor. Para ello, utiliza un producto de cuidado emoliente.
10 Consejos para Controlar la Psoriasis
Aunque solo de manera excepcional la psoriasis se cura definitivamente, adoptar una serie de hábitos puede ayudar a prevenir y/o mejorar los brotes en quienes padecen esta enfermedad:
- Cuida tu alimentación: Existen tres aspectos de la alimentación que tienen un efecto importante en la evolución de la enfermedad: mantén un peso adecuado y, si existe obesidad, realiza una dieta baja en calorías para perder peso; potencia los productos vegetales (menos carnes y grasas animales); y consume abundantemente (más de tres raciones a la semana) fuentes de ácidos grasos omega 3 (salmón, caballa, arenque, sardina, y/o fuentes añadidas a alimentos, como lácteos, margarinas).
- Mantén una higiene diaria y muy cuidada: Dúchate todos los días o incluso date un baño caliente y con sustancias emolientes para reducir el picor, hidratar las placas de psoriasis e, incluso, relajarte. También es fundamental cuidar la piel, hidratándola con lociones que la suavicen y aumenten su elasticidad, y no aplicando colonias ni perfumes directamente sobre ella, ya que la sequedad, además de causar picor e irritación, puede empeorar la psoriasis.
- Presta atención a tus manos y pies: El cuidado de estas partes del cuerpo es muy especial: recorta bien las uñas y evita las manicuras que puedan dañar su superficie; y usa calzado cómodo en los casos de psoriasis plantar, evitando rozaduras que pueden contribuir a agravar el cuadro. Y en general, no utilices prendas de lana o fibras artificiales, ni el abrigo en exceso, porque pueden aumentar el picor de la piel psoriática.
- Utiliza cosméticos adecuados: Una elección equivocada puede provocarte una piel más seca y tirante, y más picor y descamación, lo que puede dificultar que tus tratamientos tópicos actúen eficazmente. El pH de los productos debería estar entre 4 y 4.5, es decir, ligeramente ácido, como nuestra piel. La piel con psoriasis puede oler de una forma especial, por lo que es básica la elección de un buen jabón para lavarse; evita los geles y champús agresivos, así como las esponjas u otros utensilios (guante de crin, manoplas, cepillos, etc.) que puedan irritar la superficie cutánea. Además, para disminuir la hiperqueratosis podemos aplicar productos que renueven la piel como los alfa y beta-hidroxiácidos.
- Pelos fuera: Cuando te afeites, opta por un método suave y usa siempre, antes y después, una crema emoliente, calmante y reductora de la descamación. Respecto a la depilación, no existe un sistema mejor para los pacientes con psoriasis respecto a la población general, aunque no se puede realizar fotodepilación en áreas activas de psoriasis por el riesgo de quemaduras.
- No huyas del sol: En la mayoría de los casos, la luz solar y los rayos ultravioletas son beneficiosos para la psoriasis, al frenar la hiperproliferación de células en la placa. Por eso, es conveniente exponerse al sol, pero tomando siempre las precauciones adecuadas para no sufrir quemaduras solares ni demasiada sequedad en la piel. Sobre todo, no olvides aplicarte fotoprotección con un factor mínimo de 30 media hora antes de tomar el sol, ni de renovarla tras el baño.
- Dale una oportunidad a los balnearios y la playa: La estancia en un balneario, el reposo, la tranquilidad, la aplicación de sales, barros, emolientes, aguas tratantes, etc… puede ser muy beneficiosa para tu enfermedad. Y en la playa, además te beneficiarás de los minerales presentes en el agua del mar (el sodio, magnesio, bromo, iodo y calcio) y en la propia arena.
- Lactancia sí, pero con precauciones: Si acabas de ser madre y deseas dar el pecho a tu bebé, informa antes a tu médico, pues es posible que algunos medicamentos puedan llegar a la leche tras haber penetrado por la piel en otra parte del cuerpo. Por otra parte, justo antes de la toma, humedece tus pezones con hidratantes intensos para que puedas amamantar sin molestias.
- Intenta quitarle hierro al asunto: Si tu hijo tiene psoriasis, no te obsesiones con la enfermedad y ayuda también a tu hijo a entenderla con naturalidad: por ejemplo, jugad juntos con los ungüentos y cremas hidratantes para que no entienda el tratamiento como un castigo. Y, por supuesto, fomenta el contacto físico con él: acarícialo, bésalo y abrázalo todo lo posible.
- Evita rascarte y elige bien tu ropa: Nos rascamos con frecuencia, durante un tiempo prolongado, continuamente, a veces sin darnos cuenta, y sin posibilidad de ver en qué condiciones están las placas. Y rascarse empeora las lesiones.
Tipos de Psoriasis
La psoriasis se manifiesta con la aparición de lesiones de color rosa rojizo recubiertas de escamas blancas nacaradas. Sobre todo aparecen en los codos, las rodillas, la parte baja de la espalda y el cuero cabelludo; pero también en otras zonas del cuerpo.
Hay diferentes tipos:
- En placas: Se caracteriza por la presencia de las lesiones rojizas con escamas blancas nacaradas. Es la más común.
- Inversa: Las lesiones aparecen en los pliegues cutáneos del cuerpo, como axilas, ingles, bajo los pechos o entre las nalgas.
- En gotas: Las lesiones son muy pequeñas y se distribuyen de forma irregular por todo el cuerpo. Normalmente se presenta en niños y jóvenes, en especial después de una infección por faringoamigdalitis, de forma episódica.
- Eritrodérmica: Aparece un enrojecimiento de la piel muy intenso que cubre casi toda la superficie cutánea. Es mucho poco frecuente, pero puede llegar a ser grave y requerir ingreso hospitalario.
- Pustulosa: Es una complicación poco habitual y, en casos generalizados, también puede ser grave y requerir ingreso hospitalario. Se caracteriza por la aparición de granos de pus no infecciosos sobre las placas.
Aparte de las lesiones cutáneas, las personas pueden desarrollar artritis psoriásica, que se manifiesta con dolor, calor y enrojecimiento de la articulación e incapacidad de moverla. En fases avanzadas de la enfermedad, pueden aparecer deformidades, dolor en los talones y dolor de espalda.
Comorbilidades Asociadas a la Psoriasis
Según una encuesta de Acción Psoriasis, el 85% de los pacientes tenía alguna enfermedad asociada a la psoriasis, habiendo aparecido la mayor parte de ellas después del diagnóstico de esta. El proceso inflamatorio que se produce en la psoriasis podría estar asociado con el desarrollo de otras enfermedades, que impactan en la calidad de vida del paciente, llamadas comorbilidades. Las más frecuentes son la artritis psoriásica, el sobrepeso, la ansiedad, la hipertensión, la depresión, problemas cardiovasculares, diabetes y enfermedad hepática.
Tratamiento General
Actualmente, disponemos de diferentes tratamientos que permiten paliar los síntomas y signos y, en la mayoría de los casos, resolver las lesiones cutáneas. El especialista en dermatología determina cuál es el tratamiento más adecuado para cada paciente, en función del tipo de psoriasis, dónde se encuentra, su extensión, la gravedad y las características de quien la sufre.
Hay tres tipos de tratamientos:
- Tópicos: Cremas, champús y lociones que se aplican directamente en la piel.
- Fototerapia: Tratamiento con luz ultravioleta A (rayos UVA) o B (rayos UVB) que se acostumbra a administrar dos o tres veces a la semana durante dos o tres meses.
- Sistémicos o generalizados: Fármacos que se administran por vía oral (pastillas) o inyectados.
En el caso de la artritis psoriásica, un reumatólogo será quien indique el tratamiento, que dependerá de la intensidad de la inflamación, del número y tipo de articulaciones afectadas, de si hay o no daño articular, entre otros factores.
Es llamativo que uno de cada cuatro pacientes con psoriasis no está siendo tratado actualmente.
Tabla Resumen de Tipos de Psoriasis y sus Características
| Tipo de Psoriasis | Características | Localización Común |
|---|---|---|
| Psoriasis vulgar (en placas) | Placas escamosas, rojizas, bien delimitadas | Codos, rodillas, cuero cabelludo, región sacra |
| Psoriasis gutata | Pequeñas placas (0.5-1.5 cm) | Tronco y extremidades (más común en niños) |
| Psoriasis eritrodérmica | Enrojecimiento de la piel que afecta a más del 90% del cuerpo | Extensa, generalizada |
| Psoriasis pustulosa | Pústulas visibles en la piel | Palmas, plantas, generalizada |
| Psoriasis inversa | Placas rojas sin escamas | Pliegues cutáneos (axilas, ingles, entre glúteos) |
| Psoriasis ungueal | Afectación de las uñas (depresiones, engrosamiento) | Uñas de manos y pies |