Este artículo profundiza en la psoriasis genital, una condición que causa inflamación y descamación de la piel en el área genital masculina. La psoriasis es una enfermedad inflamatoria crónica de la piel que se caracteriza por la aparición de lesiones rojizas escamosas preferentemente en codos, rodillas y cuero cabelludo, y que tiene la posibilidad de afectar a uñas y articulaciones. Se origina debido a una disfunción en el sistema inmune y puede aparecer en cualquier parte del cuerpo.
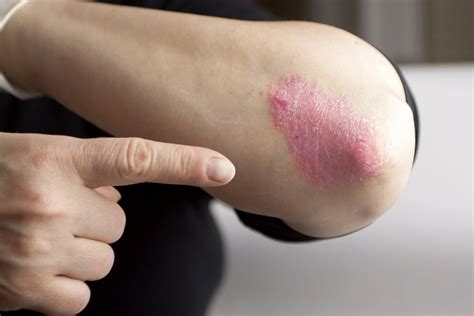
La psoriasis genital altera en gran medida la calidad de vida, estemos solteros o en pareja. La psoriasis es una condición crónica que puede aparecer en diferentes partes del cuerpo y afectar significativamente la calidad de vida de las personas.
Tratamientos para la psoriasis
¿Qué es la Psoriasis?
La psoriasis es una enfermedad inflamatoria crónica de la piel que se caracteriza por la aparición de lesiones rojizas escamosas preferentemente en codos, rodillas y cuero cabelludo, y que tiene la posibilidad de afectar a uñas y articulaciones. No es una enfermedad contagiosa ni hereditaria, y, aunque existe predisposición genética en las personas que la padecen, suelen estar involucrados además otros factores desencadenantes.
Se manifiesta en brotes con periodos de mejoría y de remisión o empeoramiento, pero la enfermedad se desarrolla de una manera particular en cada paciente. En ocasiones, dura toda la vida.
Aunque no conlleva un riesgo vital, según la Academia Española de Dermatología y Venereología (AEDV), esta enfermedad tiene repercusiones significativas en el ámbito físico, emocional, sexual, laboral y económico del paciente, y disminuye de forma relevante su calidad de vida, con un impacto similar al de la diabetes, la artritis o la enfermedad pulmonar obstructiva crónica.
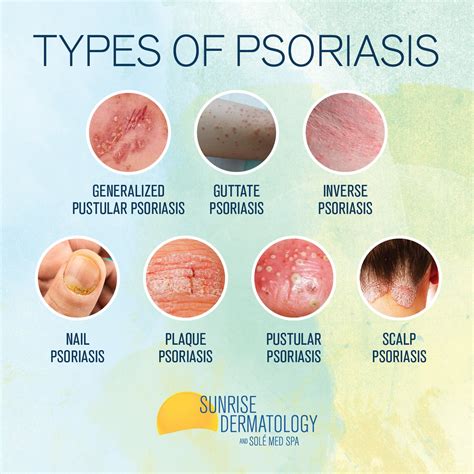
Tipos de Psoriasis
La psoriasis presenta diversas formas clínicas, según la Sociedad Española de Reumatología (SER):
- Psoriasis vulgar (en placas): Es la más frecuente. El 90% de los adultos afectados presenta esta variante, que se caracteriza por la presencia de placas escamosas, rojizas, muy bien delimitadas, que suelen distribuirse de forma simétrica por el cuerpo. Los genitales se ven afectados hasta en un 30% de los casos.
- Psoriasis gutata: En general, es muy poco frecuente, pero es la forma de presentación más habitual en niños y adolescentes (entre un 44% y un 95% de los pacientes infantiles la padecen).
- Psoriasis eritrodérmica: Se caracteriza por la aparición, de manera gradual o aguda, de un eritema o enrojecimiento de la piel que afecta a más del 90% de la superficie corporal.
- Variantes pustulosas: Son variantes de la psoriasis en las que se forman pústulas visibles a simple vista (pustulosis palmoplantar, acrodermatitis pustulosa, psoriasis pustulosa generalizada y psoriasis gestacional o del embarazo).
¿Quién Padece Psoriasis?
La psoriasis es una patología de distribución universal que afecta a entre el 1% y el 3% de la población, según estimaciones de estudios oficiales. Suele aparecer entre los 15 y los 35 años, aunque también puede afectar a niños y a personas mayores.
Causas y Factores de Riesgo
La psoriasis es una enfermedad inmunológica que, aunque no es hereditaria, sí cuenta con un componente genético. La enfermedad comienza cuando los linfocitos T, un tipo de células blancas presentes en la sangre que ayudan a proteger el cuerpo contra las infecciones, se activan de manera indebida. Esto desencadena diversas respuestas inmunitarias, entre ellas, la proliferación y dilatación de los vasos sanguíneos de la piel y la proliferación de un tipo de células de la piel llamadas queratinocitos.
Aunque, como hemos dicho, la psoriasis no es una enfermedad hereditaria, sí es frecuente que las personas que la sufren cuenten con antecedentes familiares de psoriasis. En concreto, una tercera parte de los pacientes tiene familiares directos con esta dolencia.
Además, existen otros factores de riesgo:
- Infecciones: La psoriasis en gotas aparece con frecuencia poco tiempo después de una faringitis por estreptococo.
- Estrés emocional o tensión psicológica: La psoriasis suele empeorar en épocas de mayor estrés y mejorar en vacaciones.
- Tabaco: No solo aumenta el riesgo de psoriasis, sino que también puede aumentar la gravedad de la enfermedad.
Existen determinadas circunstancias que pueden provocar o empeorar un brote:
- Cambios en el clima que resecan la piel.
- Tomar ciertos medicamentos.
- Golpes o traumatismos.
Síntomas de la Psoriasis Genital
La principal lesión de la psoriasis son las placas o manchas rojas cubiertas de escamas blanquecinas de grosor variable, formadas por los queratinocitos que se acumulan en la piel. El tamaño y la forma de las placas varían en función del paciente e, incluso, en el mismo paciente: pueden ser de pocos milímetros o llegar a cubrir zonas corporales extensas.
Estas placas, que pueden producir picor o dolor, suelen aparecer en codos, antebrazos, rodillas, la parte baja de la espalda, la cara, las palmas de las manos y las plantas de los pies, aunque depende de cada paciente y del tipo de psoriasis que padezca. También es frecuente que la enfermedad se manifieste en el cuero cabelludo y las uñas e, igualmente, puede aparecer en los genitales y dentro de la boca.
Visualmente, la psoriasis genital se presenta en forma de placas rojas con bordes nítidos pero, a diferencia de la psoriasis en placas, las escamas suelen estar ausentes debido a la humedad local. En cambio, el picor nunca falla y la mayoría de las veces es muy intenso.
Es difícil rascarse en público, en el trabajo o en casa de amigos cuando se padece de psoriasis genital. Es una forma relativamente común de psoriasis pero de la que se habla muy poco, ¡y mucho menos con su médico!
Diagnóstico de la Psoriasis
El diagnóstico de la psoriasis es fundamentalmente clínico y debe realizarlo preferiblemente un experto en dermatología por visualización de las lesiones. El examen clínico suele ser suficiente para confirmar o excluir la psoriasis genital.
En ocasiones, puede ser difícil de diagnosticar, porque los síntomas se parecen a los de otras enfermedades cutáneas, por lo que puede ser necesario examinar una pequeña muestra de piel en el microscopio. Así mismo, una maniobra exploratoria clásica de la placa de psoriasis es el raspado metódico de Brocq, que se realiza con una cucharilla metálica sobre una placa sin tratar.
Diagnóstico Diferencial
Es crucial diferenciar la psoriasis genital de otras condiciones que pueden presentarse en la zona genital:
- Fibromas: lesión frecuentísima, consiste en un apéndice, un repliegue de la piel, que aparece en zonas de roce.
- Balanitis de Zoon: también conocida como balanitis de células plasmáticas, es una condición benigna que aparece en la zona de repliegue del glande de pacientes no circuncidados por la irritación de la orina en una piel que no retrae correctamente.
- Quistes del rafe medio: ocurren generalmente en la línea media en el cuerpo del pene, no tienen importancia ya que suelen ser asintomáticos.
- Glándulas sebáceas o puntos de Fordyce: muy frecuentes en toda el área genital, algunos pacientes consultan por esto, ante la duda de su significado o su parecido con los moluscos contagiosos.
Tratamiento de la Psoriasis
Aunque todos los tratamientos de la psoriasis son efectivos para la mayoría de los pacientes, ninguno lo es para todo el mundo, ya que la respuesta a cada tratamiento varía de una persona a otra.
Solo excepcionalmente la psoriasis se cura de manera permanente, pero lo habitual es que sea recurrente y crónica. El tratamiento, enfocado al control de los síntomas y la prevención de infecciones secundarias, depende de factores como la gravedad de la enfermedad, el tamaño de las placas, el tipo de psoriasis y la reacción del paciente ante ciertos tratamientos.
De acuerdo a los anteriores factores, el tratamiento puede ser:
- Tratamiento tópico: Se utilizan sobre todo corticoides tópicos, sustancias derivadas de la vitamina D, retinoides tópicos, breas y alquitranes, ácido salicílico y urea. Su objetivo es reducir la inflamación y el reemplazo celular, reducir la actividad del sistema inmunitario, descamar la piel y destapar los poros y suavizar la piel.
- Fototerapia: En casos de psoriasis más extensa, se utiliza la exposición a la radiación ultravioleta UVB, bien sea natural -producida por el sol-, bien artificial.
- Tratamiento sistémico: En casos graves de psoriasis, el especialista puede prescribir medicamentos como retinoides sistémicos o inmunosupresores (que inhiben el sistema inmune).
- Terapia combinada: Combina los tres tratamientos anteriores (los que se aplican en la piel, la fototerapia y los tratamientos sistémicos). Puede dar mejores resultados, además de que permite muchas veces usar una dosis más baja de cada tipo de terapia.
Buenas Prácticas para Tratar la Psoriasis Genital
Debido a la delicadeza y sensibilidad de la piel de la zona genital, los tratamientos deberán adaptarse en consecuencia. En primer lugar, tu dermatólogo puede recetarte tratamientos localizados con dermocorticoides y/o derivados de la vitamina D. Pero cuidado, pueden ser irritantes para las mucosas. En este caso, un spray reparador secante y una crema reparadora protectora con cobre y zinc (Cicalfate+) pueden aliviar tu piel. Después, la hidratación localizada reducirá la sensación de picor o ardor. Para ello, utiliza un producto de cuidado emoliente.
10 Consejos para Controlar la Psoriasis
Aunque solo de manera excepcional la psoriasis se cura definitivamente, adoptar una serie de hábitos puede ayudar a prevenir y/o mejorar los brotes en quienes padecen esta enfermedad:
- Cuida tu alimentación: Mantén un peso adecuado, potencia los productos vegetales y consume abundantemente fuentes de ácidos grasos omega 3.
- Mantén una higiene diaria y muy cuidada: Dúchate todos los días o incluso date un baño caliente y con sustancias emolientes.
- Presta atención a tus manos y pies: Recorta bien las uñas y evita las manicuras que puedan dañar su superficie.
- Utiliza cosméticos adecuados: El pH de los productos debería estar entre 4 y 4.5, es decir, ligeramente ácido, como nuestra piel.
- Pelos fuera: Cuando te afeites, opta por un método suave y usa siempre, antes y después, una crema emoliente, calmante y reductora de la descamación.
- No huyas del sol: Es conveniente exponerse al sol, pero tomando siempre las precauciones adecuadas para no sufrir quemaduras solares ni demasiada sequedad en la piel.
- Dale una oportunidad a los balnearios y la playa: La estancia en un balneario, el reposo, la tranquilidad, la aplicación de sales, barros, emolientes, aguas tratantes, etc… puede ser muy beneficiosa para tu enfermedad.
- Lactancia sí, pero con precauciones: Si acabas de ser madre y deseas dar el pecho a tu bebé, informa antes a tu médico, pues es posible que algunos medicamentos puedan llegar a la leche tras haber penetrado por la piel en otra parte del cuerpo.
- Intenta quitarle hierro al asunto: Si tu hijo tiene psoriasis, no te obsesiones con la enfermedad y ayuda también a tu hijo a entenderla con naturalidad.
- La psoriasis es una enfermedad multifactorial crónica, no contagiosa, dolorosa, desfigurante e incapacitante para la que no existe cura y que tiene una gran repercusión en la calidad de vida de los pacientes.

| Aspecto | Recomendación |
|---|---|
| Alimentación | Dieta equilibrada rica en Omega 3 |
| Higiene | Diaria y suave, con productos emolientes |
| Cosméticos | pH ácido, evitar irritantes |
| Sol | Exposición controlada con protección |
tags: #psoriasis #genital #homme #contagieux