La psoriasis y las infecciones por hongos son dos afecciones cutáneas que a menudo pueden confundirse debido a la similitud de sus síntomas. Sin embargo, son enfermedades distintas con causas y tratamientos diferentes. Una de las consultas más habituales de pacientes es la psoriasis, por ello, es necesario tener unos conocimientos básicos que nos permitan discernir o diferenciar distintas patologías que, ciertamente, pueden ir de la mano y superponerse en el tiempo y en el espacio.
¿Qué es la Psoriasis?
La psoriasis es una enfermedad autoinmune y autoinflamatoria crónica y sistémica. Esto significa que no solo afecta la piel, sino que involucra una respuesta inmunitaria desregulada que impacta todo el organismo. Es una enfermedad crónica de la piel de carácter inflamatorio y una de sus principales manifestaciones es la hiperqueratosis (engrosamiento) de la epidermis.
La lesión característica es una placa de color rojo oscuro, con escamas no adherentes, de un peculiar tono blanco-nacaradas y con borde bien delimitado. Se manifiesta habitualmente de forma bilateral, siendo las localizaciones más frecuentes las superficies de extensión articular (codos y rodillas), la zona sacra y el cuero cabelludo.
La psoriasis es la más común de las enfermedades cutáneas crónicas humanas, con una incidencia del 2% en la población mundial. Puede comenzar a cualquier edad, pero es rara en menores de 5 años. Presenta dos picos de máxima incidencia: la segunda década (de origen generalmente familiar) y los 55-60 años. Evoluciona con remisiones y recaídas espontáneas.
Puede persistir toda la vida o durar solo unos meses. La forma clínica más frecuente (hasta el 80% de los casos) es la psoriasis vulgar o en placas. No existe un tratamiento curativo para la psoriasis, pero en la mayoría de los casos puede controlarse satisfactoriamente, aplicando diferentes tratamientos en función de la gravedad del caso.
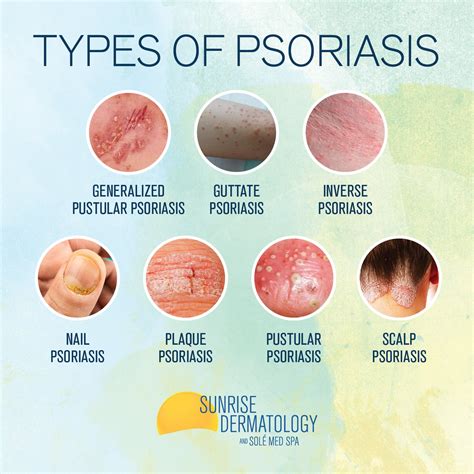
Tipos de Psoriasis
Las lesiones pueden distribuirse en diferentes zonas del cuerpo y, en dependencia de su localización, reciben un nombre u otro. Los tipos de psoriasis son:
- Vulgar: Placas grandes diseminadas en tronco y extremidades. Es la psoriasis más frecuente.
- Palmo-plantar: Lesiones que sólo se localizan a nivel de las palmas de la mano y las plantas de los pies. Son molestas para el paciente porque dificultan la actividad diaria de quien las tiene. Suelen ser ampollares, pustulosas y húmedas y pueden agrietar la piel.
- Invertida: Aparecen sólo a nivel de los pliegues de las ingles, axilas o en la zona submamaria. Por si color rojizo en ocasiones se confunden con un intertrigo por hongo.
- En gota o guttata: Puntitos diseminados en todo el cuerpo. Se sabe que existe un alto porcentaje de pacientes diagnosticados que presentan estas lesiones a consecuencia de bacterias que colonizan la nasofaringe. En la mayoría de los casos con un tratamiento antibiótico se resuelve.
- Cuero cabelludo: Esta psoriasis se puede confundir con una dermatitis seborreica y su tratamiento es muy similar.
- Uñas: Las lesiones aparecen en las uñas y muchas veces se confunden con hongos.
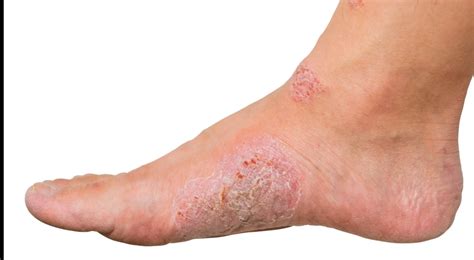
Psoriasis en los Pies
La psoriasis es una enfermedad que afecta a la piel y causa un sarpullido con manchas rojas y escamosas. Aunque es más común que aparezca en las manos o el cuero cabelludo, también puede presentarse en los pies.
Los síntomas que indican psoriasis en los pies pueden variar dependiendo de la persona, pero los más frecuentes son:
- Enrojecimiento de la piel y aparición de manchas rojas o escamas.
- Dolor y molestias.
- Pies hinchados y ardor en la zona.
- Talones secos y agrietados que incluso pueden llegar a sangrar.
- Descamación de los pies.
- Rugosidad al tacto.
Las manchas de psoriasis son variables, desde unos pocos puntos de escamas hasta manchas que abarcan zonas muy grandes.
Causas de la Psoriasis
No se conoce exactamente qué causa la psoriasis, pero se sabe que existe una predisposición a padecerla y está muy relacionada con situaciones de estrés. Hay personas que tienen lesiones en un momento puntual y después desaparecen, pero eso no implica que en un futuro no puedan tener otro brote. También hay quien las tiene constantemente y se agravan o minimizan en función del estrés que tengan.
Las principales causas son:
- Estrés
- Causas genéticas
- Causas ambientales
Si se presenta dicha tendencia, es importante prestar atención a estos factores:
- Traumatismos: Una herida o rasguño puede desencadenar el problema.
- Infecciones: Las infecciones pueden provocar esta patología, especialmente las infecciones orofaríngeas. Por ejemplo, las faringitis agudas pueden desencadenar psoriasis.
- Factores endocrinos: Las terapias con hormonas o con corticoides pueden ser un factor desencadenante de la enfermedad.
- Factores psicológicos: El estrés puede hacer detonar la psoriasis y, sobre todo, provocar brotes en pacientes que ya la padezcan.
- Medicación: Dependiendo del estadio en el que se encuentre el paciente, el uso de algunos medicamentos favorece el fenómeno del efecto rebote, es decir, se cura la lesión pero reaparece con más gravedad en un futuro.
Tratamientos para la Psoriasis
Existen dos tipos de tratamientos para la psoriasis: locales y sistémicos. No obstante, si conocemos la existencia de un factor desencadenante que esté produciendo estrés en el paciente que le haya provocado la aparición o empeoramiento de las lesiones es importante que el paciente acuda al especialista en psiquiatría o al psicólogo para bajar esos niveles de estrés.
Tratamientos Locales
- Mantener hidratada la piel las 24 horas del día. Se recomienda utilizar muchas cremas humectantes, de tipo vaselina, e incluso aceite de oliva. De esta forma se consigue mantener la piel lo más grasa posible, para contrarrestar las lesiones secas que producen mucho picor.
- Corticoides tópicos, cortisonas en forma de ungüento
- Derivados de la vitamina D, como el Calcipotriol
- Tratamientos con Rayos UVA
- Derivados de la brea de ulla aplicados de forma local
- Tratamientos inmunomoduladores
- Retinoides, que son análogos de la vitamina A y tienen un efecto antiinflamatorio
- Tratamientos locales con queratolíticos. Son medicamentos que hacen que disminuyan las costras, desprendiendo el exceso de grosor de la piel.
Tratamientos Sistémicos
- Los inmunomoduladores suprimen la capacidad de las células inmunes para reproducirse.
- Ciclosporina, suprime elementos del sistema inmunológico, haciendo más lentos los procesos de psoriasis
- Metotrexate, ralentiza el proceso de crecimiento de las células de la piel
- Ácido retinoico
- Agentes biológicos, como tratamiento alternativo
Remedios Naturales
También hay otras soluciones caseras que ayudan en el tratamiento de la psoriasis como:
- Heliotalasoterapia: La mezcla de mar, sol y agua
- Aceite de árnica aplicado en las zonas en las que haya placas o descamaciones
- Aloe vera para aliviar el picor
- Aguacate frotado en las zonas afectadas
Diferencias entre Psoriasis y Hongos
La clínica que presentan los pacientes aquejados de psoriasis ungueal puede ser similar a otras enfermedades o factores que afectan a las uñas: la humedad, la manipulación de productos químicos, el roce, los hongos... La psoriasis ungueal puede afectar a una sola uña o a las de todos los dedos de las manos o de los pies. En ocasiones las lesiones son tan graves que puede perderse la uña por completo.
Las placas de la psoriasis producen picor, dolor, grietas y escozor y problemas estéticos que afectan psicológicamente al paciente. Aunque ya hemos dicho que no son contagiosas, la persona que tiene las lesiones se siente mal y tiene tendencia a rechazo social. El 36% de los pacientes con esta patología reconoce tener falta de autoestima y el 24% siente tristeza a causa de la enfermedad.
Es muy importante no confundir la psoriasis ungueal con los hongos en las uñas, para evitar falsos diagnósticos. Es esencial visitar al podólogo para diferenciar los hongos de las uñas de la psoriasis ungueal, con el objetivo de llevar a cabo el tratamiento adecuado y corregir el problema a tiempo.
Psoriasis: causas, síntomas y tratamiento
Psoriasis del Cuero Cabelludo vs. Dermatitis Seborreica
La psoriasis del cuero cabelludo y la dermatitis seborreica son afecciones frecuentes que afectan al cuero cabelludo. Con mayor frecuencia, las escamas de la psoriasis son más gruesas y de aspecto algo más seco que las escamas de la dermatitis seborreica.
La psoriasis suele extenderse más allá de la línea de nacimiento del cabello. Además, la psoriasis suele afectar más de una zona del cuerpo. La psoriasis del cuero cabelludo y la dermatitis seborreica del cuero cabelludo comparten algunos tratamientos similares, como los champús medicinales y los corticosteroides tópicos, o las soluciones antifúngicas.
La psoriasis del cuero cabelludo suele ser persistente y más difícil de tratar que la dermatitis seborreica del cuero cabelludo.
La Importancia del Diagnóstico Profesional
Muchas personas recurren en primer lugar a champús anticaspa, cremas de venta libre o remedios caseros, especialmente cuando la afección se localiza en el cuero cabelludo o el rostro. Sin embargo, el uso inadecuado de corticoides, antifúngicos o cosméticos agresivos puede empeorar el cuadro, generar efectos rebote o enmascarar temporalmente los síntomas sin resolver el problema de base.
Identificar con precisión si se trata de psoriasis, dermatitis seborreica, o incluso una combinación de ambas, permite diseñar un plan de acción realista, seguro y efectivo. En ese sentido, el seguimiento dermatológico constante es tan importante como el tratamiento inicial. La piel puede responder de forma distinta con el tiempo, y lo que funcionó en un momento puede requerir adaptación.
Tabla Comparativa: Psoriasis vs. Eczema
La psoriasis y el eczema son dos enfermedades de la piel distintas. Ambas se consideran un tipo de dermatitis (inflamación de la piel) y sus síntomas pueden resultar similares a simple vista. Sin embargo, las particularidades de las lesiones permiten identificar de qué condición se trata:
| Característica | Psoriasis | Eczema |
|---|---|---|
| Apariencia | Placas rojas con escamas plateadas o blancas | Áreas enrojecidas, a veces con vesículas |
| Localización | Codos, rodillas (parte exterior), cuero cabelludo, uñas | Zonas sensibles como párpados, cuello, pliegues cutáneos |
| Picor | Ardor, escozor o picor leve | Picor intenso |
| Causas | Autoinmune, genética, estrés | Irritantes, alérgenos |
Si estás lidiando con síntomas persistentes, si probaste múltiples productos sin éxito o si tu diagnóstico anterior no fue claro o efectivo, es momento de dar el siguiente paso: consultar con un dermatólogo.
tags: #psoriasis #o #hongos #diferencia