Los corticoides, también conocidos como glucocorticoides o corticosteroides, son un tipo de hormonas producidas por las glándulas suprarrenales, siendo el cortisol el más importante de ellos. Estas hormonas son esenciales para la vida y regulan funciones cardiovasculares, metabólicas, inmunológicas y homeostáticas.
Además, los glucocorticoides poseen potentes propiedades antiinflamatorias e inmunosupresoras, especialmente cuando se utilizan a dosis farmacológicas. Es por este motivo que se han utilizado ampliamente para tratar diferentes enfermedades inflamatorias, entre ellas las que afectan la piel.
Los corticoides, en general, y en particular los tópicos, son un tratamiento eficaz y seguro si se utilizan en aquellos casos en los que están indicados y siguiendo las instrucciones médicas. Como cualquier medicamento, pueden tener efectos secundarios inherentes a la sustancia en sí, pero que se pueden minimizar si se utilizan de forma adecuada.
Los efectos adversos más importantes, responsables de la fobia social a estas sustancias, son muy poco frecuentes cuando se utilizan de forma tópica y únicamente se producen cuando se realizan tratamientos prolongados con corticoides de alta potencia. El efecto secundario más grave es la supresión del eje hipotálamo-hipófisis-adrenal (es decir, que el cuerpo deja de producir cortisol porque se está administrando como medicamento).
Otros efectos secundarios de los corticoides administrados por vía sistémica son el incremento del riesgo de osteoporosis, inhibición del crecimiento, debilidad muscular, aumento de peso, aumento del riesgo de infección, diabetes mellitus, cataratas y lentitud en el proceso de cicatrización de las heridas.

Corticoides Tópicos
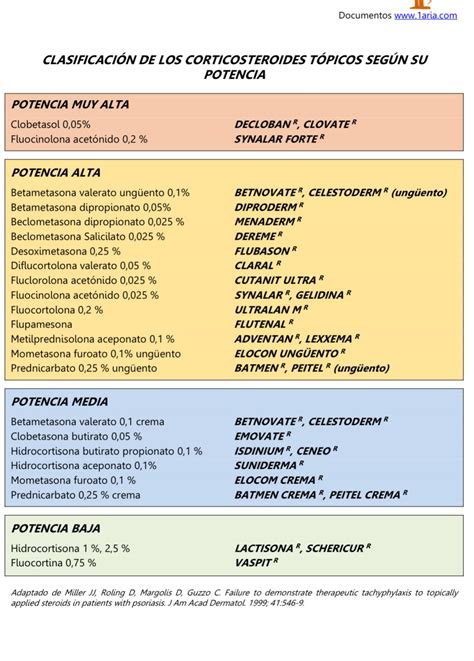
Los corticoides tópicos únicamente se pueden utilizar cuando un médico lo indique y siempre siguiendo las instrucciones en relación a frecuencia, forma de aplicación y duración del tratamiento. Cada preparado contiene un tipo de corticoide (de potencias totalmente diferentes) y puede presentarse en diferentes formas galénicas (solución, emulsión, crema, pomada, ungüento).
Es muy importante conocer qué corticoide y qué forma galénica se utiliza en cada caso, ya que no todos son igual de potentes ni tienen un idéntico potencial para desarrollar efectos secundarios. Si los corticoides tópicos se aplican de forma adecuada, su absorción sistémica suele ser muy baja y, en muchos casos, insignificante. Aplicados correctamente, son preparados muy seguros.
Es necesario tener en cuenta que los niños, y especialmente los lactantes, tienen la piel más fina y una superficie cutánea proporcionalmente más amplia, por lo que el riesgo de absorción sistémica de los corticoides tópicos puede ser superior que en el adulto. Como la mayoría de fármacos, antes de ser utilizados durante el embarazo, se tiene que valorar el riesgo-beneficio de administrarlos.
Aunque los corticoides se utilizan a menudo para tratar procesos de tipo alérgico, hay personas que pueden tener alergia a determinados grupos de corticoides.
¿Cuándo Utilizar Corticoides Tópicos?
Los corticoides locales son lo que se denomina “el patrón oro” del tratamiento de la psoriasis. Resultan eficaces y, si se utilizan siguiendo los consejos del dermatólogo, tienen muy pocos efectos secundarios. No deben emplearse como automedicación. Existe una clasificación por potencia, de modo que los más potentes son los más eficaces, pero también pueden producir más efectos secundarios.
En psoriasis en pliegues y cara, es fundamental la supervisión médica. La mejoría en épocas estivales se debe a diversos factores, como el estado de relajación que ello supone, y muy especialmente a la exposición a la luz solar.

Rayos Ultravioleta
Tratamientos para la psoriasis
Será el dermatólogo el que decida el tipo de luz ultravioleta (hay varios tipos, ultravioleta A, ultravioleta B), la dosis y las pautas a seguir con el fin de disminuir el riesgo de efectos secundarios. No olvidemos que no es una práctica que esté exenta de riesgos. La tendencia a desarrollar cáncer cutáneo es su principal complicación, por eso hay que controlar de forma muy rigurosa el tipo y la cantidad de radiación que se administra.
Existen además algunas enfermedades, como el lupus, o la toma de algunos medicamentos, que contraindican esta terapia. En psoriasis extensa, el tratamiento local tiene poca utilidad y es más aconsejable realizar tratamiento sistémico. Este es muy útil, pero no carece de efectos secundarios, que aunque asumibles y reversibles, deben siempre estar vigilados.
Pueden producir problemas aumentando el colesterol, produciendo hipertensión o inflamando el hígado, por ello su dermatólogo le realizará controles periódicos que determinen de forma precoz estas complicaciones y que por lo tanto puedan revertirse.
¿Son los Corticoides Tan Malos Como Pensamos?
A pesar de que esta medicación tiene importantes efectos secundarios, se sabe que si se hace un uso adecuado existen más beneficios que riesgos. Los corticoides o glucocorticoides se usan sobre todo en enfermedades inflamatorias, reumáticas o autoinmunes. Estas hormonas, que libera el organismo a través de las glándulas suprarrenales, regulan muchos procesos metabólicos del organismo, como las funciones cardiovasculares, digestivas o inmunológicas.
Pero hay veces que el cuerpo no produce los corticoides necesarios para realizar las funciones que les están asignadas y necesita una ayuda. Pueden utilizarse de manera tópica o sistémica. En uso tópico no es habitual que pasen al torrente sanguíneo, por lo que los efectos secundarios son reducidos, a diferencia de las cortisonas fluoradas en las que sí llegan. Es muy frecuente utilizar cortisona en la piel, porque es un buen antinflamatorio para la dermatitis o las picaduras de insecto, por ejemplo.
Existen diferentes tipos de corticoides tópicos, clasificados en baja, mediana, alta y muy alta potencia. Influye la zona a tratar, así que cuando se trata de la cara, región periorbital, axilas o ingles se eligen de baja y mediana potencia. En zonas como las palmas de las manos y los pies se aceptan los de alta potencia, porque en estas partes del cuerpo existen otras capas de piel y es más difícil conseguir una desinflamación.
El médico es el encargado de valorar qué tipo de corticoide aplicar. En el caso, por ejemplo, de una picadura de insecto se pueden usar los de media y alta potencia sin correr ningún riesgo, porque se sabe que su uso no se va a prolongar más de 15 días y siempre es mejor una cortisona a que la picadura se sobreinfecte a causa del rascado, deje cicatriz y obligue a tomar antibiótico.
En procesos crónicos en la piel como la dermatitis, psoriasis o el liquen plano su uso se extiende durante años. En estos casos se utilizan los de baja potencia para evitar efectos secundarios como telangiectasias, atrofias epidérmicas, hiperpigmentaciones o despigmentaciones o la hipertricosis.
El uso de corticoides tópicos evita, en muchas ocasiones, la toma oral. No todos son iguales y se pueden presentar en diferentes maneras: champú, crema, gel, loción… Los vehículos que se utilizan no tienen el mismo grado de absorción, por lo que no presentan los mismos efectos. Si se aplican correctamente los corticoides tópicos son preparados muy seguros, pero es recomendable seguir siempre las indicaciones del médico.
Corticoides Sistémicos
Es un tratamiento imprescindible en la mayoría de las manifestaciones clínicas de las enfermedades autoinmunes. Las cortisonas sistémicas también se usan muchas veces en piel, cuando se ha producido una respuesta exagerada - cuando aparece prúrigo o determinados eccemas que no han sido tratados con cortisona tópicas y han ido a más-.
La toma de corticoides produce la supresión de la función de las glándulas suprarrenales. Son unas glándulas que están por encima de los riñones y ocasionan las cortisonas normales en nuestro organismo. Esa supresión puede provocar en el paciente los siguientes síntomas:
- Aumento de peso, sobre todo en la parte central del cuerpo
- Riesgo cardiovascular: favorece la hipercolesterolemia y la hipertensión
- Diabetes: aumentan la producción hepática de glucosa y favorecen que se eleve la glucemia
- Retraso en el crecimiento
- Mayor riesgo de padecer cataratas y glaucoma
- Osteoporosis o pérdida de masa ósea de forma moderada
- Cuadros de euforia, ansiedad, insomnio o hiperactividad
- Trastornos locales a nivel gastrointestinal
- Retraso la cicatrización de las heridas
Los corticoides tienen muchos efectos secundarios y por eso hay que hacer un uso adecuado en función de las características de la lesión, la localización o la edad del paciente.
Efectos Secundarios de los Corticoides
El principal efecto de los corticoides proviene de su actividad antiinflamatoria, que logran por mecanismos diversos, ya sea promoviendo la transcripción o la no transcripción de determinados genes (vía genómica), o por otros mecanismos (vía no genómica). En general, se atribuyen los efectos antiinflamatorios a la inhibición de la transcripción, y los efectos secundarios a la activación de la transcripción.
La vía genómica se caracteriza por ser efectiva con dosis bajas y por su lentitud, dado que necesita la unión del corticoide a su receptor en la célula y la posterior puesta en marcha de todo el mecanismo de la transcripción genética; no se aprecian cambios significativos hasta aproximadamente 30 minutos después de la administración del corticoide.
Los mecanismos de acción a nivel celular se traducen en una serie de efectos sobre la respuesta del sistema inmunitario, inhibiendo la acción de mediadores proinflamatorios y estimulando la acción de mediadores antiinflamatorios. En general, se trata de efectos no deseados de su propia acción y de la inhibición del eje hipotálamo-hipófisis-suprarrenales, pudiendo afectar a diversos órganos y sistemas.
- Metabolismo: Aumentan la glucemia (concentración de azúcar en la sangre), por lo que pueden provocar un mal control en la diabetes; inducen la destrucción de proteínas, dando lugar a una disminución de la masa muscular, e incrementan la lipólisis (destrucción de las grasas), aumentando la concentración plasmática de colesterol. La administración prolongada de corticoides induce una distribución característica de la grasa corporal, y lo que se denomina como hábito cushingoide (cara de luna llena y aumento de la grasa en la nuca y zona supraclavicular).
- Sistema osteoarticular: Incrementan la pérdida de calcio y de fósforo del hueso; reducen la absorción de calcio en el intestino y aumentan su eliminación renal, favoreciendo la aparición de osteoporosis y aumentando el riesgo de fracturas. Este efecto se aprecia más en tratamientos prolongados y es más intenso en el primer año. Otro efecto menos frecuente, pero que produce incapacidad, es la necrosis avascular del hueso.
- Piel: Producen atrofia y debilitamiento de la piel, que puede provocar la aparición de estrías y el retraso en la cicatrización de las heridas.
No obstante, hay que tener en cuenta que la mayor parte de esos efectos secundarios aparece cuando los corticoides se administran por vía sistémica, a dosis altas o en tratamientos prolongados.
Para prevenir sus efectos secundarios, se debe elegir el corticoide atendiendo a la potencia del fármaco concreto, la dosis y la duración del tratamiento, así como a la vía de administración más adecuada. Salvo en cuadros graves o en situaciones de emergencia en los que se prefiere la vía sistémica (general) ya que se pueden necesitar dosis altas, se recomienda la vía tópica (local) antes que la sistémica, y comenzar con corticoides de menor potencia o en dosis menores.
En cuanto a la duración, será la menor posible, si bien debe mantenerse el tiempo suficiente para alcanzar el control de la enfermedad. Cuando se han administrado en dosis altas y durante un tiempo prolongado, se debe realizar una reducción progresiva de las dosis; la mayor o menor rapidez en la reducción dependerá de las dosis utilizadas y de la duración del tratamiento.
Cuando la administración sistémica se deba mantener durante varios días, se deberá realizar siguiendo el ritmo circadiano de su secreción natural; es decir, se administrará en dosis única matutina o, cuando esta se reparta en varias tomas, la más alta será la de la mañana. Además, si se necesita su administración como tratamiento de mantenimiento durante prolongados períodos de tiempo, se deberá intentar que su administración se pueda realizar en días alternos, en vez de hacerlo diariamente.
Otras Aplicaciones de los Corticoides
Además de su uso en dermatología, los corticoides tienen numerosas aplicaciones en otras áreas de la medicina:
- En casos de insuficiencia suprarrenal se usan como tratamiento sustitutivo.
- En el asma bronquial, la aplicación de corticoides inhalados ha permitido reducir los efectos secundarios de estos medicamentos y extender su utilización.
- En las manifestaciones nasales de los procesos alérgicos, los corticoides están indicados tanto en la rinitis alérgica como en la sinusitis y en la poliposis nasal.
- En la queratoconjuntivitis vernal pueden administrarse por vía tópica en dosis altas y en ciclos cortos, e incluso utilizarse la vía oral en casos de afectación intensa de ambos ojos.
En situaciones especiales como el embarazo y la lactancia, se debe ser más precavido, si cabe, en la valoración de los riesgos y los beneficios. Los riesgos para la madre no son distintos de los existentes fuera de estas situaciones, si bien conviene prestar más atención por las posibles repercusiones sobre el feto o el recién nacido, fundamentalmente en lo que se refiere a la posibilidad de infecciones o un potencial retraso en el crecimiento.

tags: #psoriasis #tratamiento #corticoides