La artritis psoriásica (Aps) es una artropatía inflamatoria crónica que está asociada con la presencia de psoriasis cutánea y factor reumatoide (FR) usualmente negativo. La artritis psoriásica es una enfermedad crónica, no contagiosa, que se manifiesta típicamente con inflamación de la piel (psoriasis) y de las articulaciones (artritis). También se puede asociar a inflamación en otras partes del cuerpo como el corazón, los pulmones y los riñones.
La artritis psoriásica causa dolor, que puede llegar a ser crónico e impedir la utilización de las articulaciones afectadas. En consecuencia, la enfermedad puede tener un impacto importante en la calidad de vida del paciente, pudiendo llegar a ser motivo de pérdida de productividad y funcionalidad e, incluso, de incapacidad laboral.
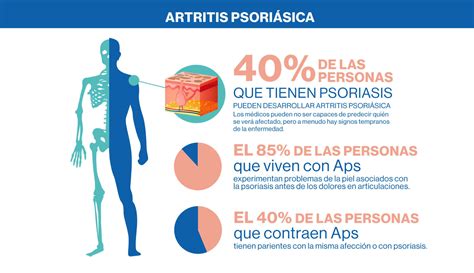
Epidemiología
La artritis psoriásica afecta a mujeres y hombres por igual, y comienza, generalmente, entre los 30 y 50 años. Con todo, puede afectar a personas de cualquier edad, incluso a los niños. En España, su prevalencia es del 0,58%, según el estudio EPISER de la Sociedad Española de Reumatología.
Si tengo psoriasis, ¿tendré artritis psoriásica?
Se estima que hasta un 40% de las personas con psoriasis desarrollará artritis psoriásica. La artritis psoriásica puede empezar de forma lenta, con dolor o hinchazón progresivo de las articulaciones. Otras veces, se puede percibir que las molestias son la consecuencia de un golpe inadvertido, pero la sintomatología no desaparece con el paso de los días. La afectación de la piel suele preceder a la articular en el 75-80% de los casos.
Por ello, es importante que, desde las consultas de Dermatología, se preste atención a la posible aparición de síntomas de artritis, ya que la mayoría de las personas acudirán al dermatólogo antes de desarrollar lesiones articulares que les conduzcan a Reumatología. Sin embargo, se han documentado casos en los que la artritis aparece antes del diagnóstico de la psoriasis (15%).
Artritis psoriásica y otras enfermedades
Existen determinadas comorbilidades asociadas a la artritis psoriásica:
- Enfermedades cardiovasculares: Los pacientes que padecen artritis psoriásica, sobre todo en casos graves, suelen presentar una mayor predisposición a presentar complicaciones que afectan al corazón, como pueden ser los infartos cardiacos o cerebrales.
- Factores de riesgo cardiovascular: Es muy importante controlar los factores que pueden dañar los vasos sanguíneos, como la obesidad, la diabetes, los triglicéridos o la hipertensión arterial. Además, al ser la artritis psoriásica una enfermedad generalizada, puede producir inflamación en otros tejidos del cuerpo como el corazón.
- Osteoporosis y riesgo de fractura ósea: Diversos estudios han encontrado una relación entre la psoriasis y artritis psoriásica con la osteoporosis, de forma que las personas con enfermedad psoriásica tienen un mayor riesgo de sufrir fracturas óseas. Esto podría explicarse porque las personas con artritis psoriásica suelen tener factores de riesgo que se relacionan con la pérdida de densidad ósea, como el déficit de vitamina D o la inflamación crónica.
- Hiperuricemia y gota: Alrededor de un 22-31,9% de las personas con artritis psoriásica tienen altos niveles de ácido úrico (hiperuricemia), mientras que entre un 4,3% y un 6,2% tienen también gota, un tipo de artritis relacionado con el aumento de ácido úrico en sangre.
- Esteatosis hepática: Esta afección se produce cuando hay un aumento de grasa en el hígado, por eso se dice que los pacientes que la padecen presentan un hígado graso.
La artritis psoriásica es una enfermedad inflamatoria que afecta a las articulaciones y/o entesis (zona de unión de ligamentos y tendones al hueso), además de otras estructuras del sistema musculoesquelético (columna vertebral y/o articulaciones sacroilíacas), que cursa con dolor, hinchazón, calor, dificultad del movimiento, y que desarrollan en torno al 10-30% de los pacientes con psoriasis en la piel.
Diferentes estudios muestran que “la obesidad y el síndrome metabólico son más prevalentes en las personas con artritis psoriásica que en población general e incluso que entre los pacientes exclusivamente con psoriasis. Esto provoca un peor pronóstico al asociarse a mayor actividad, severidad de la artritis psoriásica, depresión, peor calidad de vida e incremento del riesgo cardiovascular. En este sentido, también se ha demostrado que el alcohol y el tabaco influyen negativamente en esta enfermedad inmunomediada.
“Los pacientes fumadores con espondiloartritis responden peor a los tratamientos y presentan más lesiones en sus radiografías de columna que los que no fuman. De manera que dejar de fumar mejorará su enfermedad y, por tanto, su calidad de vida”, precisa la Dra.
La artritis psoriásica se trata de una enfermedad crónica incluida dentro de las espondiloartritis que evoluciona de manera irregular a lo largo de la vida alternando épocas de inactividad y otras de inflamación y dolor. Se inicia lentamente y su forma de manifestarse es diferente para cada individuo.
En ocasiones, la artritis psoriásica puede afectar a otras partes del cuerpo diferentes de las articulaciones. “De hecho, se estima que un subgrupo de pacientes presenta afectación ocular bilateral que puede pasar desapercibida al inicio, pero que se debe prestar atención en ella, ya que podría derivar en una uveítis. Respecto a las comorbilidades, aproximadamente más de la mitad de los pacientes con artritis psoriásica pueden presentar alguna enfermedad asociada y hasta un 20% puede tener hasta tres o más afecciones asociadas. Otras enfermedades que pueden relacionarse de forma más frecuente son dislipemia y diabetes.
La psoriasis es una enfermedad crónica de origen autoinmune que afecta a más de un millón de personas en España. Se trata de una patología inflamatoria, no contagiosa, que tiene un gran impacto visible a nivel físico. Se puede manifestar en cualquier parte del cuerpo en forma de placas rojizas con descamación blanca que pueden provocar picor, quemazón e incluso dolor crónico. Además, las personas con psoriasis tienen mayor riesgo de desarrollar otras complicaciones, como la artritis psoriásica, diabetes y enfermedades cardiovasculares.
De hecho, aproximadamente un 10% de ellos padecen artritis psoriásica, una patología que afecta a las articulaciones y que puede tener consecuencias más graves que la psoriasis. Es más frecuente que la psoriasis aparezca primero y luego se diagnostique artritis psoriásica, aunque en algunos casos, aparece antes la artritis y las lesiones cutáneas se desarrollan con el paso del tiempo.
Al igual que la psoriasis, la artritis psoriásica es una enfermedad inflamatoria crónica no contagiosa de intensidad variable. El dolor articular, la rigidez y la hinchazón son los principales signos y síntomas. Puede tener períodos en los que los síntomas mejoran o entran en remisión, alternados con momentos en los que los síntomas empeoran, llamados brotes.
La artritis psoriásica afecta a cada persona de forma diferente y puede presentarse a través de seis manifestaciones diferentes llamadas dominios. Aunque no existe curación ni para la psoriasis ni para la artritis psoriásica, existen tratamientos muy efectivos que son capaces de controlar los síntomas de la enfermedad y ayudan a mantener una buena calidad de vida.
Estar bien informado y conocer lo que les está pasando es una de las principales reivindicaciones de estas personas para hacerse entender y explicar de forma correcta los síntomas a los médicos, y revelar así los impactos invisibles de la enfermedad que ayuden a decidir de forma conjunta el mejor tratamiento para controlar su enfermedad.
Artritis psoriásica: síntomas, tratamiento y consejos
Introducción
En el siglo xix, concretamente en 1822, Alibert comunica la asociación de artritis y psoriasis. No obstante, no fue hasta 1956 que Wright1 definió la artritis psoriásica (AP) como una entidad clínica diferente de otras enfermedades reumatológicas, como la artritis reumatoide (AR) o la espondilitis anquilosante (EA). Es una enfermedad que todavía hoy plantea dudas diagnósticas por su variada expresión clínica. Es seguramente la enfermedad más heterogénea de nuestra práctica clínica habitual, y por ello a lo largo de la historia de la reumatología ha habido interés en diversas ocasiones en definirla y en intentar consensuar criterios de clasificación precisos.
Es evidente que la AP es una enfermedad claramente distinta de la AR, tanto clínicamente, como radiológica y patogénicamente. La AP se define como la artritis que se asocia a psoriasis, y la mayoría de los pacientes son seronegativos para el factor reumatoide (FR). Este concepto data de 1960, cuando la American Rheumatism Association (ARA) consideró la AP como una entidad independiente y diferente de la AR. La afección de las articulaciones interfalángicas distales (IFD), la distribución asimétrica de la artritis, la presencia de dactilitis y de entesitis, así como la afección axial y la asociación con el antígeno de histocompatibilidad B27 que se describe en la AP, hace que se incluya a ésta dentro del grupo de las espondiloartropatías.
En definitiva, y simplificando, el diagnóstico de AP se realiza cuando un paciente con psoriasis presenta artritis. El diagnóstico es más fácil si el FR es negativo. La AP es una enfermedad heterogénea y su clasificación en subgrupos es discutida. Se trata del reumatismo inflamatorio más difícil de clasificar debido al enorme abanico de presentaciones clínicas que puede adoptar. Para la práctica clínica y para la realización de estudios biomédicos es preciso intentar consensuar una clasificación de la enfermedad lo más parecida a la realidad asistencial y lo más sencilla posible, descartando técnicas complejas y costosas, y por qué no, incluyendo otras más sencillas, como la ecografía, que permitan detectar pacientes con artritis subclínica.
Recientemente, a partir de una iniciativa mundial se han propuesto criterios para clasificar la AP que suponen un gran paso adelante, pues permiten diagnosticar la AP en pacientes en los que hasta ahora no era posible hacerlo. Se trata de los criterios CASPAR, que luego se comentan, resultado de un arduo trabajo.
Artritis psoriásica
Etiología
El origen de la AP no se conoce, aunque se cree que en la etiología inflamatoria de la enfermedad coinciden factores genéticos, inmunológicos y ambientales. Hay una clara agrupación familiar tanto en la psoriasis cutánea como en la AP, y hay estudios que concluyen que determinados antígenos del HLA están presentes frecuentemente en los pacientes con AP. Por ejemplo, y entre otros, el HLA-DR7a se encuentra con mucha frecuencia en pacientes con psoriasis y AP10.
Podría existir una heterogeneidad genética que explicaría la gran cantidad de expresiones clínicas de la AP. El antígeno de histocompatibilidad B27 está asociado a la forma axial de la enfermedad.
Existen cambios histológicos bien conocidos que confirman la naturaleza inflamatoria de la AP. Se describe una hiperplasia de la sinovial, igual que en la AR, pero con menos macrófagos y más vascularización; además, la actividad de los fibroblastos, tanto de la piel como de la sinovial, está aumentada.
Tanto las infecciones como los traumatismos parecen estar presentes en la patogénesis de la AP. La relación temporal entre algunas infecciones y el inicio de la AP hace pensar que ciertos virus o bacterias ejercen un papel patogénico en la AP. La artritis es en ocasiones inducida por un traumatismo, y ello respondería a un profundo fenómeno de Koebner. Dos ejemplos de este posible mecanismo patogénico podrían ser la fascitis plantar o la afectación de IFD11.
Epidemiología
La primera descripción de un paciente con psoriasis que además presentaba artritis data de principios del siglo xix, pero fue Wright el primero en informar de que existía una nueva forma de artritis asociada a una enfermedad cutánea llamada psoriasis12.
La frecuencia de artritis en los pacientes con psoriasis es más elevada que en la población general y oscila entre el 10 y el 40%, y por otra parte la psoriasis es más frecuente en los pacientes con artritis; la prevalencia de la psoriasis en la población general es del 1-2%, frente al 20% en los pacientes con artritis seronegativa. La incidencia de AP en varones y mujeres es prácticamente la misma. La edad de inicio de la artritis se sitúa entre los 30 y los 40 años, normalmente de 10 a 20 años después del inicio de la psoriasis.
A pesar de que durante muchos años se ha discutido sobre si la AP era una entidad propia o si por el contrario se trataba de la coincidencia de 2 enfermedades (psoriasis y artritis), hoy se acepta que la AP es una entidad bien diferenciada. Se considera una artritis inflamatoria asociada a psoriasis cutánea seronegativa para el FR, claramente diferente de la AR. Es importante estudiar las diferentes poblaciones en el mundo para obtener datos acerca de la incidencia y la prevalencia de la AP, y para ello es imprescindible que haya criterios de clasificación consensuados, pues hay que cerciorarse de que se habla de la misma enfermedad13.
Manifestaciones clínicas
Cualquier forma de psoriasis puede acompañar a la artritis. La AP es una enfermedad inflamatoria articular y extraarticular. La mayoría de pacientes presenta mono, oligo o poliartritis de grandes o pequeñas articulaciones. Normalmente es una enfermedad asimétrica, a diferencia de la AR, y se distingue por la afectación de las articulaciones IFD. Menos del 5% de los pacientes presentan una forma grave, la artritis mutilante (fig. 1).
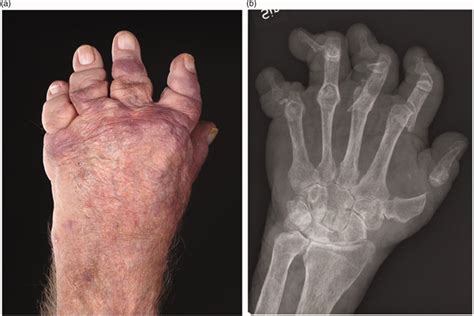
Figura 1 Artritis mutilante.
La dactilitis, la espondilitis y la entesitis son manifestaciones clínicas de la AP. La dactilitis o “dedo en salchicha” es la tenosinovitis de los flexores y es característica de las espondiloartropatías. Según las series, la espondilitis suele ir acompañada de artritis periférica en el 5 al 50% de los pacientes con AP, y se asocia al antígeno de histocompatibilidad B27. La entesitis es muy característica de todas las espondiloartropatías, y en la AP es muy frecuente la entesitis calcánea.
Desde el punto de vista extraarticular la manifestación más frecuente es, obviamente, la psoriasis vulgar. Además se describe onicopatía psoriásica hasta en el 90% de los pacientes con AP. También puede haber afectación ocular en forma de iritis, conjuntivitis o uveítis.
Pronóstico
La evolución de la AP es algo anárquica, con períodos aleatorios de empeoramiento y de remisión. Sólo una minoría de pacientes padece artritis deformante. Las series recogidas en centros monográficos o clínicas especializadas han aportado en muchas ocasiones datos sesgados de la AP. En ocasiones se cree que la AP es una enfermedad grave cuando, observada en su conjunto en nuestro medio, tiene un buen pronóstico14,15.
Las formas poliarticulares y algunas formas axiales son las de peor pronóstico. Probablemente algunos antígenos HLA pueden ser marcadores pronósticos de la enfermedad. En la AP la mortalidad es menor que en la AR16-17.
Tratamiento
El tratamiento va dirigido a frenar el proceso inflamatorio con la finalidad de evitar el daño derivado de la AP. No se debe perder de vista que hay que sincronizar el tratamiento dirigido a resolver la enfermedad cutánea y articular. Los antiinflamatorios no esteroideos y un tratamiento tópico para la piel suelen bastar en la mayoría de casos leves. Son útiles los glucocorticoides por vía oral y por vía local. Cuando la artritis es persistente se añaden tratamientos modificadores de la enfermedad, como antipalúdicos, metotrexato, sulfasalazina y ciclosporina A. Hoy se dispone además de tratamientos con antagonistas del factor de necrosis tumoral alfa que se utilizan frecuentemente en casos rebeldes al tratamiento convencional: infliximab, etanercept y adalimumab. Estos tratamientos son también útiles en el tratamiento de la psoriasis cutánea.
Repaso histórico de la clasificación de la artritis psoriásica
La clasificación de la AP en subgrupos se ha debatido en los últimos 30 años por infinidad de autores. El motivo era mejorar los criterios de Moll y Wright, criterios que han sido tan criticados como utilizados.
Todavía hoy no existen criterios diagnósticos precisos para la AP, por lo que suelen utilizarse los criterios de Moll y Wright, con las limitaciones que esto comporta. La realidad es que la lesión cutánea es, en ocasiones, posterior a la afectación articular, o que nos encontramos con formas clínicas diferentes a la artritis: dactilitis o entesitis. La experiencia de cada uno ayuda a establecer el diagnóstico cuando no podemos apoyarnos en los criterios establecidos, y recientemente ha sido muy útil la aparición de los criterios CASPAR debido a su elevada especificidad.
Los criterios de clasificación de cualquier enfermedad tienen que ser capaces de identificar el mayor número posible de enfermos o, lo que es lo mismo, han de tener una elevadísima sensibilidad. Si lo que se pretende es detectar un gran número de casos para un estudio, se requieren criterios de reclutamiento con alta especificidad, para conseguir así una población altamente homogénea. Es importante distinguir entre criterios de clasificación y criterios diagnósticos: los criterios de clasificación deben ser muy específicos para asegurar una población homogénea, mientras que los criterios diagnósticos requieren una alta sensibilidad para estar seguros de que incluimos a todos los pacientes con una determinada enfermedad.
Taylor et al18 compararon en un interesante estudio los diferentes criterios de clasificación de la AP. Concluyeron que los criterios con mayor sensibilidad para diagnosticar la AP fueron los de Vasey y Espinoza, los de McGonagle y los de Gladman. La especificidad de todos los criterios estudiados fue alta y estadísticamente similar. Los criterios de Fournie fueron los más difíciles de utilizar, mientras que los de Vasey y Espinoza y los de Moll y Wright resultaron ser los más fáciles de aplicar. Concluyeron que, exceptuando los criterios de Bennett y los del Grupo Europeo (European Spondyloarthropathy Study Group), con una baja sensibilidad, el resto (Vasey y Espinoza, Gladman y McGonagle) son criterios útiles para distinguir la AP de la AR18.
Criterios según Moll y Wright
En 1973 Moll y Wright definieron la AP como una artritis inflamatoria en pacientes con psoriasis y en ausencia de FR. Definieron 5 patrones clínicos generales que no tienen por qué ser permanentes en el tiempo en un mismo paciente. Estos patrones son:
- Artritis de las articulaciones IFD.
- Artritis destructiva o mutilante.
- Poliartritis simétrica.
- Oligoartritis asimétrica.
- Espondiloartropatía.
Seguramente ésta ha sido la clasificación más utilizada por todos los reumatólogos hasta la fecha. Estos patrones, tan diferenciados sobre el papel, no corresponden del todo a la realidad, o mejor dicho son poco aplicables en la práctica clínica, donde con frecuencia nos encontramos con varias de las manifestaciones a la vez y, por supuesto, con cambios en el tiempo. Por ejemplo, todos hemos visitado a un paciente que al inicio de la enfermedad presentaba una forma oligoarticular de la artritis y que al poco tiempo ha evolucionado a una forma poliarticular, pero que además siempre ha tenido afectadas las IFD y que cuando lo hemos querido clasificar para algún estudio nos ha sido imposible etiquetarlo con un único apellido.
Seguramente Moll y Wright, al querer simplificar al máximo la clasificación de una enfermedad tan compleja, no consideraban en su clasificación formas clínicas como la entesitis o la dactilitis.
Con el tiempo estos subgrupos han sido desplazados por 3 sencillas formas clínicas:
- Oligoarticular.
- Poliarticular.
- Espondilítica.
Esto permite simplificar la clasificación propuesta inicialmente por Moll y Wright.
Todas las modificaciones que han seguido a las de Moll y Wright han pretendido ser más específicas que los criterios originales. Helliwell19 o Veale20 son autores que han intentado proponer modificaciones a los criterios de Moll y Wright.
Torre Alonso21 consideró retirar la categoría de afectación de IFD, porque puede estar presente en cualquiera de las demás categorías, manteniendo los otros 4 criterios originales de Moll y Wright.
Ya hemos comentado que los 5 subgrupos no son estables en el tiempo, hecho que dificulta el tratamiento clínico de los pacientes y su pronóstico. Jones et al22 encontraron una frecuente progresión de las formas oligoarticulares en el inicio a formas poliarticulares, hecho corroborado por Marsal23. Marsal sugirió en un estudio que la clasificación puede apurarse todavía más considerando únicamente 2 formas de AP: la forma periférica y la forma axial (cuando hay sacroileítis, haya o no artritis periférica).
Criterios según Bennett24
Datan de 1979. Se exigen criterios clínicos obligatorios, como la presencia de psoriasis e inflamación articular, y además se añaden criterios complementarios que exigen un análisis del líquido sinovial y una muestra sinovial, por lo que la clasificación resulta complicada.
Criterios según Vasey y Espinoza25
En 1984 se define la presencia de psoriasis como criterio obligatorio, con presencia de afectación articular periférica o central. La sensibilidad de estos criterios es de 0,972, y la especificidad, de 0,960.
Criterios según Gladman6
En 1987 se mantienen los criterios de Moll y Wright, pero se añaden criterios de exclusión, como la ausencia de nódulos reumatoides, osteonecrosis de grado IV, artritis reactiva, artritis enteropáticas, gota y lupus eritematoso sistémico. Además, Gladman consideró ampliar los 5 subgrupos a 7:
- Afectación de IFD.
- Oligoartritis.
- Poliartritis.
- Espondilitis.
- Afectación distal con espondilitis.
- Oligoartritis con espondilitis.
- Poliartritis con espondilitis.
La artritis mutilante, dada su baja frecuencia, no se proponía como un grupo aparte.
Criterios según el Grupo de estudio europeo para lasespondiloartropatías (GEEE)26
En 1991 aparecen los primeros criterios de la historia que permiten una clasificación de la AP sin que haya psoriasis cutánea. En su conjunto tienen tanto una especificidad como una sensibilidad del 87%.
Se quisieron establecer criterios que pudiesen incluir pacientes con artropatía indiferenciada, y para ello se estudiaron 403 pacientes con espondiloartropatía y 674 controles con otras enfermedades reumáticas. Se incluyó a 168 pacientes con EA, 68 con AP, 41 con artritis reactiva, 17 con artritis asociada a enfermedad inflamatoria intestinal y 109 con espondiloartritis indiferenciada. Según el análisis estadístico realizado, se consensuaron criterios diagnósticos de espondiloartropatía fáciles de aplicar en la práctica clínica (tabla 1).
| Criterio | Definición |
|---|---|
| Inflamación articular | Artritis o entesitis o dolor lumbar inflamatorio |
| Más uno de los siguientes | |
| Historia familiar | Espondiloartropatía, psoriasis, uveítis aguda o enfermedad inflamatoria intestinal |
| Psoriasis | Historia personal o familiar |
| Dolor lumbar inflamatorio | |
| Uveítis | |
| Sacroileítis | Radiológica |
| HLA B27 |
tags: #psoriasis #y #artritis #psoriasica