El Virus del Papiloma Humano (VPH) es una de las infecciones de transmisión sexual (ITS) más frecuentes a nivel mundial. De hecho, la mayoría de las personas sexualmente activas lo contraerán en algún momento de su vida, muchas veces sin saberlo. El VPH es la infección de transmisión sexual más frecuente.

¿Qué es el Virus del Papiloma Humano (VPH)?
El Virus del Papiloma Humano (VPH) tiene más de 150 tipos, algunos de ellos son de alto riesgo y otros de bajo. El VPH es la abreviatura de virus del papiloma humano y se refiere a un grupo de virus que se transmiten sexualmente. Existen más de 200 tipos diferentes de VPH.
De estos, 40 de ellos se transmiten por contacto sexual (vaginal, oral o anal). Este virus puede infectar las áreas genitales, incluida la piel del pene, del escroto y el ano. Algunos tipos de virus de VPH pueden producir verrugas genitales y otros serotipos de VPH de alto riesgo pueden favorecer la aparición de cáncer de útero, de ano y de pene.
Tipos de VPH y sus Riesgos
- VPH de bajo riesgo: Pueden provocar verrugas genitales, que aunque pueden resultar incómodas o molestas, no están relacionadas con el desarrollo de cáncer. Los llamados tipos de bajo riesgo son responsables de las inofensivas pero molestas verrugas (también llamadas verrugas genitales), mientras que los tipos de alto riesgo aumentan el riesgo de cáncer de cuello uterino y otros tipos de cáncer, especialmente en la zona genital y en la boca y la garganta.
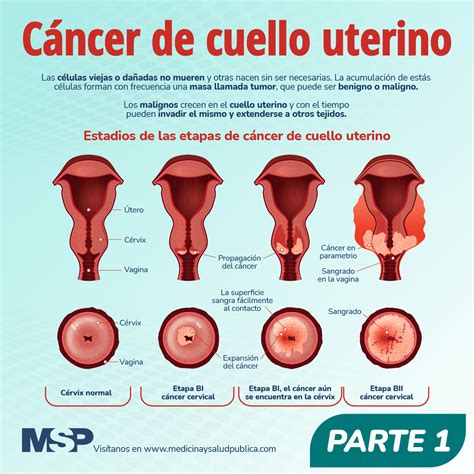
- VPH de alto riesgo: Son los que pueden provocar cambios celulares en el cuello del útero y otras zonas del cuerpo. Los serotipos 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 y 66 se consideran de alto riesgo para favorecer el desarrollo de cáncer. En mujeres, los serotipos 16 y 18 son responsables del 70% de los cánceres de cuello de útero.
El VPH preocupa cuando persiste en el cuerpo durante años y es de tipo “alto riesgo”. En esos casos, puede provocar alteraciones en las células del cuello uterino que no se notan ni causan molestias. Estas alteraciones, si no se detectan, pueden progresar lentamente hasta convertirse en un cáncer de cuello de útero.

Síntomas del VPH
En la mayoría de los casos, el VPH no presenta síntomas evidentes. Recuerda que, en cualquier caso, puede que el VPH no dé síntomas de ningún tipo.
Tipos de Síntomas
- Verrugas genitales: Son pequeños bultitos que pueden aparecer en la vulva, la vagina, el cuello del útero, el pene, el escroto, el ano o la zona perianal. Estas lesiones suelen ubicarse en el tracto genital inferior (cérvix, vagina, vulva, periné y zona perianal), ano y zona orofaríngea. No suelen causar dolor, pero pueden generar molestias, picor o incomodidad, tanto física como emocional.
- Cambios celulares en el cuello del útero: Ciertos tipos de VPH, conocidos como de “alto riesgo”, no causan verrugas ni síntomas visibles, pero pueden provocar alteraciones en las células del cuello uterino.
Transmisión del VPH
Solo hay una vía de transmisión y es la sexual, a través de relaciones vaginales, orales o anales. El VPH se contagia más frecuentemente con el sexo vaginal o anal, pero también puede propagarse a través del contacto directo de la piel durante la relación sexual. El VPH en boca-garganta se transmite a través del sexo oral y de los besos profundos con lengua.
El virus del papiloma humano se transmite principalmente de persona a persona por contacto directo. A diferencia de otras infecciones víricas, el VPH no suele transmitirse por gotitas o frotis de infección a través de fluidos corporales, sino por contacto directo con la piel o las mucosas. Incluso pequeñas escamas de piel son suficientes para la infección. Los virus se introducen en el organismo a través de pequeñas grietas que a menudo no son visibles ni perceptibles.
Es un virus con alta capacidad de infección. Si se tiene el VPH y se mantienen relaciones sexuales sin preservativo puedes contagiar a tu pareja. También puede que tu pareja sea portador del virus, aunque no tenga síntomas, y te contagie. Al igual que en las mujeres, la mayoría de los hombres con VPH nunca presenta síntomas y la infección, por lo general, desaparece por sí sola. Es la infección de transmisión sexual más frecuente a nivel mundial.
El riesgo de transmisión aumenta conforme más parejas sexuales se tienen.
Factores que Aumentan el Riesgo de Contagio
- Inicio precoz de las relaciones sexuales
- Relaciones con múltiples parejas
- Relación con personas portadoras de VPH
- Tabaquismo
- Deficiencia del sistema inmune
Prevención del VPH
La prevención es difícil. Se puede reducir la probabilidad de adquirirlo con el uso del preservativo de forma correcta cada vez que se tengan relaciones sexuales. La limitación del número de contactos sexuales reduce la probabilidad de contraer el virus.

Disponemos de varias medidas para disminuir el riesgo de contagio:
- Preservativos o condones: Reducen mucho la probabilidad de contraer o transmitir el VPH si se utilizan siempre que se tienen relaciones sexuales, desde el comienzo hasta el final. Pero el VPH puede infectar las zonas de la piel que no cubre el preservativo.
- Vacunas: La vacuna para el VPH es eficaz y segura. Puede proteger a hombres y a mujeres cuando se administra a las edades recomendadas. Es mucho más eficaz cuando se vacuna antes del inicio de las relaciones sexuales ya que la vacuna protege contra nuevas infecciones por VPH pero no cura las infecciones previas a la vacunación.
- Dejar de Fumar: El consumo de tabaco disminuye la capacidad del sistema inmune para eliminar la infección por VPH.
- Mejorar el sistema inmune: Podemos mejorar nuestras defensas mediante una alimentación saludable, tomando vitaminas y minerales, realizando ejercicio de forma regular reduciendo el estrés, etc.
Vacunas contra el VPH
Es una herramienta muy importante en la prevención. Actualmente hay tres: la bivalente (cervarix) contra el HPBV 16/18, la cuatrivalente (Gardasil) contra el 16/18/6/11 y la nonavalente (Gardasil ) contra los VPH 16/18/6/11/ 31/33/45/52/58.
El calendario vacunal la incluye para niñas pero no niños. Cualquier mujer puede vacunarse. Lo ideal es vacunarse antes del primer contacto sexual. Por ello, el Comité Permanente de Vacunación (STIKO) recomienda la vacunación contra el VPH a los niños (tanto a las niñas como a los niños ) de entre 9 y 14 años. Las vacunas olvidadas se pueden recuperar hasta los 17 años. Los seguros de enfermedad obligatorios cubren los costes para estos grupos de edad.
Actualmente hay dos vacunas disponibles en Alemania: Cervarix® protege contra los tipos de alto riesgo VPH 16 y VPH 18, responsables del 70% de los casos de cáncer de cuello uterino. Para los niños de 9 a 14 años, el calendario de vacunación prevé dos dosis con un intervalo mínimo de cinco meses.
Dependiendo del estilo de vida individual, la vacunación también puede ser útil para hombres y mujeres mayores de 17 años. Los expertos recomiendan que las mujeres que ya hayan desarrollado cambios celulares se vacunen también contra el VPH antes o después de la conización, porque hay indicios de que la vacunación también protege contra la reaparición de lesiones precancerosas.
Según el Instituto Robert Koch, la vacunación contra el VPH tiene un efecto protector del 94% contra las fases precancerosas del cáncer de cuello uterino y del 76% contra las fases precancerosas del cáncer anal.
Diagnóstico del VPH
Esta enfermedad de transmisión sexual se diagnostica mediante pruebas específicas en el flujo vaginal. Habitualmente se sospecha a través de la citología que se realiza como prueba de cribado del cáncer de cérvix.
Pruebas de Detección
- Citología (Papanicolau): Es una prueba sencilla e indolora que analiza células del cuello uterino para detectar alteraciones o lesiones precancerosas.
- Test de VPH: Se trata de una prueba específica que busca directamente la presencia del virus, especialmente los tipos de alto riesgo. Suele recomendarse a partir de los 30 años o cuando la citología muestra resultados anormales.
Tanto en la citología vaginal como en la prueba del VPH se toman células de la mucosa del cuello uterino y del borde externo del cuello uterino y se examinan para detectar lo antes posible alteraciones celulares. En Alemania, entre los 20 y los 34 años es obligatorio un examen anual en forma de citología vaginal. A partir de los 35 años, los seguros de enfermedad obligatorios pagan a las mujeres una prueba combinada de citología vaginal y VPH cada tres años.
En hombres no hay una prueba, universalmente aprobada, para detectar el virus del papiloma humano. Las nuevas técnicas de detección del VPH por técnicas de PCR son bastante fiables.
Actualmente en varones que presenten lesiones o que quieran saber si son portadores del VPH podemos realizar un hisopado de uretra, glande, piel del pene y de las zonas genitales. Esta muestra debe obtenerla un experto en I.T.S. y debe ser remitida a un laboratorio que realice técnicas de PCR (reacción en cadena de la polimerasa) para detectar la presencia del virus del papiloma humano de forma fiable y conocer de que serotipos de VPH es portador.
Tratamiento del VPH
No existe ningún tratamiento médico que elimine el virus del papiloma humano una vez contraído. La infección se cura, por sí sola, cuando el sistema inmune logra superarlo.
El VPH todavía no se puede curar con medicamentos; sin embargo, en el 90% de los casos, el tratamiento no es necesario porque la infección desaparece por sí sola. En el caso de infecciones persistentes, hay que tener en cuenta los síntomas y tratarlos.
Puedes necesitar uno de los tratamientos indicados para el virus del papiloma humano en mujeres; tu ginecólogo/a elegirá el más conveniente y acorde a tus circunstancias.
Opciones de Tratamiento
- Utilizar el preservativo que protege frente al VPH y también de otras ETS enfermedades de transmisión sexual como el VIH, la gonococia, clamidia, etc.
- Destruir la lesión mediante procedimientos como laser , electrocoagulación y crioterapia con frio. Estos procedimientos son un tratamiento más conservador útil en mujeres con deseo reproductivo.
- Cirugía para extirpar la lesión sospechosa como sucede en el cuello del útero donde se realiza una extirpación en forma de cono denominada conización cervical.
- Para los condilomas o verrugas genitales existen fármacos o medicamentos aplicados localmente mediante pomadas, cremas, tinturas, etc. Deben ser indicadas o aplicadas por el ginecólogo/a y será este quien comprobará si estás curada.
¿Cómo prevenir el virus del papiloma humano y cómo debe tratarse?
¿Qué hacer si te diagnostican VPH?
Lo más importante: mantén la calma. Tener VPH no significa que tengas cáncer, ni que tu pareja actual te haya sido infiel. Es un virus muy común que puede permanecer en el cuerpo durante años sin dar señales. Lo más importante es hacer controles ginecológicos regulares, seguir las recomendaciones del especialista y mantener una buena salud general.
VPH positivo: este diagnóstico puede resultar inquietante al principio, pero no es motivo para que cunda el pánico. El virus del papiloma humano está muy extendido y es uno de los agentes patógenos más comunes de las enfermedades de transmisión sexual en todo el mundo.
VPH y Cáncer
No. Aunque el Virus del Papiloma Humano (VPH) está relacionado con varios tipos de cáncer, la gran mayoría de infecciones por VPH no causan cáncer. El VPH es una infección muy común, tanto que casi todas las personas sexualmente activas lo contraerán en algún momento de su vida.
- El VPH causa el 99,9 % de los casos de cáncer de cuello de útero. También causa cáncer de ano, de cabeza de cuello (cavidad orofaríngea).
- Pero los virus de alto riesgo oncológico son muchos menos que los de bajo riesgo y, por eso, menos frecuentes.
Preguntas Frecuentes
¿Cómo sé si lo tengo?
Esta enfermedad de transmisión sexual se diagnostica mediante pruebas específicas en el flujo vaginal. Habitualmente se sospecha a través de la citología que se realiza como prueba de cribado del cáncer de cérvix.
¿Me van a salir verrugas?
Aparecen tras una infección de VPH de bajo riesgo, pero no en todos los casos. Estas lesiones suelen ubicarse en el tracto genital inferior (cérvix, vagina, vulva, periné y zona perianal), ano y zona orofaríngea.
¿Cómo se quitan las verrugas?
Con productos tópicos, crioterapia, extirpación y láser C02.
¿Cómo se cura el VPH?
No existe ningún tratamiento médico que elimine el virus del papiloma humano una vez contraído. La infección se cura, por sí sola, cuando el sistema inmune logra superarlo. Lleva una vida sana, no fumes, haz deporte y sigue una dieta equilibrada, rica en vitaminas y fibra, y baja en grasas.
¿Contagiaré a mi pareja?
Es un virus con alta capacidad de infección. Si se tiene el VPH y se mantienen relaciones sexuales sin preservativo puedes contagiar a tu pareja. También puede que tu pareja sea portador del virus, aunque no tenga síntomas, y te contagie. Al igual que en las mujeres, la mayoría de los hombres con VPH nunca presenta síntomas y la infección, por lo general, desaparece por sí sola.
¿Puedo ponerme la vacuna de adulta?
El calendario vacunal la incluye para niñas pero no niños. "Cualquier mujer puede vacunarse.
¿Puede repetirse el VPH?
Aunque no se sabe si el sistema inmunológico de una persona sana es capaz de eliminar el virus, sí lo debilita hasta umbrales imperceptibles. Pero se cree que cuando el sistema inmunológico se deprime, se puede reactivar el virus. La inmunidad que crea la primera infección no es perenne y puede adquirirse en diversas ocasiones. También es posible contagiarse con otro tipo de virus del VPH (recordemos que hay más de 150).
¿Es posible tenerlo sin saberlo?
Sí, de hecho, es lo habitual. Esta infección es muchísimo más frecuente de lo que se cree. Las estadísticas varían según estudios y países, pero se puede decir que entre el 60 y el 90% de las mujeres han estado contagiadas en algún momento de su vida con dicho virus, que lógicamente se puede combatir si el sistema autoinmune funciona correctamente.
¿Voy a tener cáncer si tengo VPH?
El VPH causa el 99,9 % de los casos de cáncer de cuello de útero. También causa cáncer de ano, de cabeza de cuello (cavidad orofaríngea). Pero los virus de alto riesgo oncológico son muchos menos que los de bajo riesgo y, por eso, menos frecuentes.
¿Hay otras repercusiones?
La mayoría de las mujeres que no eliminen la infección podrían desarrollar lesiones de bajo grado que se curarán en la gran parte de los casos. Otras podrían evolucionar a lesiones de alto grado, que con un buen seguimiento se corrigen.
Mi pareja tiene VPH ¿Cómo me afecta?
La infección por VPH es muy frecuente. Si ha tenido relaciones con una pareja portadora de VPH es probable que ya tenga el VPH.
En el Instituto Urología y Medicina Sexual de Zaragoza, si su pareja es portadora del VPH aconsejamos realizar un hisopado del pene para determinar mediante técnicas de PCR si esta infectado por VPH y en concreto de que serotipos es portador. Tenemos mucha experiencia en buscar el VPH en las zonas sospechosas donde suele permanecer acantonado.
¿Por qué mi pareja tiene VPH y yo NO?
Las parejas sexuales por lo general se transmiten el VPH entre sí. Existen varias causas que pueden explicar porqué en una pareja, solo uno de los dos tiene el VPH:
- Uno de ellos había sido vacunado.
- O bien se contagio por VPH pero su sistema inmune lo eliminó.
Tengo verrugas genitales ¿Cómo afecta a mi pareja?
Las verrugas genitales son benignas y están producidas por los serotipos 6 y 11. Tener verrugas genitales puede ser una situación difícil, pero no son una amenaza para la salud del varón.
En el Instituto Urología y Medicina Sexual de Zaragoza, aconsejamos eliminar las verrugas y realizar un hisopado de uretra y grande para determinar si es portador de algún serotipo que pueda favorecer el desarrollo de cáncer de cuello de útero.
Recomendaciones Finales
Lleva una vida sana, no fumes, haz deporte y sigue una dieta equilibrada, rica en vitaminas y fibra, y baja en grasas.
Lo más importante es la prevención y el seguimiento ginecológico regular: con información y acompañamiento, el VPH se puede controlar con seguridad y tranquilidad.