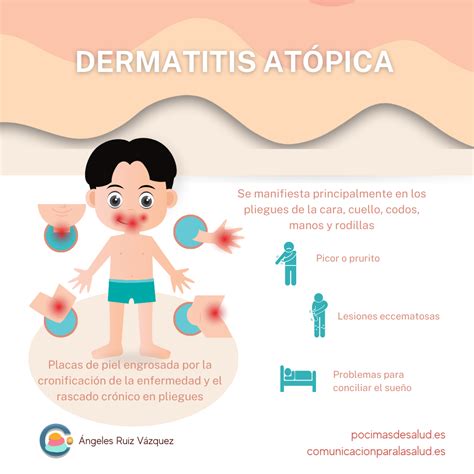
La dermatitis atópica (eccema) es una enfermedad inflamatoria crónica y recurrente que provoca picazón, sequedad e inflamación de la piel. Afecta fundamentalmente a los niños, aunque también puede manifestarse a cualquier edad. Se estima que en España hay más de 1,5 millones de personas que se ven afectadas por la dermatitis atópica, el 60% de ellos son casos infantiles.
A menudo se asocia a una IgE elevada (anticuerpo implicado en la alergia) e historial personal o familiar de rinitis o asma alérgicos, u otros procesos alérgicos que pueden aparecer juntos o en distintos momentos de la vida. Además, esta provoca un fuerte impacto en la calidad de vida (por el picor) del paciente y sus relaciones interpersonales, y también en la de los familiares.
La dermatitis atópica es duradera (crónica) y suele empeorar periódicamente. Humectarse con regularidad y seguir otros hábitos de cuidado de la piel puede aliviar la picazón y prevenir nuevas exacerbaciones (brotes).
Contrariamente a lo que muchas personas creen, la dermatitis atópica no es solo una afección cutánea simple, sino una afección cutánea inflamatoria crónica que provoca un intenso y continuo picor.
Es importante consultar a un especialista todas tus dudas sobre esta patología.
Causas Genéticas y Hereditarias
El eczema, sobre todo el eczema atópico, tiene un importante componente genético y hereditario. Varios genes, en particular el gen de la filagrina, intervienen en su desarrollo. Por tanto, la dermatitis atópica tiende a afectar a los niños de una misma familia.
Los niños cuyos progenitores padecen eczema u otras enfermedades alérgicas como el asma y la rinitis alérgica tienen un riesgo del 50-70 % de desarrollar dermatitis atópica. Si ambos progenitores están afectados, el riesgo aumenta al 80%.
Las mutaciones comunes en el gen codificado « FLG » provocan una deficiencia de filagrina, una proteína esencial para el desarrollo de las células cutáneas, la integridad de la barrera cutánea y la hidratación de la piel. De hecho, la filagrina se descompone en NMF, un componente esencial de la hidratación de la piel.
Además de este gen « FLG », otros genes implicados en el mantenimiento de la barrera epidérmica o en la respuesta inmunitaria pueden estar relacionados con el eczema. Por ejemplo, las mutaciones de genes que codifican moléculas inflamatorias (citocinas) están implicadas en la dermatitis atópica.

Factores Ambientales que Influyen en el Eczema
Desde los últimos 40 años, la dermatitis atópica es cada vez más frecuente en la población general, pero las causas genéticas del eczema no pueden explicar por sí solas la velocidad a la que se desarrolla. Este aumento se debe a cambios en el medio ambiente:
- El exceso de higiene provoca una disminución de la estimulación del sistema inmunitario en los niños.
- Lavado excesivo de la piel.
- Viviendas excesivamente aisladas y mal ventiladas, que favorecen la proliferación de ácaros.
- Un mayor número de mascotas.
- Diversificación alimentaria más temprana para los niños.
- Mayor exposición a la contaminación urbana y al tabaco.
- Embarazos con más edad.
- Niños en entornos colectivos.
Dermatitis atópica: Qué la causa, cuáles son los síntomas y qué tratamientos hay | Médico H
Respuesta Inmunitaria Alérgica e Inflamación
La dermatitis atópica es una enfermedad inflamatoria asociada a una activación anormal de determinadas células del sistema inmunitario. Estas células promueven la producción de un tipo de anticuerpo relacionado con patologías alérgicas. También implican tipos de citoquinas proalérgicas que reducen la expresión del gen de la filagrina, incluso en personas que no presentan una mutación en este gen.
Estas citocinas también reducen las proteínas esenciales para el sistema inmunitario, lo que hace que la piel sea más vulnerable a las infecciones, sobre todo las causadas por la bacteria Staphylococcus aureus.
Por lo tanto, ciertos tratamientos para la dermatitis atópica, como los anticuerpos monoclonales, son eficaces para tratar el eczema grave, al dirigirse a las citocinas implicadas en la activación de la respuesta inflamatoria.
Impacto del Estrés en el Sistema Inmunitario y la Barrera Cutánea
El estrés dirige el sistema inmunitario hacia una respuesta de tipo alérgico, conocida como respuesta de tipo Th2, aumentando la proporción de células (eosinófilos, mastocitos) y anticuerpos (inmunoglobulinas IgE) de la alergia en la dermatitis atópica. Los mastocitos liberan compuestos proinflamatorios como la histamina, que provoca el picor asociado al eczema.
El estrés altera la salud de la piel; afecta a la capacidad de la epidermis para regenerarse adecuadamente, al favorecer la eliminación de corneocitos, lo que altera la cohesión del estrato córneo, la capa protectora de la piel. Por tanto, aumenta la permeabilidad de la barrera cutánea.
Alérgenos Ambientales y Agentes Contaminantes
Los alérgenos ambientales, como los ácaros del polvo, el polen, el pelo de los animales y ciertos mohos, pueden ser factores desencadenantes del eczema en individuos predispuestos. Del mismo modo, la exposición a la contaminación urbana o industrial y al humo del tabaco puede desencadenar brotes de eczema.
Sustancias Irritantes y Productos Químicos
Los irritantes comunes como jabones, detergentes, disolventes e incluso ciertos cosméticos pueden ser factores agravantes del eczema o desencadenar un brote.
Condiciones Meteorológicas
El clima puede influir en el eczema. El tiempo frío y seco puede resecar la piel, mientras que el calor y la humedad pueden aumentar la sudoración y la irritación, agravando la dermatitis atópica. Con el cambio de estación, se produce un empeoramiento de los síntomas del eczema en algunas personas.
Hábitos de Vida e Higiene Personal
Bañarse o ducharse con demasiada frecuencia o con agua demasiado caliente, y utilizar productos de limpieza agresivos, puede resecar la piel, especialmente la del rostro y las manos, y desencadenar un brote.
Alimentos y Alérgenos Alimentarios
En determinadas personas con atopía, en particular niños y bebés, comer alimentos a los que son alérgicos puede desencadenar un brote de eczema o agravar los síntomas existentes.
Un estudio reciente revela que el 75% de los pacientes con dermatitis atópica entrevistados eliminó o evitó determinados alimentos sospechosos de provocar una reacción con la esperanza de mejorar sus síntomas. Los estudios muestran que entre un 20% y un 80% de los niños con dermatitis atópica podrían tener alguna forma de hipersensibilidad alimentaria, especialmente los más pequeños y con dermatitis atópica más intensa, pero esta cifra varía mucho según los métodos diagnósticos utilizados.
Aunque algunos pacientes afirman que ciertos alimentos pueden actuar como desencadenantes de brotes, eliminar alérgenos de la dieta puede impedir que los más pequeños desarrollen una tolerancia oral y producir déficits en su alimentación. Si te preocupa una posible alergia alimentaria, debes consultar a un alergólogo.
Un estudio realizado en más de 160 pacientes con dermatitis atópica, revela que una gran mayoría realiza modificaciones en su dieta para intentar controlar los brotes.
Varios estudios han demostrado que eliminar alimentos específicos como el gluten, los lácteos o los productos ultraprocesados puede resultar en una mejora notable del aspecto de la piel y la reducción del picor. No obstante, esto no significa que todos los pacientes deban seguir estas restricciones de forma generalizada.
Alimentos Evitados y Mejorías Reportadas
Algunos de los alimentos que los pacientes con dermatitis atópica tienden a evitar y las mejorías que reportan se resumen en la siguiente tabla:
| Alimento Evitado | Porcentaje de Pacientes que lo Evitan | Porcentaje que Reporta Mejoría |
|---|---|---|
| Azúcar y alimentos ultraprocesados | 68% | 51% |
| Gluten y harinas refinadas | N/A | Más del 50% |
| Alcohol | 40% | N/A |
Además de cuidar la alimentación, mantener la piel bien hidratada es fundamental para controlar la dermatitis atópica y reducir el picor. El uso diario de emolientes adecuados ayuda a restaurar esta barrera y prolongar los periodos sin brotes.
Manejo y Tratamiento
El manejo de la dermatitis atópica incluye el evitar los irritantes y los desencadenantes específicos, reparar y mantener la función barrera y reducir la inflamación.
La mejor manera de hidratar la piel es mediante duchas o baños (sin o con jabones sin detergentes) aplicando inmediatamente la medicación o el producto hidratante. Se ha demostrado que la utilización de productos hidratantes reduce la necesidad de corticoides tópicos, pero no los sustituyen.
Los corticoides tópicos constituyen la primera línea del tratamiento de la dermatitis atópica. La correcta utilización de los diversos compuestos (distintas potencias) y presentaciones han demostrado una reducción de la inflamación y del picor asociado a la misma.
En segunda línea de tratamiento, ante la necesidad de usar corticoides tópicos un largo periodo de tiempo o en zonas muy sensibles de la piel (cara y pliegues), se utililzarán otros antiinflamatorios, como son los inhibidores tópicos de la calcineurina (tracrolimus, pimecrolimus).
Cuando se dan casos graves se recurre a los tratamientos sistémicos, como los corticoides sistémicos, ciclospoprina, metotrexate, dupilumab, y otros medicamentos en fase de desarrollo.
Prevención
Establecer una rutina básica de cuidado de la piel puede ayudar a prevenir los brotes de eccemas.
- Huméctate la piel, al menos, dos veces por día. Las cremas, los ungüentos, la manteca de karité y las lociones mantienen la humedad. Elige uno o varios productos que te resulten útiles.
- Toma un baño o una ducha a diario. Usa un limpiador suave, sin jabón. Elige un limpiador que no contenga tintes, alcohol ni fragancias.
- En el caso de los niños pequeños, por lo general, solo se necesita agua tibia para bañarlos; no es necesario usar jabón ni baños de espuma. El jabón puede ser particularmente irritante para la piel de los niños pequeños. Para las personas de todas las edades, los jabones desodorantes y los antibacterianos pueden eliminar demasiados aceites naturales de la piel y resecarla.
- Sécate con toquecitos suaves. Después de bañarte, sécate con una toalla suave dando toquecitos suaves.
- Intenta identificar y evitar los productos irritantes que desencadenan el eccema. Los bebés y los niños pueden tener brotes desencadenados por el consumo de ciertos alimentos, como huevos y leche de vaca.
Mitos y Verdades sobre la Dermatitis Atópica
- Mito: Eliminar ciertos alimentos curará la dermatitis atópica. No todas las personas con dermatitis atópica tienen alergias a los alimentos que pueden desencadenar brotes.
- Mito: La dermatitis atópica es solo un problema de la piel, nada serio. Es posible que la dermatitis solo sea visible en la piel, pero también es estresante mentalmente.
- Mito: La dermatitis atópica es contagiosa y las personas que la sufren tienen una mala higiene personal. Rascarse mucho puede provocar infecciones o parches rojos, hinchados y con costras. Si bien esto puede parecer desagradable, no es contagioso en ningún caso. No existe ningún estudio que sostenga que la dermatitis atópica sea causada por una mala higiene.
- Mito: Mejorará por sí sola. La picazón y la irritación que causa la dermatitis atópica necesita un tratamiento para prevenir complicaciones más graves. Si dejas que los problemas de tu piel permanezcan demasiado tiempo sin tratamiento, puedes provocar daños en la piel como infecciones bacterianas dolorosas que provoquen síntomas aún más insoportables en tu piel.
- Verdad: Los tejidos de fibras empeoran la situación. La elección de los tejidos de la ropa son muy importantes para reducir los síntomas de la dermatitis atópica.
- Verdad: Las mascotas no empeoran la dermatitis. Por el momento no existe un estudio científico que determine que las mascotas más comunes como perros o gatos puedan representar mayor riesgo para desarrollar dermatitis atópica.
tags: #que #empeora #la #dermatitis #atopica