El melanoma es una forma grave y cada vez más frecuente de cáncer de piel. Se desarrolla en los melanocitos, que se localizan en la epidermis. Es el crecimiento descontrolado de células anómalas de la piel dando lugar a tumores malignos.

Como sucede en la mayoría de los tumores, el melanoma se trata mejor si se detecta pronto. Por eso, prestar atención a los cambios en los lunares y acudir a revisión cuando algo no encaja es una decisión inteligente, no alarmista. Conocer cómo aparece, qué signos vigilar y cuándo consultar puede ayudarte a tomar el control desde la prevención, sin vivir con miedo.
Desde CIO Salud, y con motivo del Día Mundial contra el Cáncer de Piel hoy quiero explicarte cómo identificar a tiempo las señales del melanoma, qué factores pueden influir en su aparición y cómo actuar de forma responsable para cuidar tu piel con tranquilidad.
¿Qué es el Melanoma?
El melanoma cutáneo, conocido también como melanoma maligno, es un cáncer que se origina en los melanocitos, que son las células que dan color a la piel a través de la producción de melanina. El melanoma es un tipo de cáncer de piel que aparece cuando las células que dan color a tu piel, los melanocitos, comienzan a crecer de forma anormal.
Esta producción de melanina es un mecanismo de defensa de la propia piel ante el sol y sus radiaciones. Lo relevante no es solo que pueda extenderse, sino que muchas veces se detecta tarde porque empieza como un lunar más.
Cómo detectar rápidamente un melanoma en la piel | Dr. Juan
Epidemiología del Melanoma
A nivel global, el melanoma representa aproximadamente el 1,5% de todos los tumores en ambos sexos. Es el 5º tumor más frecuente en el hombre y el 6º en la mujer. En los últimos años se ha producido un incremento de los casos de melanoma, sobre todo en los países desarrollados (el 81% de los mismos).
El melanoma es 10 veces más frecuente en las personas blancas que en las de raza negra y su distribución es similar entre hombres y mujeres menores de 65 años. En Europa, al contrario que en el resto del mundo, es más frecuente entre las mujeres. En Europa su frecuencia es mayor en los países nórdicos y del oeste (población con piel muy blanca, que se expone al sol en verano).
En España, cada año se diagnostican aproximadamente 3.200 nuevos casos de melanoma, la mayoría entre los 40 y los 70 años. Sin embargo, cada año el diagnóstico aumenta un 7% principalmente entre los jóvenes de 25 a 29 años.
Aunque el melanoma constituye menos del 2% de los casos de cáncer de piel, es la causa de la gran mayoría de muertes por este tipo de cáncer, de acuerdo a datos de la American Cancer Society. En concreto, provoca seis de cada siete muertes por cáncer de piel, según datos de la guía “Prevención y tratamiento del melanoma”, publicada por la Consellería de Salud de la Generalitat Valenciana.
El riesgo de padecerlo aumenta con los años, ya que la edad promedio al momento del diagnóstico es de 61 años, aunque se trata también de uno de los cánceres más comunes entre los menores de 30 años. Por otra parte, aunque afecta tanto a hombres como a mujeres, es más frecuente entre estas hasta la edad de 40 años y, posteriormente, afecta en mayor medida a los varones.
En España, se considera uno de los tumores emergentes y su incidencia se ha incrementado de forma progresiva durante las últimas décadas, llegando a ser considerada alta. Según la Academia Española de Dermatología y Venereología (AEDV), en los próximos veinte años el número de diagnósticos por esta enfermedad en España se habrá duplicado.
¿Cómo se Forma y Qué Zonas del Cuerpo Son Más Sensibles?
El melanoma cutáneo se desarrolla por una combinación de predisposición genética y exposición a radiación ultravioleta (UV). El daño solar acumulado, sobre todo por quemaduras repetidas, hace que el ADN de las células se altere y empiece ese crecimiento descontrolado.
Aunque puede aparecer en cualquier parte del cuerpo, hay zonas más frecuentes:
- En los hombres, suele localizarse en espalda y tronco.
- En las mujeres, lo vemos con más frecuencia en piernas.
En ambos casos, también se puede presentar en cuero cabelludo, cuello o incluso en zonas que nunca han recibido sol directamente. Por eso es importante revisar todo el cuerpo y no limitarse a lo que se ve a simple vista.
Un melanoma en fase inicial a menudo no duele, no pica, ni molesta, pero sí cambia poco a poco.
Tipos de Melanoma
No todos los melanomas se comportan igual, por eso hablamos de varios tipos según su aspecto y evolución. Los más comunes son:
- Melanoma de extensión superficial: es el más frecuente. Crece lentamente sobre la piel antes de invadir capas más profundas.
- Melanoma nodular: de crecimiento más rápido y con tendencia a profundizar desde el inicio. Suele ser más oscuro y abultado.
- Melanoma lentigo maligno: aparece en zonas crónicamente expuestas al sol, como cara o escote, sobre todo en personas mayores.
- Melanoma acral lentiginoso: menos común, pero importante, porque aparece en palmas, plantas o debajo de las uñas.
Identificar el tipo ayuda a definir el tratamiento y el seguimiento, pero lo más importante es no dejar pasar los primeros signos. Un cambio en la piel siempre merece ser revisado.
Las principales variantes del melanoma son las siguientes:
- Melanoma de extensión superficial. Es el más común en la raza blanca. Aparece hacia la cuarta o quinta década de vida, sobre piel en la que ha habido una exposición solar intermitente. Suele manifestarse como una mancha de color no homogéneo que aparece sobre un nevus (lunar) preexistente o sobre la piel normal.
- Melanoma nodular. Es el segundo más común en la raza blanca y aparece con más frecuencia en varones. Lo más habitual es que se desarrolle en el tronco, pero puede aparecer en cualquier parte del cuerpo con forma de nódulo sobreelevado que crece muy rápidamente, en semanas o meses. Suele ser muy oscuro, aunque no siempre, y con frecuencia se produce sangrado o ulceración.
- Melanoma sobre lentigo maligno. Afecta a las personas en torno a los 70 u 80 años y está relacionado con la exposición solar crónica (daño por el sol), por lo que aparece generalmente en la cara. La lesión suele empezar como una mancha hiperpigmentada que puede tener muchos años de evolución.
- Melanoma lentiginoso acral. Suele afectar a las personas de unos 60 años y es el melanoma más frecuente en la raza negra. Aparece en la palma de las manos o en las plantas de los pies e, incluso, existe una variedad que se manifiesta como una banda pigmentada en la uña.
Otros tipos de melanoma
- Melanoma mucoso: Los melanomas mucosos son raros, de modo que solo suponen el 1% de todos los casos diagnosticados de melanoma. Esta enfermedad aparece en las mucosas que revisten las cavidades corporales y los órganos huecos. Las localizaciones más frecuentes del melanoma mucoso son la región de la cabeza y el cuello (incluidas la cavidad nasal, la boca y el esófago), así como el recto, las vías urinarias y la vagina.
- Melanomas oculares: Dado que los ojos contienen melanocitos, o células productoras de pigmento, pueden ser vulnerables al melanoma.
Causas Principales del Melanoma
Este tipo de cáncer de piel no surge por un único motivo, sino por la combinación de varios factores que, si los conocemos bien, podemos controlar o vigilar con más atención.
1. Exposición solar sin protección
La causa más frecuente y evitable del melanoma cutáneo es la exposición excesiva al sol, sobre todo sin protección adecuada. No hablamos solo de ir a la playa sin crema: el daño se acumula con el tiempo, en paseos, terrazas, trayectos en coche o actividades al aire libre.
Y lo que muchas veces se subestima son las quemaduras solares repetidas en la infancia o adolescencia, que aumentan significativamente el riesgo en la edad adulta.
El uso de cabinas de rayos UVA también tiene un papel claro en el desarrollo del melanoma, aunque esté menos presente en las consultas hoy en día. Aun así, sigue habiendo personas que recurren a ellas sin saber el impacto real que tienen sobre las células de la piel.
2. Factores genéticos y antecedentes personales
No todo depende del sol. Hay personas que, aunque se cuidan mucho, tienen mayor predisposición por factores que no se pueden modificar.
Si tú tienes antecedentes familiares de cáncer de piel o has tenido un melanoma previo, tu riesgo es mayor. También se consideran más vulnerables quienes tienen:
- Piel muy clara o que se quema con facilidad.
- Ojos claros y cabello rubio o pelirrojo.
- Gran número de lunares (más de 50) o presencia de lunares atípicos.
Estos factores no son para alarmarse, pero sí para tomárselos en serio. En estos casos, el control dermatológico regular es clave. Porque en pieles con mayor riesgo, un melanoma en fase inicial puede parecer un lunar más si no se revisa con criterio médico.
3. Otros factores que pueden influir
Además del sol y la genética, hay otros elementos que también se han relacionado con el desarrollo del melanoma maligno:
- Inmunosupresión: personas que han recibido trasplantes o tratamientos que bajan las defensas tienen más riesgo.
- Exposición a ciertas sustancias químicas en el entorno laboral, aunque este factor es menos frecuente.
- Edad avanzada, aunque cada vez se ven casos en pacientes jóvenes, sobre todo en zonas corporales más expuestas.
Lo importante es no quedarse solo con un motivo. Si conoces tu piel y sabes si tienes factores de riesgo, es más fácil que detectes un cambio a tiempo. Y ahí es donde está el margen para actuar con rapidez y sin complicaciones.

Señales de Alerta en la Piel
No todos los cambios en la piel indican un problema, pero con el melanoma no conviene confiarse. La clave está en saber distinguir lo que es normal de lo que necesita revisión médica.
Y aunque no se trata de mirarte con obsesión cada día, sí merece la pena que observes tu piel con cierta frecuencia, sobre todo si tienes muchos lunares o algún factor de riesgo.
Qué cambios en un lunar deben hacerte consultar
Hay señales que no deberías pasar por alto. Si un lunar que llevas tiempo viendo empieza a cambiar de tamaño, modifica su forma o presenta colores distintos en una misma lesión, es momento de pedir cita.
Otras señales que deberían hacerte consultar:
- Pérdida de simetría en el contorno.
- Picor, escozor o sangrado espontáneo.
- Una herida que no termina de cicatrizar.
- Aparición de un nuevo lunar en la edad adulta.
El melanoma cutáneo no siempre se presenta como un lunar clásico. A veces es una mancha plana, de bordes irregulares o con un tono más oscuro que el resto. Por eso, más que memorizar cómo debe ser un lunar “normal”, lo importante es detectar lo que ha cambiado.
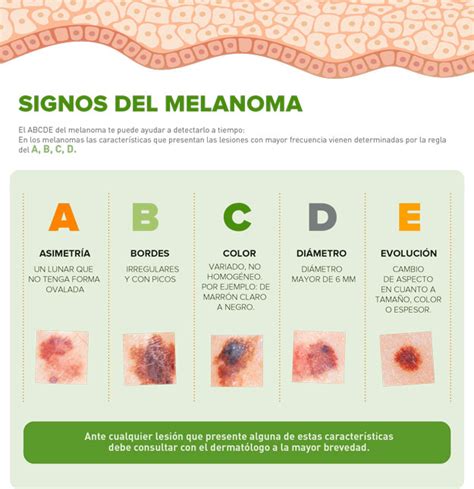
Cómo aplicar la regla ABCDE para detectar el melanoma de forma práctica
La famosa regla ABCDE es una guía útil que te ayuda a valorar si un lunar puede tener características propias del melanoma. Es sencilla y práctica:
- A de Asimetría: si divides el lunar en dos mitades, no son iguales.
- B de Bordes: si los bordes son irregulares, dentados o mal definidos.
- C de Color: si hay más de un tono en la misma lesión (negro, marrón, rojizo…).
- D de Diámetro: si mide más de 6 mm (aunque algunos melanomas son más pequeños).
- E de Evolución: si ha cambiado recientemente o se comporta de forma distinta al resto.
No necesitas usar una regla ni ser dermatólogo.
Diagnóstico y Tratamiento Médico del Melanoma
Detectar un melanoma a tiempo cambia por completo la forma de abordarlo. Cuanto antes se confirma el diagnóstico, más sencillo es tratarlo y más favorable suele ser la evolución.
El melanoma sigue siendo uno de los tumores con mejor pronóstico si se diagnostica precozmente. Al igual que otros tipos de cáncer de piel, el melanoma suele ser curable en sus etapas iniciales, pero, si no se detecta de manera precoz, cuenta con más probabilidades de extenderse a otras partes del cuerpo que los otros tumores de la piel. En concreto, las tasas de curación se acercan al 90% en las fases iniciales del tumor, de acuerdo a la guía “Prevención y tratamiento del melanoma”, de la Consellería de Salud Valenciana. Por este motivo, es fundamental una detección precoz.
Aquí quiero explicarte, sin rodeos ni tecnicismos innecesarios, cómo lo hacemos en consulta, qué opciones de tratamiento existen y por qué el seguimiento es tan importante como el primer paso.
Cómo se detecta en consulta dermatológica
El primer paso siempre es una buena observación clínica. Si tú has notado un cambio o vienes a una revisión de control, lo que haremos será valorar tu piel con lupa, literalmente. Usamos una herramienta llamada dermatoscopio, que nos permite ver estructuras internas del lunar sin necesidad de tocarlo ni hacer daño.
Si ese lunar nos genera sospecha, el siguiente paso es la extirpación completa con un pequeño margen de seguridad. La muestra se envía a anatomía patológica para su análisis. Este paso es el que confirma si estamos ante un melanoma cutáneo, y en caso afirmativo, nos indica el tipo, el grosor y si ha llegado a capas más profundas.
Todo esto es lo que determina el estadio del melanoma, y con esa información definimos el tratamiento más adecuado para ti.
Opciones terapéuticas según el tipo y estadio
Cuando el melanoma se detecta en una fase inicial, el tratamiento suele ser quirúrgico y curativo. Se retira la lesión con un margen de seguridad más amplio, asegurándonos de que no queden células malignas. En la mayoría de los casos, no es necesario ningún tratamiento adicional.
Si el melanoma es más profundo o ha llegado a ganglios linfáticos, el abordaje es distinto. En esos casos puede combinarse con:
- Estudios de extensión (como ecografías o PET-TAC).
- Cirugía de ganglio centinela para comprobar si se ha diseminado.
- Tratamientos complementarios, como inmunoterapia o terapias dirigidas, en función del tipo de melanoma y su comportamiento.
Gracias a los avances en oncología dermatológica, hoy contamos con terapias cada vez más específicas que han mejorado mucho el pronóstico del melanoma avanzado. Lo importante es individualizar el tratamiento según cada caso.
El propio paciente debe seguir una rutina de autoexploración de la piel cada uno o dos meses y acudir a su dermatólogo cuando observe lesiones sospechosas. De acuerdo con la Academia Española de Dermatología y Venerología (AEDV), el tratamiento fundamental y, a menudo, el único necesario, es una cirugía con la que se extirpa por completo el tumor con los márgenes adecuados. La intervención, que también sirve para confirmar el diagnóstico, puede llevarse a cabo a menudo con anestesia local y sin ingreso posterior, aunque en ocasiones, dependiendo del tamaño y ubicación de la lesión, puede ser necesaria anestesia total y una estancia hospitalaria breve.
Posteriormente, se analiza la pieza completa y, en ocasiones, pueden ser necesarias pruebas complementarias como análisis de sangre, una radiografía del tórax, una ecografía abdominal, una tomografía axial computarizada (TAC), una ecografía ganglionar, o una resonancia magnética cerebral, de cabeza y cuello. Por último, puede realizarse también una biopsia selectiva del ganglio centinela (BSGC) para la estadificación del melanoma.
En algunos casos, dependiendo de factores como el estadio del tumor en el momento del diagnóstico, pueden ser necesarios otros tratamientos como quimioterapia, radioterapia o inmunoterapia. Así mismo, tras el tratamiento o intervención, y para asegurarse de que el cáncer no reaparezca, el paciente debe realizar un seguimiento continuo y acudir al dermatólogo de manera regular, para que este realice una exploración completa de la piel y, si fuera preciso, de los ganglios linfáticos.
Estadios del melanoma
La Clínica Universitaria de Navarra distingue cuatro estadíos de evolución del melanoma:
- Estadio I. En el estadio IA, el tumor no mide más de un milímetro de grosor, no presenta ulceración y se halla en la epidermis. En el estadio IB, el tumor es un poco más profundo o sigue siendo superficial, pero existe ulceración.
- Estadio II. El tumor ha superado los dos milímetros y se ha adentrado en el tejido subcutáneo. Puede presentar o no ulceración.
- Estadio III. El tumor puede ser de cualquier grosor, con ulceración o sin esta. Se ha extendido a un vaso linfático y existe la posibilidad de que se haya propagado también hacia los ganglios linfáticos más cercanos.
- Estadio IV. El cáncer se ha propagado a través de la sangre hasta otras partes del cuerpo como el intestino delgado, los huesos, el hígado, el pulmón o el cerebro
10 Consejos para Prevenir el Melanoma
La mejor manera de luchar contra el melanoma es la prevención y protección frente al sol (radiación ultravioleta A) y la detección precoz. Resulta crucial, por tanto, seguir las siguientes recomendaciones en nuestra vida diaria:
- Evita la exposición solar en las horas centrales del día. Los rayos solares son más fuertes y perjudiciales entre las doce de la mañana y las cuatro de la tarde. A cualquier hora la sombra es tu mejor aliada: camina al cobijo de árboles o edificios y usa sombrillas y toldos para protegerte, aunque no olvides que estos últimos no protegen totalmente contra la radiación solar.
- Utiliza fotoprotectores que te protejan frente a la radiación UVA, UVB e IR-A. Dependiendo de tu fenotipo, debes aplicarte un fotoprotector con uno u otro factor de protección, pero este nunca debe ser inferior a 30. Póntelo media hora antes de exponerte al sol y reaplica la loción cada dos horas y tras el baño. Elige, además, bálsamos labiales y maquillaje que contengan filtros solares.
- Consulta los índices ultravioleta e infrarrojos. Antes de la exposición al sol, es conveniente que te informes de estos niveles a través de canales como la Agencia Estatal de Meteorología (AEMET). En España, por su localización geografía, en verano suele tener un índice ultravioleta alto o muy alto (entre 6 y 10) . Hacerlo te ayudará a planificar las actividades al aire libre y a evitar la exposición en aquellos días en que la radiación es más perjudicial.
- Cuidado al aire libre. Recuerda que las radiaciones solares se reflejan en los entornos con nieve (+80%), arena (+25%) y agua o hierba (+10%), lo que provoca que aumenten sus efectos al incidir directamente sobre la piel. La radiación también aumenta con la altura, como en entornos de montaña. En estos casos, se deben emplear fotoprotectores con factores incluso más altos.
- Protege tu cuerpo con la ropa adecuada. Los colores oscuros generalmente protegen mejor del sol que los claros, y los tejidos tupidos son más aconsejables que los más sueltos. Recuerda proteger también zonas del cuerpo que suelen quedar olvidadas como los empeines de los pies y las orejas. Y cubre tu cabeza con un sobrero, gorra o pañuelo.
- Usa gafas de sol para evitar los daños oculares. Es necesario que las gafas tengan una protección del 100% frente a los rayos UV, así como el certificado de haber superado todos los controles de la Unión Europea. La mejor protección para los ojos y la piel que los rodea son las gafas grandes, de tipo envolvente.
- Protege a los niños del sol. Antes de los tres años, no es recomendable que los más pequeños estén expuestos al sol. Posteriormente, debemos aplicarles a menudo protección solar y protegerlos de la radiación con las prendas adecuadas. Trata de concienciar a tus hijos de los daños que puede llegar a provocar la excesiva exposición al sol, pues las quemaduras solares han de evitarse sobre todo en la infancia y la adolescencia.
- Huye de las salas de bronceado. La mayoría de los dermatólogos y organizaciones de la salud desaconsejan el uso de camas bronceadoras o lámparas de sol, pues emiten rayos UVA y UVB. En concreto, la Organización Mundial de la Salud (OMS) señala que el uso de estos aparatos conlleva riesgo de cáncer de piel y que ningún menor de 18 años debería utilizarlas.
- Observa de cerca tu piel. Realiza una autoexploración de tu cuerpo cada uno o dos meses. Comienza en pie con los brazos en alto, de frente, de cada lado y de espalda, continúa con los brazos, antebrazos y palmas de la mano, la parte posterior de las piernas, los espacios entre los dedos y las palmas de los pies. Después, con un espejo de mano, examina la parte posterior de tu cuello, la parte inferior de la espalda, las nalgas y los genitales.
- Acude al dermatólogo periódicamente. Además de hacerlo si observas lesiones pigmentadas sospechosas -nuevas o antiguas- en tus autoexploraciones, también debes concertar periódicamente una cita con tu dermatólogo para que inspeccione tu piel.