El melanoma es un tipo de cáncer que se origina en los melanocitos, las células que dan color a la piel. También conocido como melanoma de piel o melanoma maligno, es uno de los tumores de mayor incidencia en el ser humano. Es un tipo de cáncer de piel que puede afectar a personas de todas las edades y tipos de piel. El melanoma es uno de los tipos de cáncer de piel más graves, pero cuando se detecta de forma temprana, las probabilidades de tratamiento y recuperación son mucho mayores.
En los últimos años, han aumentado de forma alarmante el número de casos, posiblemente en relación con los hábitos de exposición al sol sin protección adecuada. Este aumento a lo largo de los últimos tiempos puede explicarse por el cambio de hábitos de la sociedad, al realizar más actividades de prolongada exposición solar, o al mayor uso de cabinas de bronceado. Por otro lado, la concienciación de la salud de la piel ha aumentado.
El melanoma es menos frecuente comparado con otros tipos de cáncer de piel, pero es más peligroso porque crece más rápido y es mucho más probable que se propague a otras partes del cuerpo si no se descubre y se trata a tiempo. Conocer los métodos de prevención, las características de un melanoma y sus signos de alerta puede salvar vidas.
¿Qué es el Melanoma Maligno?
El melanoma maligno (MM) es el tumor maligno derivado de los melanocitos, las células que producen pigmento (melanina) a la piel. Es un tumor que habitualmente se desarrolla en la piel, aunque también pueden aparecer en las mucosas y en otras localizaciones.
Tipos de Melanoma
Clásicamente se clasificaba al melanoma según su presentación:
- Melanoma de extensión superficial: Es la forma de melanoma más frecuente y es más común en personas con la piel blanca. Este tipo de melanoma se caracteriza porque está todavía en una fase de crecimiento radial, y no ha profundizado. El tratamiento de estos casos pasa por realizar una extirpación completa de la lesión junto con un margen libre que debe ser de aprox. 0.5-1 cm de diámetro.
- Melanoma nodular: Aparecen como un área elevada en la piel que podría ser de color azul-negruzco oscuro o rojo-azulado. Es el segundo tipo más frecuente, y es más agresivo. Aparece habitualmente en el tronco, cabeza o cuello, en torno a los 50-60 años.
- Melanoma léntigo maligno: Aparecen en las áreas del cuerpo que han estado más expuestas al sol, como la cara, el cuello y los brazos. Este tipo de melanoma afecta con mayor frecuencia a las personas mayores, particularmente a aquellas que han pasado mucho tiempo al aire libre. Generalmente aparece en las personas de edad avanzada. Ocurre más comúnmente en la piel dañada por el sol en la cara, el cuello y los brazos.
- Melanoma lentiginoso acral: Es la forma menos frecuente de melanoma. Para las personas con piel oscura, a menudo comienza en las manos, los pies y debajo de las uñas. Además, podrían aparecer en mucosas, aunque es mucho menos frecuente.
- Melanoma acral: Suelen aparecer en zonas distales del cuerpo, tales como palmas de manos y pies o debajo de las uñas.
- Melanoma de mucosas: Son más raros, se pueden presentar en la mucosa nasal, cavidad orofaríngea, aparato genital, aparato urinario o aparato digestivo.
- Melanoma uveal u ocular: Son muy raros y afectan a la capa interna del ojo (coroides) en la mayoría de casos, siendo más raro que afecte al iris (la zona que da color a los ojos).
Existen melanomas amelanóticos que son los que no producen melanina (pigmento) por lo que no se presentan como lesiones oscuras sino rosadas.
Melanoma: qué es y cómo realizar un autoexamen de forma correcta
Signos de Alerta y Detección Temprana
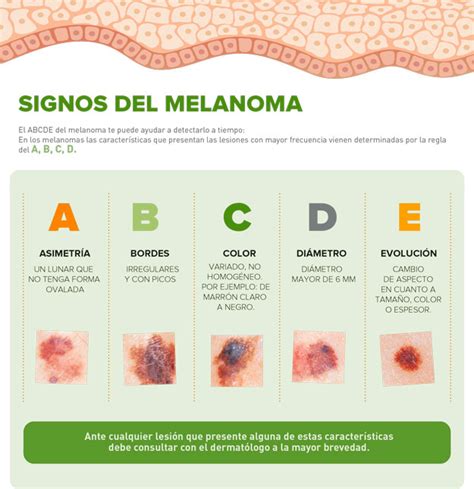
En general, las lesiones asociadas al melanoma son fácilmente visibles a simple vista. Su forma y tamaño pueden cambiar con el tiempo. Cuando un nevus cumple ciertos criterios, es fundamental acudir al médico. Un lunar sospechoso detectado por la misma persona, por un familiar o por el médico suele ser la primera señal de alarma. En la exploración has de fijarte si tu lunar responde a la regla ABCDE, que nos pone en la pista de estar ante una lesión pigmentada.
La detección precoz del melanoma puede llegar a marcar la diferencia en el pronóstico del mismo. Por ello, debemos identificar nuestros lunares, cómo son, dónde están ubicados, cómo van cambiando con el tiempo, etc. y es fundamental consultar al dermatólogo en caso de experimentar algún cambio, así como asistir a revisiones anuales.
Se aconseja revisar la piel en una habitación bien iluminada usando un espejo de cuerpo entero además de un espejo de mano para las áreas que son difíciles de ver. No debemos olvidar ninguna parte, incluidas las palmas y las plantas, el cuero cabelludo, las orejas, las uñas y la espalda. Si fuera necesario, siempre puedes pedir ayuda a un amigo o familiar.
La Regla ABCDE
Conocer el método del ABCDE del melanoma y “el mapa de lunares” de nuestro cuerpo, nos ayudará a detectar cambios en la apariencia o sensación de los lunares, y por tanto saber cuándo debemos acudir al especialista:
- A: Asimetría.
- B: Bordes.
- C: Color.
- D: Diámetro.
- E: Evolución.
A veces, los detalles de la lesión pueden observarse de forma más precisa mediante la ayuda de un aparato que aumenta el detalle de la lesión.
Diagnóstico del Melanoma
La exploración física y la biopsia son las pruebas principales para diagnosticar el melanoma. Si tras un autoexamen o revisión médica se sospecha de melanoma, el siguiente paso es obtener una confirmación a través de una biopsia de piel. Esto implica extraer una pequeña muestra del área sospechosa para analizarla en un laboratorio mediante un examen microscópico. El estudio histopatológico permitirá establecer un diagnóstico definitivo. El patólogo no sólo informa del diagnóstico de melanoma sino que también mide su profundidad (en milímetros), puesto que el pronóstico y la actitud posterior pueden depender de este dato.
La biopsia es empleada para determinar si el tejido biopsiado es positivo en melanoma.
Factores de Riesgo
La exposición excesiva al sol y los factores genéticos son las principales causas del melanoma. La radiación solar daña el ADN de las células, si este daño no es reparado, se producen mutaciones que se expanden sin control. Los antecedentes familiares de cánceres cutáneos también son un factor de riesgo importante.
Se entienden por factores de riesgo de melanoma aquellos condicionantes cuya presencia se asocia con una mayor probabilidad de padecer esta enfermedad, siendo algunos de ellos controlables y otros que se nos vienen dados.
Factores de riesgo controlables
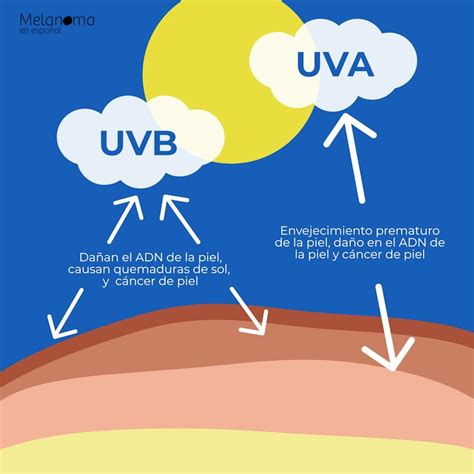
- La exposición a la luz ultravioleta: En la mayoría de melanomas, la exposición a la luz ultravioleta es el principal factor de riesgo, y es que, pese a que representan solo una pequeña parte de los rayos solares, es la responsable de los principales daños de la luz solar a la piel, ya que dañan el ADN de las células de la piel. La mejor prevención es una exposición responsable al sol. Hay que evitar la exposición prolongada sobre todo en las horas centrales del día, y usar cremas con factor protector alto en las zonas expuestas al sol (sobre todo en verano).
Factores de riesgo no controlables
- Los lunares: Tener muchos lunares o presentar lunares atípicos (nevos displásicos), aumenta el riesgo de padecer melanoma. Presencia de nevus/lunares: sólo un 20-25% de los melanomas surgen de un lunar (nevus) previo, la mayoría aparecen sobre la piel normal. A mayor número de nevus y sobre todo si son de gran tamaño y presentes desde el nacimiento (congénitos) se incrementa el riesgo de melanoma.
- Color de la piel y del pelo: Dependiendo del tipo de color de la piel, el pelo y los ojos son factores de riesgo relacionados a este tipo de cáncer. Coloración piel y cabello: cuánto más clara es la piel, ojos y pelo, más riesgo existe de melanoma. Este riesgo es especialmente alto en personas rubias y pelirrojas.
- Antecedentes familiares: Un estudio del Grupo Español de Melanoma ha determinado que aproximadamente un 7% de los casos de melanoma tienen algún criterio de riesgo familiar. Ante la presencia de algunos de estos factores de riesgo hereditario, se recomienda la derivación a una unidad de consejo genético oncológico que tenga además acceso a unidades de dermatología especializadas en lesiones pigmentadas.
- Edad y sexo: Puede aparecer a cualquier edad, aunque más de la mitad de los casos aparecen a partir de los 55 años y es más frecuente en mujeres. El MM se observa predominantemente en individuos adultos jóvenes; en las mujeres, más frecuentemente en las extremidades, y en los hombres al tronco, cabeza y cuello, aunque puede aparecer en cualquier localización cutánea.
- Mecanismos inmunes de defensa dañados: También favorecen los tumores el tener una edad avanzada, o tener los mecanismos inmunes de defensa dañados.
Tratamientos para el Melanoma
Como en otros tumores, el mejor pronóstico se logra con la extirpación precoz. En las etapas iniciales, cuando el melanoma crece en superficie y no infiltra la piel, tiene un pronóstico excelente y se cura con cirugía simple.
Junto a la cirugía, existen tratamientos médicos que mejoran el pronóstico de los pacientes. El melanoma es un tipo de cáncer de piel agresivo, pero en los últimos años, los avances médicos han mejorado tanto el diagnóstico como el tratamiento de esta enfermedad.
El tratamiento del MM localizado es la escissión quirúrgica con márgenes de seguridad. Si se demuestra afectación de los ganglios linfáticos (mediante el estudio del ganglio centinela cuando no son clínicamente palpables) habitualmente se practica una linfadenectomía regional. Puede incrementarse ligeramente la supervivencia en aquellos casos en qué está indicado el tratamiento adyuvante o complementario con interferón. La enfermedad adelantada (metástasis en órganos y vísceras) responde mal a los tratamientos con quimioterapia.
Tratamientos según el estadio
La fase de un cáncer describe la extensión de la enfermedad, lo que ayuda a determinar su gravedad y el tratamiento más adecuado. En esta etapa el tratamiento se vuelve más complejo y puede requerir intervenciones más invasivas.
De forma resumida, hay 4 estadios posibles del melanoma: I, II, III y IV. La clasificación en cada uno de estos estadios va a depender de tres factores que se denominan TNM.
- Tratamiento para estadio O (melanomas in situ): Cuando el tumor se localiza íntegramente en la epidermis, la capa más superficial de la piel, se dice que el melanoma está in situ.
- Tratamiento para melanomas en estadios I, II y III: El melanoma que se encuentra localizado y sin extenderse a los ganglios linfáticos se le clasifica en el estadio I o II. Si el melanoma se encuentra en un estadio III, esto quiere decir que ya ha alcanzado los ganglios linfáticos y se realizará una cirugía amplia del tumor primario y se diseccionará los ganglios linfáticos.
- Tratamiento para melanomas en estadio IV: Los melanomas se clasifican en el estadio IV cuando se han extendido más allá de los ganglios linfáticos regionales o a distintos órganos del cuerpo como hígado, pulmón o cerebro. En las personas que tienen una metástasis única, la cirugía es una opción cuando el estado de salud es bueno. Asimismo, cuando la metástasis es múltiple, la cirugía ya deja de ser una opción válida en casi todos los casos.
Opciones de tratamiento
- Cirugía: Suele ser el primer paso en el tratamiento del melanoma localizado. En la Clínica Universidad de Navarra son especialistas en la cirugía de Mohs, una técnica controlada al microscopio que proporciona los mejores resultados de curación. Contamos con una amplia experiencia en tratamientos quirúrgicos de gran precisión, como la cirugía de Mohs. En el caso del melanoma, puede ser necesaria la extirpación de ganglios linfáticos locales, especialmente el ganglio centinela, que suele ser el primero afectado en caso de metástasis. Existen tratamientos para todos los pacientes con melanoma. La cirugía es el tratamiento primario para todas las etapas de melanoma.
- Extirpación quirúrgica amplia: Una operación en la que se extirpa el cáncer y parte de la piel alrededor del tumor. Quizás sea necesario tomar parte de la piel de otra área del cuerpo para colocarla en el lugar donde se ha sacado el cáncer. Cirugía para extirpar el tumor completo y hasta dos centímetros de los tejidos adyacentes. Se podría llevar a cabo un injerto de la piel para cubrir la herida. Cirugía para extirpar el tumor completo y hasta tres centímetros de los tejidos adyacentes. Se podría llevar a cabo un injerto de la piel para cubrir la herida.
- Quimioterapia: Debido a que el melanoma tiene un índice de recaídas del 50 al 80%, se utiliza la quimioterapia como tratamiento coadyuvante para reducir este riesgo. La quimioterapia consiste en el uso de medicamentos para destruir las células cancerosas. La quimioterapia puede ser ingerida por pastillas, o puede introducirse en el cuerpo con una aguja en una vena o músculo. Se dice que la quimioterapia es un tratamiento sistémico porque los medicamentos se introducen al torrente sanguíneo, viajan a través del cuerpo y pueden destruir células cancerosas en todo el cuerpo. Si el melanoma ocurre en un brazo o pierna, la quimioterapia puede administrarse con una técnica llamada perfusión arterial aislada. Con este método, los medicamentos de la quimioterapia se ponen directamente en el torrente sanguíneo del brazo o pierna donde se encuentra el melanoma. Esto permite que la mayor parte del medicamento llegue directamente al tumor. Sin embargo, la quimioterapia no ha demostrado ser efectiva en el tratamiento de melanoma.
- Radioterapia: La radioterapia no suele indicarse como tratamiento principal del melanoma. La radioterapia consiste en el uso de rayos X de alta energía para destruir las células cancerosas y reducir los tumores.
- Terapia biológica (Inmunoterapia): El propósito de la terapia biológica es el de tratar que el cuerpo combata el cáncer. En esta terapia se emplean materiales hechos por el cuerpo o fabricados en un laboratorio para impulsar, dirigir o restaurar las defensas naturales del cuerpo contra la enfermedad. El tratamiento biológico también se conoce como terapia modificadora de la respuesta biológica o inmunoterapia (BRM).
- Vacunas personalizadas: En el Laboratorio GMP de la Clínica Universidad de Navarra se elaboran vacunas personalizadas con células dendríticas autólogas cargadas con antígenos tumorales del propio paciente.
- Terapia dirigida: La terapia dirigida se basa en medicaciones orales (píldoras o comprimidos, según el medicamento) que bloquean específicamente a BRAF cuando está mutado, y a una proteína relacionada con BRAF que se llama MEK. Cuando se bloquean ambas (cada una con un fármaco específico), el melanoma reduce su tamaño en la mayoría de sus casos y el paciente tiene mejores expectativas de supervivencia que si no se hiciera, o si sólo se bloqueara una de ellas. Son fármacos que se pueden tomar en casa pero que se dispensan en las farmacias de los hospitales.
Prevención del Melanoma
La prevención primaria, es decir, aquella actitud a desarrollar para evitar la aparición de un MM incluye fundamentalmente evitar una excesiva irradiación ultravioleta tanto solar como artificial (rayos UVA), sobretodo evitar las quemaduras solares. Es muy importante evitar esta irradiación durante la infancia. La prevención secundaria consiste en realizar un diagnóstico precoz.
Aunque algunos factores de riesgo, como la edad, la raza, y los antecedentes familiares, no se pueden controlar, existen medidas preventivas que puedes adoptar para reducir el riesgo.
Consejos para la prevención
- Autoexamen de la piel: Conocer bien tu piel es clave para detectar cualquier cambio sospechoso. Es recomendable que revises periódicamente tus lunares, pecas y marcas, buscando cualquier cambio en su tamaño, color o forma.
- Protección solar: Evitar la exposición prolongada al sol, especialmente en las horas centrales del día. Utilizar protector solar con un factor de protección alto.
- Revisiones dermatológicas: Las personas que tengan "pecas" que hayan hecho alguna clase de cambio, tengan alguna peca que sea completamente diferente del resto o cumplan la denominada regla ABCD pidan consulta al médico. En el diagnóstico precoz de melanoma es fundamental un control estrecho de los lunares, mediante la autovigilancia por el propio paciente y mediante los controles periódicos por el dermatólogo.
En HM Hospitales, contamos con un equipo de dermatólogos expertos en la detección y tratamiento del melanoma. Si observas cambios sospechosos en tu piel o tienes factores de riesgo para el melanoma, no dudes en contactar con nuestros especialistas. Además, en HM Hospitales no solo nos centramos en el tratamiento, sino también en la prevención y la educación.
Tu piel merece atención experta.
Recuerda, este artículo tiene un fin divulgativo y no sustituye la consulta médica.