El melanoma maligno es el tipo de cáncer de piel más invasivo y peligroso, con capacidad de extenderse rápidamente a otros órganos. Esta velocidad de crecimiento significa que el tiempo es un factor crítico: lo que podría parecer una pequeña mancha en la piel puede evolucionar rápidamente si no se trata.
Aunque el melanoma representa solo alrededor del 1% de todos los cánceres de piel, es responsable de la gran mayoría de las muertes relacionadas con este tipo de cáncer.
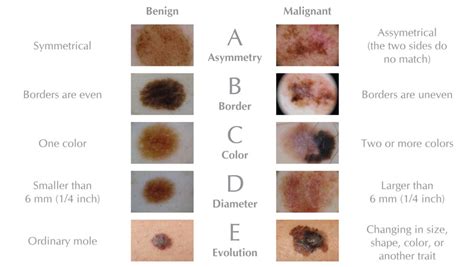
Signos ABCDE del melanoma. Fuente: Centros para el Control y la Prevención de Enfermedades (CDC)
¿Qué es el Melanoma?
El melanoma cutáneo, conocido también como melanoma maligno, es un cáncer que se origina en los melanocitos, que son las células que dan color a la piel a través de la producción de melanina. Esta producción de melanina es un mecanismo de defensa de la propia piel ante el sol y sus radiaciones.
El melanoma puede aparecer en cualquier parte de la piel, especialmente en el pecho y la espalda en el caso de los hombres; y en las piernas, en el caso de las mujeres. También es común que aparezcan en el cuello y el rostro. Sin embargo, esto no significa que no puedan formarse en otras partes del cuerpo como los ojos, la boca o los genitales, pero no suele ser muy habitual.
Normalmente, este tipo de tumores tienen color café o negro, puesto que sus células continúan produciendo melanina, aunque, si han dejado de hacerlo, pueden ser de color rosado o incluso blancos.
Se trata del cáncer de piel menos común, pero, al mismo tiempo, del más peligroso, porque es más propenso a propagarse a otras partes del cuerpo o tejidos.
Pronóstico y Detección Temprana
El pronóstico del melanoma depende en gran medida del momento en que se detecta la enfermedad. Cuando se identifica en sus etapas más tempranas, el melanoma tiene una tasa de curación excepcionalmente alta, alcanzando el 90% de éxito en el tratamiento. Sin embargo, la situación cambia cuando el melanoma se diagnostica en fases más avanzadas.
El éxito del tratamiento está directamente relacionado con la profundidad del crecimiento canceroso en la piel. Cuanto más profundo haya penetrado el tumor en las capas de la piel, más complejo se vuelve el tratamiento y menor es la probabilidad de curación completa.
Sin tratamiento, el melanoma continúa creciendo en profundidad y anchura. Con el tiempo, puede ulcerarse, sangrar y causar molestias.
Consecuencias de No Tratar el Melanoma
El melanoma maligno, si no se trata, sigue un patrón de crecimiento agresivo que puede tener consecuencias graves. Una de las características más preocupantes del melanoma es su habilidad para extenderse a cualquier órgano del cuerpo.
Esto significa que sin intervención médica, las células cancerosas pueden viajar desde la piel hacia otros tejidos y órganos a través del sistema linfático o el torrente sanguíneo.
Cuando el melanoma se propaga, puede afectar a múltiples órganos y sistemas del cuerpo. Los lugares donde el cáncer se ha extendido se denominan cánceres secundarios o metástasis.
Aproximadamente el 30% de los melanomas se originan en lunares existentes, pero la mayoría, el 70%, comienzan en piel de apariencia normal. Esta es una información crucial porque significa que no basta con vigilar únicamente los lunares que ya tenemos; debemos estar atentos a cualquier nueva marca o cambio en toda la superficie de nuestra piel.
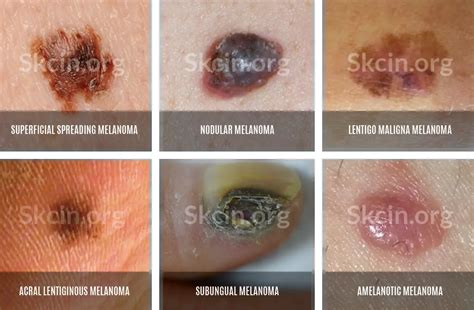
Estadios del melanoma. Fuente: Wikipedia
Complicaciones del Melanoma
El melanoma maligno puede presentar diversas complicaciones, especialmente cuando la enfermedad progresa o se diagnostica en etapas avanzadas. Las personas que han tenido melanoma también presentan un riesgo más elevado de desarrollar melanoma ocular, un tipo de cáncer que afecta a los ojos. Por este motivo, además de las revisiones dermatológicas regulares, es importante realizar controles oftalmológicos periódicos.
Otra complicación significativa es el riesgo de recurrencia. Haber tenido un melanoma aumenta considerablemente las probabilidades de desarrollar otro en el futuro. Esto significa que incluso después de un tratamiento exitoso, los pacientes deben mantener una vigilancia constante de su piel y continuar con medidas rigurosas de protección solar.
Además, algunos tratamientos para el melanoma, como ciertos fármacos de quimioterapia, pueden tener efectos secundarios que incluyen fotosensibilidad, lo que significa que la piel se vuelve más sensible a la luz solar.
Impacto en la Vida Diaria
Recibir un diagnóstico de melanoma maligno puede cambiar muchos aspectos de la vida diaria de una persona. El impacto emocional suele ser uno de los más significativos. Es completamente normal sentir shock, incertidumbre y ansiedad al conocer el diagnóstico.
La vida después del melanoma requiere cambios importantes en los hábitos diarios, especialmente en relación con la exposición al sol. Las personas que han tenido melanoma deben evitar pasar mucho tiempo al aire libre y ser extremadamente cuidadosas con la protección solar.
Existen recomendaciones específicas que los pacientes deben seguir para proteger su piel. Es importante evitar salir al exterior entre las 11 de la mañana y las 3 de la tarde en el Reino Unido, cuando el sol es más fuerte. En países con mayor intensidad solar, este horario puede variar, siendo recomendable evitar el sol entre las 10 de la mañana y las 4 de la tarde.
Las medidas de protección diarias incluyen el uso de ropa de tejido tupido de algodón, mangas largas, pantalones largos, sombreros de ala ancha que protejan la cara y el cuello, y gafas de sol para proteger los ojos. Cada vez que se sale al exterior, es necesario aplicar un protector solar de amplio espectro, que proteja contra los rayos UVA y UVB, con un factor de protección solar (FPS) de al menos 30.
La vigilancia constante de la piel se convierte en parte de la rutina. Los pacientes deben revisar cada parte de su piel al menos una vez al mes, buscando cualquier marca nueva o cambios en las existentes. Esto incluye examinar áreas que no siempre son fáciles de ver, como la espalda, el cuero cabelludo o la planta de los pies.
Cómo detectar rápidamente un melanoma en la piel | Dr. Juan
En el ámbito social y de las relaciones, el melanoma puede crear tensiones. Algunas personas del entorno pueden sentir miedo de las emociones que podría despertar hablar sobre el cáncer y prefieren no mantener conversaciones al respecto. Pueden preocuparse de que el paciente no sea capaz de afrontar su situación o temer decir algo inadecuado.
El aspecto físico también puede verse afectado. Las cicatrices de las cirugías, los cambios en la piel debido a los tratamientos y la necesidad constante de cubrirse del sol pueden influir en cómo se siente una persona consigo misma.
La vuelta a las actividades físicas y el ejercicio también puede verse modificada. Aunque mantenerse activo es beneficioso para la salud general y el bienestar emocional, es necesario adaptar las actividades para evitar la exposición solar excesiva.
Importante: Nunca se deben utilizar camas de bronceado o cabinas de rayos UVA después de haber tenido melanoma. Estos dispositivos emiten radiación ultravioleta que aumenta significativamente el riesgo de desarrollar otro melanoma.
Apoyo Familiar y Ensayos Clínicos
El diagnóstico de melanoma maligno no solo afecta al paciente, sino también a toda su familia y círculo cercano. Los ensayos clínicos representan una decisión importante en el enfoque del tratamiento del melanoma.
Para muchos pacientes, la posibilidad de participar en un ensayo clínico puede ofrecer acceso a tratamientos innovadores que aún no están disponibles de forma general. Los familiares pueden ayudar al paciente en la búsqueda de información sobre ensayos clínicos disponibles. Esto incluye investigar qué estudios están activos, para qué estadios de melanoma son apropiados, dónde se están llevando a cabo y cuáles son los criterios de elegibilidad.
La preparación para la participación en un ensayo clínico también requiere apoyo práctico. Los familiares pueden acompañar al paciente a las citas con los médicos especialistas, ayudar a tomar notas durante las consultas y formular preguntas que el paciente, debido al estrés o la ansiedad, podría olvidar.
El aspecto emocional del apoyo familiar es igualmente crucial. Muchas personas necesitan hablar sobre cómo se sienten respecto a su diagnóstico y tratamiento. Los familiares pueden ayudar permitiendo que el paciente exprese sus miedos, dudas y esperanzas en un entorno seguro y comprensivo.
Los familiares también deben estar informados sobre las necesidades prácticas del paciente durante el tratamiento. Esto incluye comprender las medidas de protección solar que el paciente debe seguir y ayudar a implementarlas en la vida cotidiana.
Es fundamental que los familiares también cuiden de su propia salud mental y emocional. Apoyar a alguien con melanoma puede ser agotador y generar estrés, ansiedad y preocupación.
Los familiares pueden ayudar al paciente a conectarse con recursos de apoyo adicionales. Esto incluye enfermeras especializadas en oncología, que pueden proporcionar información valiosa y apoyo emocional, así como señalar recursos locales disponibles.
En el contexto de los ensayos clínicos, los familiares pueden ayudar con la logística práctica. Muchos ensayos requieren visitas frecuentes al hospital o centro de investigación, y los familiares pueden proporcionar transporte, acompañamiento y apoyo durante estos desplazamientos.
Finalmente, es importante que la familia comprenda que el objetivo no es “arreglar” o “resolver” los sentimientos del paciente, sino simplemente estar presentes, escuchar y ofrecer apoyo incondicional.
¿Quién Padece Melanoma?
Aunque el melanoma constituye menos del 2% de los casos de cáncer de piel, es la causa de la gran mayoría de muertes por este tipo de cáncer, de acuerdo a datos de la American Cancer Society. En concreto, provoca seis de cada siete muertes por cáncer de piel, según datos de la guía “Prevención y tratamiento del melanoma”, publicada por la Consellería de Salud de la Generalitat Valenciana.
El riesgo de padecerlo aumenta con los años, ya que la edad promedio al momento del diagnóstico es de 61 años, aunque se trata también de uno de los cánceres más comunes entre los menores de 30 años.
Por otra parte, aunque afecta tanto a hombres como a mujeres, es más frecuente entre estas hasta la edad de 40 años y, posteriormente, afecta en mayor medida a los varones.
En España, se considera uno de los tumores emergentes y su incidencia se ha incrementado de forma progresiva durante las últimas décadas, llegando a ser considerada alta. Según la Academia Española de Dermatología y Venereología (AEDV), en los próximos veinte años el número de diagnósticos por esta enfermedad en España se habrá duplicado.
Tipos de Melanoma
Las principales variantes del melanoma son las siguientes:
- Melanoma de extensión superficial: Es el más común en la raza blanca. Aparece hacia la cuarta o quinta década de vida, sobre piel en la que ha habido una exposición solar intermitente. Suele manifestarse como una mancha de color no homogéneo que aparece sobre un nevus (lunar) preexistente o sobre la piel normal.
- Melanoma nodular: Es el segundo más común en la raza blanca y aparece con más frecuencia en varones. Lo más habitual es que se desarrolle en el tronco, pero puede aparecer en cualquier parte del cuerpo con forma de nódulo sobreelevado que crece muy rápidamente, en semanas o meses. Suele ser muy oscuro, aunque no siempre, y con frecuencia se produce sangrado o ulceración.
- Melanoma sobre lentigo maligno: Afecta a las personas en torno a los 70 u 80 años y está relacionado con la exposición solar crónica (daño por el sol), por lo que aparece generalmente en la cara. La lesión suele empezar como una mancha hiperpigmentada que puede tener muchos años de evolución.
- Melanoma lentiginoso acral: Suele afectar a las personas de unos 60 años y es el melanoma más frecuente en la raza negra. Aparece en la palma de las manos o en las plantas de los pies e, incluso, existe una variedad que se manifiesta como una banda pigmentada en la uña.
Causas y Factores de Riesgo
Como afirman expertos de la Clínica Universidad de Navarra, la exposición excesiva al sol, la aparición de quemaduras solares, así como los factores genéticos constituyen las principales causas de desarrollo de melanoma. En concreto, la radiación solar daña el ADN de las células, y los cánceres de piel comienzan cuando ese daño se produce en los genes que controlan el crecimiento de las células de la piel, que se expanden sin control.
Por tanto, existen los siguientes factores de riesgo de desarrollar melanoma:
- El fenotipo cutáneo: Las personas de ojos claros, piel blanca y cabello rubio o rojizo tienen un mayor riesgo de padecer melanoma, así como aquellas con presencia de múltiples nevus comunes (conocidos como lunares) o atípicos.
- La exposición al sol: La luz ultravioleta produce cambios en el ADN celular y una estimulación de los melanocitos, los cuales, ante esta agresión, tienen dos mecanismos de defensa. Por un lado, el aumento de la producción de melanina, con el que la piel se oscurece. Y por otro lado, también reparan los daños en el ADN. Cuando la exposición al sol es excesiva, se sobrepasa esta capacidad de defensa de los melanocitos, que empiezan a multiplicarse de forma descontrolada, dando lugar al melanoma.
- La edad: De acuerdo a la American Cancer Society, el riesgo de melanoma aumenta con la edad, pero al mismo tiempo, es uno de los cánceres más comunes en los adultos jóvenes, sobre todo en las mujeres.
- Los antecedentes personales de melanoma u otros cánceres cutáneos: Una persona que ha padecido melanoma tiene un mayor riesgo de padecer melanoma nuevamente.
- Los antecedentes familiares: Ente el 8% y el 12% de los casos de melanoma presenta antecedentes familiares.
Síntomas del Melanoma
El melanoma suele presentarse como una lesión pigmentada previa (nevus o lunares), que empieza a crecer de forma incontrolada. Los expertos recomiendan prestar atención a los siguientes signos (criterios ABCDE) a la hora de detectar un melanoma que se parezca o asocie a un lunar:
- Asimetría: Cuando se compara una mitad del nevus con la otra y se ven diferentes.
- Bordes irregulares o escalonados.
- Color no-homogéneo: Puede variar de coloración, con partes marrones, negras o incluso azules o blancas.
- Diámetro superior a seis milímetros: Es poco frecuente lo contrario.
- Evolución: Se producen cambios en el tamaño, forma, color, relieve o síntomas del nevus como picor, dolor o sangrado.
Así mismo, también debe vigilarse la aparición de una lesión diferente a otras previas. Por ejemplo, que sea más negra o roja que otras que ya se tienen.
Estadios del Melanoma
La Clínica Universitaria de Navarra distingue cuatro estadios de evolución del melanoma:
- Estadio I: En el estadio IA, el tumor no mide más de un milímetro de grosor, no presenta ulceración y se halla en la epidermis. En el estadio IB, el tumor es un poco más profundo o sigue siendo superficial, pero existe ulceración.
- Estadio II: El tumor ha superado los dos milímetros y se ha adentrado en el tejido subcutáneo. Puede presentar o no ulceración.
- Estadio III: El tumor puede ser de cualquier grosor, con ulceración o sin esta. Se ha extendido a un vaso linfático y existe la posibilidad de que se haya propagado también hacia los ganglios linfáticos más cercanos.
- Estadio IV: El cáncer se ha propagado a través de la sangre hasta otras partes del cuerpo como el intestino delgado, los huesos, el hígado, el pulmón o el cerebro.
Tratamiento del Melanoma
Al igual que otros tipos de cáncer de piel, el melanoma suele ser curable en sus etapas iniciales, pero, si no se detecta de manera precoz, cuenta con más probabilidades de extenderse a otras partes del cuerpo que los otros tumores de la piel. En concreto, las tasas de curación se acercan al 90% en las fases iniciales del tumor, de acuerdo a la guía “Prevención y tratamiento del melanoma”, de la Consellería de Salud Valenciana. Por este motivo, es fundamental una detección precoz.
El propio paciente debe seguir una rutina de autoexploración de la piel cada uno o dos meses y acudir a su dermatólogo cuando observe lesiones sospechosas.
De acuerdo con la Academia Española de Dermatología y Venerología (AEDV), el tratamiento fundamental y, a menudo, el único necesario, es una cirugía con la que se extirpa por completo el tumor con los márgenes adecuados. La intervención, que también sirve para confirmar el diagnóstico, puede llevarse a cabo a menudo con anestesia local y sin ingreso posterior, aunque en ocasiones, dependiendo del tamaño y ubicación de la lesión, puede ser necesaria anestesia total y una estancia hospitalaria breve.
Posteriormente, se analiza la pieza completa y, en ocasiones, pueden ser necesarias pruebas complementarias como análisis de sangre, una radiografía del tórax, una ecografía abdominal, una tomografía axial computarizada (TAC), una ecografía ganglionar, o una resonancia magnética cerebral, de cabeza y cuello.
Por último, puede realizarse también una biopsia selectiva del ganglio centinela (BSGC) para la estadificación del melanoma. En algunos casos, dependiendo de factores como el estadio del tumor en el momento del diagnóstico, pueden ser necesarios otros tratamientos como quimioterapia, radioterapia o inmunoterapia.
Así mismo, tras el tratamiento o intervención, y para asegurarse de que el cáncer no reaparezca, el paciente debe realizar un seguimiento continuo y acudir al dermatólogo de manera regular, para que este realice una exploración completa de la piel y, si fuera preciso, de los ganglios linfáticos.
10 Consejos para Prevenir el Melanoma
La mejor manera de luchar contra el melanoma es la prevención y protección frente al sol ( radiación ultravioleta A) y la detección precoz. Resulta crucial, por tanto, seguir las siguientes recomendaciones en nuestra vida diaria:
- Evita la exposición solar en las horas centrales del día.
- Utiliza fotoprotectores que te protejan frente a la radiación UVA, UVB e IR-A.
- Consulta los índices ultravioleta e infrarrojos.
- Cuidado al aire libre.
- Protege tu cuerpo con la ropa adecuada.
- Usa gafas de sol para evitar los daños oculares.
- Protege a los niños del sol.
- Huye de las salas de bronceado.
- Observa de cerca tu piel.
- Acude al dermatólogo periódicamente.
Tratamientos Sistémicos y Avances Recientes
El tratamiento farmacológico del melanoma no había tenido avances relevantes hasta 2010. Desde entonces han aparecido diversos tipos de tratamientos que mejoran significativamente las posibilidades de respuesta y de supervivencia respecto a los que teníamos hasta ahora.
Ricardo Ruiz trae a colación los nuevos protocolos para el cáncer de piel diseminado, especialmente el melanoma metastásico, aportados en la última reunión de la Sociedad Europea de Oncología Médica (ESMO), que se celebró la semana pasada.
"Para estos melanomas más avanzados y que se han diseminado disponemos de medicamentos que no atacan directamente al tumor, sino que potencian las defensas del paciente para que sea nuestro propio cuerpo el que luche contra las células malignas (nivolumab, pembrolizumab, cemiplimab y avelumab, que son los fármacos llamados anti PD1). En este congreso se presentaron estudios donde se demostraron la eficacia de la combinación de estos nuevos fármacos y su influencia en la mayor supervivencia de estos enfermos".
El especialista ha abundado también en la potencial toxicidad inmunomediada de estos tratamientos, algo que debe controlarse por diferentes especialistas.
A continuación, se presenta una tabla con algunos de los tratamientos sistémicos utilizados en melanoma avanzado:
| Tratamiento | Mecanismo de Acción | Indicación |
|---|---|---|
| Nivolumab | Inhibidor de PD-1 | Melanoma avanzado |
| Pembrolizumab | Inhibidor de PD-1 | Melanoma avanzado |
| Dabrafenib/Trametinib | Inhibidores de BRAF y MEK | Melanoma metastásico BRAF mutado |
También es importante saber que el éxito de las terapias dirigidas y de la inmunoterapia no ha sido tan rotundo en el manejo de los pacientes con otro tipo de melanomas como los melanomas de mucosas, el melanoma acral o el melanoma uveal y el desarrollo de fármacos eficaces en el tratamiento de estos tumores continúa siendo una actividad pendiente.