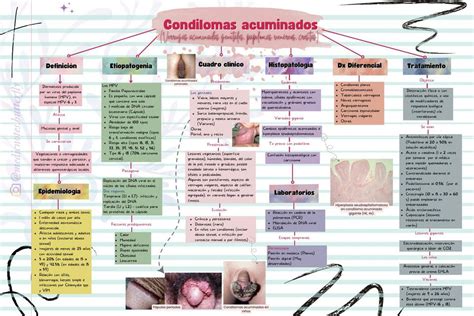
Desde el punto de vista dermatológico denominamos verruga a una lesión cutánea causada por alguno de los Virus del Papiloma Humano. Las verrugas son formaciones cutáneas sobreelevadas sobre la piel, de diferentes formas, coloraciones y tamaños. Cualquier verruga es de origen vírico y, por tanto, se contagian por contacto con piel infectada, son benignas y no suelen causar demasiados síntomas, en ocasiones picor.
En el ámbito de la salud íntima femenina, existen muchas condiciones que pueden generar preocupación e incertidumbre. Una de ellas son las verrugas genitales, conocidas médicamente como condilomas acuminados. Es natural sentir inquietud al descubrir cualquier alteración en nuestra zona íntima. Sin embargo, es fundamental entender que los condilomas son una de las infecciones de transmisión sexual (ITS) más frecuentes y, aunque benignos, requieren de nuestra atención y un manejo adecuado.
Es importante destacar que existen más de 200 tipos de VPH, y solo un grupo reducido de ellos son responsables de las verrugas genitales, generalmente los tipos de bajo riesgo, como el VPH-6 y el VPH-11. Las verrugas genitales las causan los tipos de VPH 6 y 11.
Las verrugas genitales fueron descritas hace siglos. Los romanos llamaban "higos" a las lesiones condilomatosas perianales y las consideraban como un signo inequívoco de practicar relaciones receptivas anales. Posteriormente disminuyó la incidencia de infección por virus del papiloma humano (VPH) durante toda la Edad Media, posiblemente debido a la menor tolerancia que existía en la sociedad, situación que persistió durante el puritanismo y la revolución industrial. No se consideró su transmisión sexual hasta 1956, cuando se comprobó la aparición frecuente de verrugas genitales en los soldados de la guerra de Corea que habían tenido relaciones sexuales con mujeres afectas de condilomas. La naturaleza infecciosa del VPH no fue descrita hasta 1894. Se supuso causada por un virus en 1907 pero el virus del papiloma humano (VPH) no fue observado en el microscopio electrónico hasta 1949.
Los condilomas acuminados constituyen una de las enfermedades de transmisión sexual más frecuentes en todo el mundo. Cerca del 1% de los adultos con vida sexual activa ha padecido o padece verrugas venéreas. Los urólogos tratamos alteraciones del pene desde la fimosis del niño hasta disfunciones sexuales en la madurez, sin embargo no siempre sabemos detectar una infección subclínica por VPH de alto riesgo en varones cuyas parejas tienen lesiones preneoplásicas e incluso cáncer de cuello de útero, vulva o vagina.
La infección por VPH puede ser clínica (las verrugas de los genitales) y subclínica (demostrable tras la aplicación de ácido acético al 5%) en cervix, vagina, vulva, periné, ano y pene. También puede incluir una asociación del VPH con neoplasias intraepiteliales de la vulva, vagina, ano, cervix y pene; y con la Papilomatosis Juvenil Laríngea que aparece años después de un parto vaginal de mujeres con infección clínica evidente en vagina, cervix o vulva. Recientemente se ha demostrado la presencia de DNA de VPH en prácticamente cualquier neoplasia escamosa de los tractos genitales masculinos y femeninos. Debido a estas asociaciones con enfermedades malignas, el diagnóstico y tratamiento de la infección por VPH ha adquirido mayor importancia.
Transmisión y Factores de Riesgo
La transmisión del HPV se produce por contacto directo de mucosas de una persona que tiene la infección a otra que no. La infección por VPH se relaciona con otras enfermedades de transmisión sexual (ETS) y su prevalencia se correlaciona con la promiscuidad sexual. Son factores de riesgo asociados con la infección por VPH el número de parejas sexuales, la frecuencia coital, si la pareja sexual tiene verrugas genitales, el número de otras parejas sexuales de la pareja sexual y las infecciones por otras ETS.
El pico de frecuencia ocurre entre los 15 y los 35 años. El virus penetra en la piel o mucosa genital mediante microtraumatismos. Para la infección es necesaria la presencia del virus junto con fricción, maceración o mínimas fisuras en la superficie de la piel. Se encuentran VPH con mayor frecuencia en el tracto genital, periné y ano. También se puede encontrar en las mucosas de la conjuntiva, nasal, orofaringe, laringe, oral, labios y mucosa traqueobronquial.
Desde el momento del contagio hasta la aparición de las verrugas pueden pasar entre 6 semanas y 6 meses. Puede contagiar cualquier persona portadora del virus, con o sin verrugas Hay portadores del virus que nunca desarrollaran las verrugas.
El periodo de incubación del HPV (tiempo transcurrido desde contacto hasta la aparición de verrugas) varía entre 3 semanas y 8 meses, con una media de dos meses. Un 40% se soluciona espontáneamente en los 5 meses siguientes.
Es tan común que se estima que la mayoría de las personas sexualmente activas contraerán el VPH en algún momento de sus vidas. Es importante saber que la aparición de las verrugas no siempre es inmediata tras la infección. El periodo de incubación puede variar desde semanas hasta meses o incluso años, lo que dificulta determinar el momento exacto o la pareja de la que se contrajo la infección.
No usar medidas de barrera como el preservativo. Aunque el preservativo no protege del contagio del virus del papiloma humano (HPV) aunque sí disminuye el riesgo del contagio.
Síntomas y Diagnóstico
En muchos casos, los condilomas acuminados son asintomáticos, es decir, no causan molestias. Sin embargo, cuando son visibles, pueden presentarse de diversas formas:
- Pequeñas protuberancias o bultos de color carne, rosados o blanquecinos.
- Superficie rugosa, con apariencia similar a la de una coliflor.
- Pueden ser únicos o múltiples, y variar en tamaño.
- Localización común en la vulva, vagina, cuello uterino, periné (área entre la vagina y el ano), ano, muslos, y en hombres, pene o escroto.
En ocasiones, pueden causar picazón, ardor, sangrado leve o molestias durante las relaciones sexuales, especialmente si se irritan o crecen mucho. Las verrugas genitales pueden no dar síntomas, o causar aumento de flujo vaginal, prurito genital o sangrado genital durante o después de mantener relaciones sexuales.
El examen físico del tracto genital es sencillo y no invasivo pero sólo diagnostica el 10% de las infecciones. Los estudios citológicos son un método barato de llegar al diagnóstico de infección por VPH. Se suele hallar coilocitosis, discariosis, células atípicas parabasales y multinucleación. La histología de las verrugas genitales muestra: hiperplasia de las células basales, papilomatosis, coilocitosis y paraqueratosis. La coilocitosis es el signo patogneumónico de infección por VPH.
La penescopia es el procedimiento que permite el diagnóstico de la infección por VPH en el varón. La penescopia consiste en la visualización mediante magnificación del pene, meato uretral hasta fosa navicular y, en ocasiones del escroto y ano tras la aplicación durante 5 minutos de unas gasas impregnadas en una solución de ácido acético al 5%. Para la visualización es útil cualquier instrumento de magnificación que dé 3 a 5 aumentos: lupa, vulvoscopio o gafas de aumento. Los condilomas acuminados son visibles a simple vista sin magnificación.
Verrugas Genitales: Tratamiento para una salud intima impecable
Una citología cervico-vaginal teñida con la técnica de Papanicolau es un test de screening dirigido a detectar los cambios precancerosos del cuello uterino. Si en una prueba de Papanicolaou (Citología de cervix) se detectan cambios en las células sospechosos de atípias, el siguiente paso normalmente es una colposcopia y una biopsia de cualquier área anormal.
Tratamiento y Prevención
Es crucial entender que el tratamiento de los condilomas acuminados no elimina el VPH del cuerpo, sino que se centra en eliminar las verrugas visibles. El virus puede permanecer latente en el organismo, y las verrugas pueden reaparecer. Sin embargo, en muchos casos, el sistema inmunitario de la persona puede eliminar el virus con el tiempo.
En cuanto a las verrugas víricas, se pueden abordar con tratamiento médico mediante diferentes productos antivíricos o inmunomoduladores aplicados sobre la lesión o con tratamiento mecánico: vaporización láser o escisión quirúrgica con bisturí frio o electrobisturí.
Existen varios tratamientos para los condilomas, pero el porcentaje de recurrencia alcanza el 65% y su control debe prolongarse por más de 6 meses. La vaporización con láser de CO2 o con láser de diodo está considerada más eficaz y mejor tolerada, con un porcentaje de recurrencia del 9%. Esta eficacia se sustenta en dos hechos. Por un lado, la destrucción del virus presente en la lesión. Por el otro, la vaporización de las células epidérmicas del entorno, necesarias para la reaparición del condiloma. En la mayoría de los casos la cicatrización no deja marcas. Debe controlarse su evolución y evitar la reinfección.
Actualmente, existe una vacuna para los principales tipos de virus del Papiloma Humano, los que tienen mayor riesgo de transformación maligna y los que causan las verrugas genitales, se vacuna a los niños y a las niñas 12 años, pero cualquier persona sexualmente activa que quiera prevenir estas infecciones se puede vacunar, consulta con tu médico de referencia los pros y contras y las indicaciones de la vacuna.
El estar vacunados no hace menos necesario el uso de protección en las relaciones sexuales y es imprescindible que las mujeres hagan su prueba Papanicolau o exámenes de papiloma humano regularmente.
La prevención es fundamental. Aquí las estrategias más importantes:
- Vacunación contra el VPH: Es la herramienta más eficaz para prevenir la infección por los tipos de VPH que causan verrugas genitales y la mayoría de los cánceres relacionados con el VPH. Se recomienda tanto para mujeres como para hombres, idealmente antes del inicio de la actividad sexual.
- Uso consistente y correcto del preservativo: Si bien no ofrece una protección del 100% contra el VPH (ya que el virus puede estar presente en zonas no cubiertas por el condón), reduce significativamente el riesgo de transmisión de muchas ITS, incluido el VPH.
- Prácticas sexuales seguras: Limitar el número de parejas sexuales y comunicarse abiertamente con ellas sobre la salud sexual.
- Revisiones ginecológicas regulares: Un seguimiento periódico permite la detección temprana de cualquier anomalía, incluyendo verrugas o cambios en el cuello uterino asociados al VPH de alto riesgo.
Las verrugas genitales pueden desaparecer sin tratamiento. El tratamiento médico consiste en la aplicación de una pomada que se aplica varias veces durante la semana.
En nuestra clínica ginecológica en Santander, ofrecemos diversas opciones de tratamiento, personalizadas según el tamaño, la ubicación y el número de verrugas, así como las preferencias de la paciente:
| Tipo de Tratamiento | Descripción | Ventajas | Consideraciones |
|---|---|---|---|
| Crioterapia | Aplicación de nitrógeno líquido para congelar y destruir las verrugas. | Procedimiento rápido en consulta, mínimamente invasivo. | Puede requerir varias sesiones. Molestias leves post-tratamiento. |
| Electrocoagulación | Uso de corriente eléctrica para quemar las verrugas. Se realiza bajo anestesia local. | Eficaz para verrugas más grandes o persistentes. | Requiere anestesia local. Posible formación de costras. |
| Láser CO2 | Utilización de un haz de luz láser para vaporizar las verrugas. | Preciso, útil para verrugas extensas o en zonas delicadas. | Suele requerir anestesia local. Mayor coste. |
| Escisión Quirúrgica | Extirpación de las verrugas mediante cirugía (corte con bisturí). | Eliminación inmediata de las verrugas. Permite análisis histológico. | Suele requerir anestesia local y puntos de sutura. Riesgo de cicatrices. |
| Tratamientos Tópicos (cremas) | Aplicación de cremas con medicamentos como Imiquimod o Podofilotoxina. | Autoadministración en casa. Menos invasivo. | Puede causar irritación local. Requiere paciencia y seguimiento médico. No apto para todas las localizaciones. |
La elección del tratamiento dependerá de una valoración individualizada en nuestra consulta de tratamiento incontinencia Santander y salud íntima.