La queratosis actínica (QA) es un motivo de consulta frecuente tanto en atención primaria como en atención especializada. Supone el tercer o cuarto motivo más frecuente de consulta en dermatología, llegando a representar hasta un 5-6% de los pacientes atendidos. Además, se ha observado que esta prevalencia ha ido en aumento en los últimos 10 años, en comparación con otras dermatosis, y se prevé que seguirá aumentado por la mayor esperanza de vida y por los cambios de hábitos de exposición solar acontecidos desde mediados del siglo pasado.
El objetivo de este artículo es actualizar los conceptos de QA y de campo de cancerización, y exponer las herramientas terapéuticas disponibles actualmente, con un enfoque especial en el tratamiento con imiquimod.
Epidemiología de la Queratosis Actínica
En Europa, el 34% de los hombres y el 18% de las mujeres mayores de 70 años tienen QA. En España, un estudio reciente refleja que la tasa de prevalencia cruda de QA fue del 28,6%, incrementándose al 60,4% en los mayores de 80 años. La prevalencia fue mayor en hombres que en mujeres. La región geográfica con una mayor prevalencia se dio en la costa mediterránea (31,4%), seguido de la región Sur (28,1%) y el Norte (27,5%). La ubicación más común para QA fue la cara (77,3%), seguido por el cuero cabelludo (32%). A pesar de estos datos, se cree actualmente que la QA continúa siendo una patología infradiagnosticada.
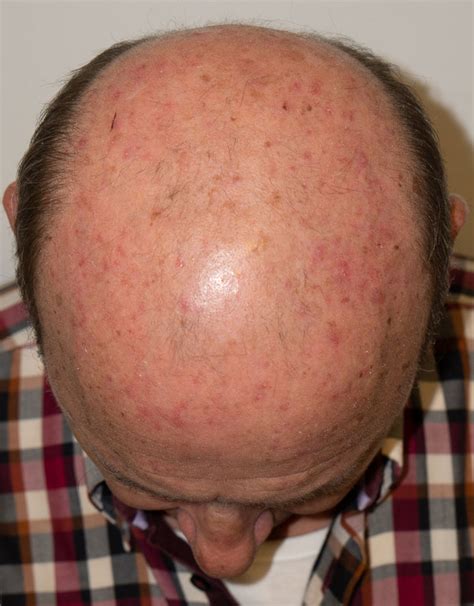
Evolución Conceptual: Campo de Cancerización
La relación de la QA con el carcinoma epidermoide invasivo cutáneo (CEIC) se conoce desde hace años. Aproximadamente un 60% de los CEIC se desarrollan sobre QA clínicamente evidentes. Muchos expertos consideran la QA como un verdadero carcinoma escamoso cutáneo in situ (CEC in situ) al compartir características morfológicas y cambios citogenéticos. Ambos procesos tienen en común la atipia de los queratinocitos y las alteraciones genéticas, entre las que destacan las mutaciones del gen supresor tumoral p53, considerado el «guardián del genoma», crucial para inducir apoptosis.
Hoy en día aún no conocemos los mecanismos implicados en la transformación a CEIC de una QA; sabemos que muchas QA persisten sin cambios durante largos periodos, otras involucionan espontáneamente, aunque entre el 15 y el 53% de estas recidivan dentro de los 12 meses siguientes y algunas se transforman en CEIC. Actualmente no podemos predecir qué lesiones se transformarán en un CEIC y qué lesiones no lo harán.
La probabilidad de que una QA considerada individualmente se transforme en un carcinoma a priori es baja, pero si el número de QA aumenta en la misma zona, el riesgo de presentar un CEIC en dicha localización asciende; de ahí la necesidad de tratar todas las QA. Por todo lo anteriormente expuesto, actualmente el concepto más aceptado es considerar a la QA como un marcador de riesgo para que el paciente desarrolle un CEIC en las mismas áreas fotoexpuestas, y forma parte de un concepto más actual denominado «campo de cancerización», referido a aquel tejido adyacente a la QA con capacidad potencial de desarrollar QA y CEIC. Se ha demostrado que ese tejido adyacente comparte alteraciones moleculares con capacidad de desarrollar CEIC aunque no tenga lesiones visibles.
Esta nueva propuesta está relacionada con el riesgo de desarrollo de carcinomas escamosos en toda el área como consecuencia de la radiación ultravioleta y no solo en las lesiones visibles.
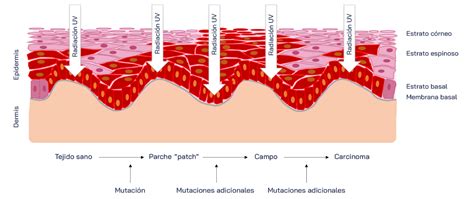
Mecanismos de Progresión
Durante años la QA se consideró una lesión premaligna. Sin embargo, en 2003 Cockerell insistió con evidencias histopatológicas en definir el proceso como una neoplasia intraepidérmica y desarrolló el concepto de keratinocyte intraepidermic neoplasia (KIN) tiposi, ii yiii según que el grado de afectación atípica se localizara en el tercio basal del epitelio, en los dos tercios inferiores o alcanzara todo el grosor epidérmico, respectivamente.
Además de la «vía clásica» de progresión, hay otra vía, a la que se ha denominado «vía diferenciada», por la que se evidencia que no es necesario un aumento progresivo de la atipia a lo largo de todas las capas de la epidermis para desarrollar un CEIC a partir de una QA. Los autores ponen de manifiesto que la lesión subyacente más frecuente encontrada en la base o borde del CEIC es una atipia en la capa basal epidérmica (es decir, un KINI). Además, parece ser que la mayoría de los CEIC se desarrollan a través de esta nueva «vía diferenciada» (63,8%), y que los tumores originados a partir de esta «vía diferenciada» suelen tener un comportamiento más agresivo que los de la «vía clásica».
Estos dos hechos relevantes, el concepto de «campo de cancerización» junto con un mayor conocimiento de la historia natural de la QA con el descubrimiento de esta «vía diferenciada», han sido motivo suficiente para que la QA, una afección casi banalizada hace unos años a pesar de su elevada incidencia por encima de los 50 años, esté adquiriendo un papel más relevante, ya que la presencia de este «campo de cancerización» está modificando nuestras estrategias terapéuticas considerando al paciente que lo presenta como un paciente crónico, con una elevada posibilidad de desarrollo de lesiones a lo largo de su vida.
Presentación Clínica y Diagnóstico
Las QA son máculas o pápulas, eritematosas, descamativas y en algunos casos hiperqueratósicas, que suelen aparecer en superficies cutáneas con historia de exposición solar continuada, como la cara, el cuero cabelludo alopécico, el dorso de las manos, la zona del escote y las piernas de las mujeres. Suelen ser menores de 1 cm, aunque pueden confluir formando placas eritemato-descamativas de mayor tamaño.
Histológicamente, estas lesiones se caracterizan por presentar queratinocitos desorganizados y atípicos que predominan en los estratos basales de la epidermis (displasia queratinocítica basal). Se observa pleomorfismo y núcleos grandes, hipercromáticos, disqueratósicos y apoptóticos. En muchos casos la ausencia de capa granulosa lleva a la formación de paraqueratosis en la superficie de la lesión. La dermis superficial suele mostrar un infiltrado linfoide, más o menos denso, acompañado de elastosis solar.
El diagnóstico de la QA se hace habitualmente a través de la exploración clínica. La descamación y la palpación de la hiperqueratosis nos orientan al diagnóstico. Además, la observación de otros signos de daño actínico como arrugas, piel atrófica o alteraciones de la pigmentación apoyan el diagnóstico de QA. En algunos casos, la dermatoscopia puede ser útil. Los signos característicos de las QA en la exploración dermatoscópica son: pseudorretículo eritematoso, superficie descamativa, vasos lineales ondulados y aperturas foliculares. El patrón global dermatoscópico de las QA se describe como patrón «en fresa».
Diagnóstico Diferencial
El diagnóstico diferencial de las QA debe realizarse con:
- Queratosis seborreicas
- Dermatitis seborreica
- Psoriasis
- Lupus eritematoso discoide
- Verrugas víricas
- Carcinoma basocelular superficial
- Lentigo solar
- Lentigo maligno melanoma
- Poroqueratosis
- Carcinoma epidermoide invasivo cutáneo (CEIC)
Tratamiento de la Queratosis Actínica
El enfoque terapéutico de las QA se divide principalmente en 2 grupos: tratamiento de las lesiones aisladas y tratamiento del campo de cancerización. Estos tratamientos no son excluyentes entre sí, siendo recomendable la combinación de ambos en personas con daño actínico crónico. La elección de uno u otro dependerá de las características del paciente, de la localización, del número de lesiones, de los tratamientos previos recibidos, de la previsión de cumplimentación, de la experiencia del propio médico y de la propia eficacia.
Tratamientos Dirigidos a la Lesión
- Crioterapia
- Electrocoagulación
- Curetaje
- 5-fluorouracilo (5-FU) 0,05% + ácido salicílico al 10%
Tratamientos Dirigidos al Campo de Cancerización
- 5-fluorouracilo (5-FU)
- Terapia fotodinámica
- Imiquimod
- Diclofenaco al 3% en gel de ácido hialurónico 2,5%
- Ingenol mebutato
A continuación se describen los distintos métodos de tratamiento de las QA.
Crioterapia
La crioterapia se realiza mediante la aplicación de nitrógeno líquido sobre las lesiones para producir la necrosis y la destrucción de las mismas. Está especialmente indicada para pacientes con lesiones aisladas. Se aplica mediante un dispositivo especial (Cry-ac®) en la consulta. No necesita anestesia local. Tras el tratamiento, aparece eritema, costras e incluso ampollas, que se tratan con la aplicación de un antiséptico tópico. El resultado cosmético es aceptable, si bien puede dejar una hipopigmentación residual. Ha demostrado unas tasas de respuesta en los estudios publicados del 32 al 99%.
5-fluorouracilo al 0,5% + ácido salicílico al 10%
Se ha comercializado recientemente para el tratamiento de QA hipertróficas aisladas (tratamiento de hasta 10 lesiones de forma simultánea). Se aplica una vez al día sobre las lesiones hasta su desaparición o durante un máximo de 12 semanas. Su principal efecto adverso es la irritación que produce el 5-FU, potenciada por el efecto del ácido salicílico.
Tratamiento con Imiquimod
Queratomas actínicos y su tratamiento
Imiquimod es una substancia química que actúa sobre su sistema inmunológico mejorando la capacidad del organismo para eliminar las queratosis actínicas y algunos tipos especiales de tumores cutáneos (carcinomas basocelulares superficiales). Durante el tratamiento con la crema de Imiquimod suele producirse una reacción inflamatoria en la zona de la lesión. Suele observarse: enrojecimiento, erosiones, inflamación e irritación, y en algunos casos, formación de costras que pueden extenderse por fuera de los límites de la lesión tratada. No se alarme por la aparición de estos síntomas. Todo esto es normal y existe una relación directa entre el grado de inflamación y la tasa de curación de la lesión: cuanto más intensa sea la irritación de la zona tratada, mayor será la eficacia del medicamento. Estos síntomas desaparecerán espontáneamente una vez finalizado el tratamiento.
Instrucciones de Uso de Imiquimod
- Aplique el imiquimod aproximadamente a la misma hora todos los días en que deba usarlo.
- Use imiquimod tal como se lo indiquen. No use una cantidad mayor ni menor del medicamento, ni lo use con más frecuencia de la que el médico le recete.
- No cubra el área tratada con un apósito o vendaje apretado, a menos que su médico se lo indique. De ser necesario, puede ponerse un apósito de gasa de algodón. Después del tratamiento en la zona genital o anal, puede usar ropa íntima de algodón.
- Si usa la crema de imiquimod para tratar verrugas genitales o anales, debe evitar el contacto sexual (oral, anal y genital) mientras tenga la crema sobre la piel. La crema de imiquimod puede debilitar los condones y diafragmas vaginales.
- Los hombres no circuncidados que estén recibiendo tratamiento para verrugas ubicadas en el pene debajo del prepucio, deberán retraer el prepucio y limpiar la zona diariamente y antes de cada aplicación.
- La crema de imiquimod debe usarse únicamente sobre la piel. No se aplique la crema de imiquimod en ojos, labios, fosas nasales, vagina o ano, ni cerca de estas áreas. En caso de contacto con la boca o los ojos, enjuague bien con agua inmediatamente.
Efectos Secundarios Comunes
- Enrojecimiento, picor, quemazón o sangrado de la zona tratada
- Descamación, sequedad o engrosamiento de la piel
- Hinchazón, escozor o dolor en la zona tratada
- Ampollas, costras o protuberancias en la piel
- Dolor de cabeza
Efectos Secundarios Graves
- Rotura de la piel o úlceras que puedan supurar, especialmente durante la primera semana de tratamiento
- Síntomas gripales como náuseas, fiebre, escalofríos, cansancio y debilidad o dolor muscular
Estudio sobre la Eficacia de Imiquimod en Pauta Continuada
Un estudio reciente evaluó la eficacia del imiquimod al 5% aplicado en una pauta continuada de 12 días para el tratamiento de las queratosis actínicas. Se incluyeron pacientes con al menos 8 queratosis actínicas que se trataron con imiquimod en crema al 5% durante 12 días seguidos. Se evaluó la reacción local como leve, moderada o intensa.
Resultados del Estudio
Un total de 65 pacientes completaron el estudio. Se obtuvo un 52,3% de respuestas completas y un 75,4% de respuestas parciales. Se encontró una asociación estadísticamente significativa entre el grado de reacción local y la respuesta al tratamiento.
Conclusiones del Estudio
La pauta continuada de imiquimod al 5% aplicado durante 12 días es eficaz para el tratamiento de las queratosis actínicas. El grado de reacción local durante el tratamiento se correlaciona con la respuesta clínica.
| Reacción Local | Respuesta Completa (RCC) | Respuesta Parcial (RCP) |
|---|---|---|
| Leve | Baja | Moderada |
| Moderada | Moderada | Alta |
| Intensa | Alta (71.1%) | Muy Alta |
En resumen, el tratamiento con imiquimod representa una opción valiosa en el manejo de la queratosis actínica, especialmente en el contexto del campo de cancerización. La pauta de 12 días, según estudios recientes, muestra ser eficaz y podría optimizar la adherencia al tratamiento debido a su duración más corta.
tags: #queratosis #actinica #imiquimod