La queratosis actínica (QA), también conocida como queratosis solar, es una lesión dérmica que aparece en personas adultas expuestas de forma crónica a la radiación ultravioleta (UV) y producida por la proliferación de queratinocitos epidérmicos atípicos.
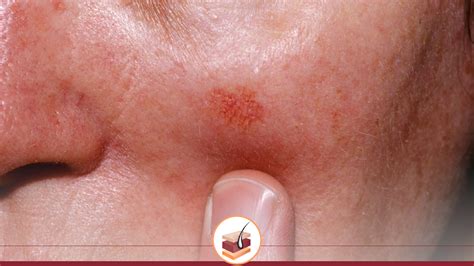
Queratosis actínica en la pierna.
Epidemiología de la Queratosis Actínica
Es difícil conocer con exactitud la incidencia y prevalencia exactas de la QA, y es probable que los datos de los que disponemos al respecto estén subestimados. No obstante, la población afectada por al menos una lesión es mayor en los países más cercanos al ecuador, y el riesgo de desarrollar QA aumenta a medida que avanza la edad. En personas de piel clara mayores de 60 años, la prevalencia puede alcanzar el 60 %. La prevalencia es mayor en hombres que en mujeres y se ha observado que las personas con piel clara son 6 veces más propensas al desarrollo de estas lesiones que las personas con piel oscura.
En Europa, el 34% de los hombres y el 18% de las mujeres mayores de 70 años tienen QA. En España, un estudio reciente refleja que la tasa de prevalencia cruda de QA fue del 28,6%, incrementándose al 60,4% en los mayores de 80 años. La prevalencia fue mayor en hombres que en mujeres. La región geográfica con una mayor prevalencia se dio en la costa mediterránea (31,4%), seguido de la región Sur (28,1%) y el Norte (27,5%). La ubicación más común para QA fue la cara (77,3%), seguido por el cuero cabelludo (32%).
A pesar de estos datos, se cree actualmente que la QA continúa siendo una patología infradiagnosticada.
Factores de Riesgo
Un factor etiológico clave para el desarrollo de QA es la exposición crónica a los rayos UV, principalmente a UVB (290 a 320 nanómetros). Esta exposición produce daños en el ADN de los queratinocitos. Por este motivo, las personas con historia de exposición prolongada al sol o que trabajan al aire libre, así como aquellas que tienen antecedentes personales de 6 o más quemaduras solares a lo largo de su vida, tienen un riesgo mayor de sufrir QA.
Además, en el desarrollo de QA también pueden estar implicados otros factores de riesgo:
- Fenotipo: El color claro de la piel constituye un factor de riesgo de QA, ya que la melanina epidérmica absorbe la radiación UV y protege a los queratinocitos contra el daño de la luz UV.
- La ausencia de cabello es otro factor de riesgo para el desarrollo de QA, ya que este tipo de lesiones se observan con frecuencia en hombres con calvicie.
- Género.
- Edad.
- Ubicación geográfica. La QA es menos frecuente en Estados Unidos y el norte de Europa, donde la exposición al sol suele ser menor.
- Inmunodepresión y trasplante de órgano sólido. Los pacientes inmunosuprimidos tienen más riesgo de cáncer de piel. Los enfermos receptores de trasplante de órgano sólido -que requieren una inmunosupresión mantenida- tienen mayor riesgo de presentar QA, que a menudo se manifiestan con una clínica atípica. Suelen ser lesiones múltiples, con un riesgo mayor y una evolución más rápida a CCE invasivo que la población inmunocompetente.
Otros factores de riesgo incluyen la exposición a rayos X, radioisótopos y arsénico. También el virus del papiloma humano (VPH) se ha asociado a un aumento del riesgo, especialmente en pacientes inmunodeprimidos y trasplantados, así como en pacientes con epidermodisplasia verruciforme. No obstante, el VPH también se puede detectar en la piel normal, por lo que se desconoce la relación etiológica entre el VPH y la QA.

El daño solar es la causa principal de la queratosis actínica.
Presentación Clínica
Las QA son máculas o pápulas, eritematosas, descamativas y en algunos casos hiperqueratósicas, que suelen aparecer en superficies cutáneas con historia de exposición solar continuada, como la cara, el cuero cabelludo alopécico, el dorso de las manos, la zona del escote y las piernas de las mujeres. Suelen ser menores de 1cm, aunque pueden confluir formando placas eritemato-descamativas de mayor tamaño.
La apariencia y color de estas lesiones es variable: pueden ser del mismo color de la piel, amarillentas o eritematosas; la forma puede ser irregular y mal definida o, en algunos subtipos, bien definida.
Tipos comunes:
- Común
- Hiperqueratósica
- Pigmentada
- Verrucosa
- Atrófica
- Liquen plano (liquenoide)
- Queilitis actínica
Además de estas manifestaciones, con frecuencia la piel que rodea a la QA muestra signos de daño solar: es el llamado campo de cancerización. Aunque no existe un consenso para su definición, habitualmente la piel está atrófica y ha adquirido una coloración pálido-amarillenta, con despigmentación e hiperpigmentación irregular, telangiectasias dispersas y textura de papel de lija.
La QA suele ser asintomática, aunque algunos pacientes refieren notar un aumento de sensibilidad, sensación pruriginosa en la zona afectada o, incluso, sangrado si hay rascado de la lesión.
Diagnóstico
El diagnóstico de QA suele ser clínico, de forma que para realizarlo suele ser suficiente una historia clínica característica y la exploración física. El diagnóstico de la QA se hace habitualmente a través de la exploración clínica. La descamación y la palpación de la hiperqueratosis nos orientan al diagnóstico. Además, la observación de otros signos de daño actínico como arrugas, piel atrófica o alteraciones de la pigmentación apoyan el diagnóstico de QA.
Aunque en la práctica clínica, distinguir entre lesiones pigmentadas de QA y lentigo maligno puede ser todo un reto, en la dermatoscopia las primeras suelen aparecer como puntos de color gris pizarra a marrón alrededor de los orificios foliculares y como estructuras anulares-granulares y romboidales. Ciertas características, como la presencia de pigmentación intensa, líneas romboidales grises y la pérdida de folículos identificables, sugieren que puede tratarse de lentigo maligno.
En algunos casos, la dermatoscopia puede ser útil. Los signos característicos de las QA en la exploración dermatoscópica son: pseudorretículo eritematoso, superficie descamativa, vasos lineales ondulados y aperturas foliculares. El patrón global dermatoscópico de las QA se describe como patrón «en fresa».
En los casos en los que la exploración clínica y los resultados de la dermatoscopia no son típicos de QA y existe sospecha de malignidad, también puede estar indicada una biopsia de la lesión y su estudio histopatológico.
Diagnóstico Diferencial
El diagnóstico diferencial de las QA debe realizarse con:
- Queratosis seborreicas
- Dermatitis seborreica
- Psoriasis
- Lupus eritematoso discoide
- Verrugas víricas
- Carcinoma basocelular superficial
- Lentigo solar
- Lentigo maligno melanoma
- Poroqueratosis
- Carcinoma epidermoide invasivo cutáneo (CEIC)
Tratamiento
Queratomas actínicos y su tratamiento
El tratamiento de las QA persigue eliminar las lesiones clínicas para evitar que evolucionen a un CCE, tratar el campo de cancerización para evitar que se sigan desarrollando nuevas QA, y reducir el número de recaídas. En general, las lesiones de QA pueden erradicarse con seguridad y eficacia. Es cierto que la tasa de malignización es baja, pero existe, y aunque existe un potencial de regresión, este es bajo y las recidivas frecuentes.
El enfoque terapéutico de las QA se divide principalmente en 2 grupos: tratamiento de las lesiones aisladas y tratamiento del campo de cancerización. Estos tratamientos no son excluyentes entre sí, siendo recomendable la combinación de ambos en personas con daño actínico crónico. La elección de uno u otro dependerá de las características del paciente, de la localización, del número de lesiones, de los tratamientos previos recibidos, de la previsión de cumplimentación, de la experiencia del propio médico y de la propia eficacia.
La piel envejecida y expuesta al sol suele estar seca, por lo que el uso de emolientes puede constituir otro pilar importante en el tratamiento general del paciente con QA, si bien es cierto que su efecto directo no está claro.
Las opciones terapéuticas para pacientes con QA son diversas e incluyen cirugía, crioterapia, medicamentos tópicos, dermoabrasión o terapia fotodinámica (TFD), entre otros. A esta complejidad en la variedad terapéutica se añade la gran cantidad de agentes terapéuticos en cada grupo, sus modos de aplicación y la flexibilidad con la que se pueden utilizar.
Las opciones de tratamiento también se pueden dividir en función de si van dirigidas a tratar lesiones clínicamente visibles o palpables o si, por el contrario, pretenden tratar zonas subclínicas de queratinocitos atípicos situadas en áreas de piel con daño solar crónico (el campo de cancerización) y no solo las zonas con manifestaciones clínicas de QA.
Tratamientos dirigidos a la lesión
El tratamiento de las lesiones aisladas consiste en crioterapia, electrocoagulación, curetaje y 5-fluorouracilo (5-FU) 0,05% + ácido salicílico al 10%
- Crioterapia: La crioterapia se realiza mediante la aplicación de nitrógeno líquido sobre las lesiones para producir la necrosis y la destrucción de las mismas. Está especialmente indicada para pacientes con lesiones aisladas. Se aplica mediante un dispositivo especial (Cry-ac®) en la consulta. No necesita anestesia local. Tras el tratamiento, aparece eritema, costras e incluso ampollas, que se tratan con la aplicación de un antiséptico tópico. El resultado cosmético es aceptable, si bien puede dejar una hipopigmentación residual. Ha demostrado unas tasas de respuesta en los estudios publicados del 32 al 99%. La crioterapia es la técnica más utilizada debido a su inmediatez y bajo coste, si bien no sirve para tratar el campo de cancerización. No obstante, con frecuencia se utiliza combinada con los tratamientos de campo.
- Electrocirugía: Consiste en la eliminación de las lesiones mediante el bisturí eléctrico, normalmente bajo anestesia local. Puede utilizarse en combinación con otros tratamientos, tanto locales como de campo.
- Curetaje: El curetaje o legrado consiste en la eliminación de las QA mediante una cureta o una hoja de bisturí. Posteriormente es necesario utilizar algún material o técnica hemostática (sulfato o cloruro férrico, nitrato de plata, tricloroacético al 30%, electrocoagulación).
- 5-fluorouracilo al 0,5% + ácido salicílico al 10%: Se ha comercializado recientemente para el tratamiento de QA hipertróficas aisladas (tratamiento de hasta 10 lesiones de forma simultánea). Se aplica una vez al día sobre las lesiones hasta su desaparición o durante un máximo de 12 semanas. Su principal efecto adverso es la irritación que produce el 5-FU, potenciada por el efecto del ácido salicílico.
Tratamientos dirigidos al campo de cancerización
El tratamiento del campo de cancerización tiene por objeto tratar las lesiones visibles y las no visibles afectadas por cambios preneoplásicos en el epitelio causados por la exposición solar crónica. Incluye el tratamiento con 5-FU, terapia fotodinámica, imiquimod, diclofenaco al 3% en gel de ácido hialurónico 2,5% e ingenol mebutato.
- 5-fluorouracilo al 5 %: El fluorouracilo al 5 % (5-FU) (no comercializado en España) es un antimetabolito quimioterapéutico que elimina la lesión al interferir con la síntesis de ADN mediante la inhibición de la timilidato-sintetasa. En menor medida, interfiere con la transcripción del ARN. Puede usarse como tratamiento dirigido a la lesión o como tratamiento de campo (hasta 500 cm2). Presenta una alta tasa de eliminación clínica inicial (del 50 al 96 %), aunque la tasa de recidivas a los 12 meses también es alta (55 %). En 2013, un metanálisis basado en una revisión Cochrane determinó que el 5-FU era el más eficaz de los tratamientos locales, aunque otra revisión Cochrane de 2012 encontró que diclofenaco, 5-FU e imiquimod tenían una eficacia similar. La reacción inflamatoria local que puede producir su uso al 5 % en tratamiento de campo puede ser importante.
- 5-fluorouracilo al 4 %: Fármaco de reciente comercialización en España. Su novedad radica en que está formulado en un vehículo acuoso que contiene aceite de cacahuete. En un estudio de no inferioridad frente a 5-FU al 5 % se vio que la eficacia no era inferior, y que además los efectos secundarios eran menores.
- 5-fluorouracilo al 0,5 % con ácido salicílico al 10 %: El ácido salicílico está indicado en la fase previa a la aplicación del 5-FU para eliminar la queratina que cubre la lesión. Actualmente, existe una combinación de ácido salicílico al 10 % con 5-fluorouracilo, para incrementar la penetración cutánea de este compuesto. En un estudio pivotal de fase III para el tratamiento de QA de grados I y II en el que se comparó este fármaco con el gel de diclofenaco y un placebo, los resultados favorecieron al 5-FU. En la biopsia a las 20 semanas no hubo datos de QA en el 72 % de los pacientes del grupo tratado con 5-FU y ácido salicílico, lo cual fue significativamente mayor que en el grupo tratado con diclofenaco (59,1 %) y con placebo (44,8 %). El número de sujetos con una respuesta clínica completa fue del 55,4 % en el grupo tratado con 5-FU, el 32 % en el de diclofenaco y el 15,1 % en el de placebo. Las reacciones adversas más frecuentes fueron la irritación e inflamación en el lugar de aplicación (86,1 % y 73,3 %, respectivamente), y la tasa de interrupción del tratamiento por reacciones cutáneas fue del 0,5 %.
- Imiquimod: Se usa al 3,75 % y al 5 %. El imiquimod es un modulador de la respuesta inmunitaria. La tasa de remisión depende de la concentración y la pauta. Por ejemplo, al 5 %, aplicado 2-3 veces por semana durante 12-16 semanas, la tasa de curación varía entre el 45 % y el 84 %. La tasa de recurrencia es del 10 % al año y del 20 % a los 2 años. Consigue buenos resultados estéticos, ya que mantiene la calidad cutánea del paciente. No obstante, puede producir una dermatitis grave, de intensidad variable, y no predecible, distinta para cada paciente, y aumenta el riesgo de infección local. Al 3,75 %, la tasa de remisión completa de todas las QA se consigue en el 36 % de los pacientes, y la eliminación parcial (≥75 % de las lesiones) en el 59 % de los pacientes.
- Diclofenaco al 3 % en gel de ácido hialurónico al 2,5 %: El diclofenaco tiene acción antiinflamatoria y antineoplásica, mediante la inhibición de la ciclooxigenasa-2. La tasa de respuesta parcial (≥75 % de las lesiones) está en torno al 85 % a los 90 días de tratamiento, y la remisión clínica completa en el 41-50 % de los pacientes. Está indicado en pacientes con QA leves y se puede aplicar en zonas extensas (múltiples lesiones). Se aplica 2 veces al día durante 60-90 días.
- Tirbanibulina: Fármaco en pomada aprobado por la Agencia Europea del Medicamento en julio de 2021. Tiene un mecanismo de acción novedoso: disgrega los microtúbulos celulares, lo que provoca la interrupción del ciclo celular y la apoptosis de las células proliferativas. Su eficacia en lesiones no hiperqueratósicas ni hipertróficas fue probada en dos ensayos clínicos de fase III, con eficacia mayor que el placebo, tanto en las lesiones de la cara como en las del cuero cabelludo. La resolución fue completa en el 44 % de los pacientes del ensayo 1 y en el 54 % de los pacientes del ensayo 2. La posología es de una aplicación al día, en capa fina, durante 5 días consecutivos. Cada día se debe aplicar el contenido de un sobre y desechar el contenido sobrante. La superficie máxima que se puede tratar es de 25cm2. Se trata de un fármaco seguro que no precisa ajuste de dosis por edad, insuficiencia renal ni hepática, y tiene bajo riesgo de interacciones. Los efectos secundarios fueron en general leves, probablemente debido a que su mecanismo de acción diferente propicia una liberación de citoquinas menor. Siempre debe advertirse de la posibilidad de efectos secundarios con el tratamiento y cómo actuar. La mayoría causan enrojecimiento, inflamación y, a veces, costras, lo cual puede llevar al abandono del tratamiento si no se está advertido.
- Terapia Fotodinámica (TFD): Consiste en la administración de un agente fotosensibilizante, que se acumula en las células cancerígenas y se activa cuando se hace incidir sobre la lesión la luz con la longitud de onda adecuada. Su activación produce la destrucción selectiva de las células cancerígenas por radicales libres de oxígeno, sin dañar los tejidos circundantes. La TFD es el tratamiento de elección en pacientes con lesiones individuales no hiperqueratósicas y numerosas que afectan a zonas faciales y del cuero cabelludo. El paciente tipo para este tipo de terapia es aquel que presenta lesiones de QA grado 1-3 múltiples, especialmente aquellos con afectación amplia en áreas fotoexpuestas (cara y cuero cabelludo). Constituye un tratamiento especialmente adecuado en pacientes con campo de cancerización, ya que permite el tratamiento tanto de las lesiones clínicamente visibles como de las subclínicas.
En cuanto a qué tratamiento es mejor en cada situación, la falta de homogeneidad entre los estudios disponibles no permite su comparación. Recientemente se ha definido un conjunto básico de criterios de valoración que todos los estudios sobre estos fármacos deberían incluir, para poder tomar decisiones basadas en la evidencia.
Prevención
Para evitar la aparición de queratosis actínicas y frenar su evolución, protegerte del sol es fundamental. La queratosis actínica se produce por la exposición crónica de la piel a la radiación ultravioleta (UV) procedente del sol o de otras fuentes que emiten radiación UV (como las cabinas de bronceado). La radiación UV provoca alteraciones en el ADN de las células de la piel.
La protección solar ayuda a prevenir la queratosis actínica.
- Reduce la cantidad de tiempo que pasas al sol. Evita exponerte al sol, especialmente entre las 10:00 y las 14:00. Además, evita permanecer mucho tiempo al sol, ya que esto podría ocasionarte una quemadura por el sol o un bronceado excesivo.
- Usa protector solar. Antes de pasar tiempo al aire libre, aplica un protector solar de amplio espectro resistente al agua con un factor de protección solar (FPS) de al menos 30, como recomienda la American Academy of Dermatology (Academia Estadounidense de Dermatología). Hazlo incluso en los días nublados. Usa protector solar en toda la piel expuesta y usa bálsamo labial con protector solar en los labios. Aplica protector solar al menos 15 minutos antes de salir y vuelve a aplicarlo cada dos horas, o con más frecuencia si estás nadando o sudando. No se recomienda el uso de protectores solares en bebés menores de 6 meses. Es preferible mantenerlo alejados del sol, si es posible, o protegerlos con sombra, sombreros, y ropa que les cubra los brazos y las piernas.
- Cúbrete. Para protegerte mejor del sol, usa prendas de tejido ajustado que te cubran los brazos y las piernas. Usa también un sombrero de ala ancha, que brinda mayor protección que una gorra de béisbol o que una visera.
- Evita las camas solares. La exposición a los rayos ultravioleta de la cama solar puede causar el mismo daño en la piel que un bronceado adquirido al sol.
- Revísate la piel regularmente e informa los cambios al proveedor de atención médica. Examina la piel con regularidad para comprobar si hay crecimientos nuevos o cambios en lunares, pecas, protuberancias y marcas de nacimiento existentes. Con la ayuda de espejos, revísate el rostro, el cuello, las orejas y el cuero cabelludo.
Además, el paciente debe acudir a la consulta, ante la sospecha de esta lesión, para realizar tratamiento precoz.
Recuerda, la detección temprana de una queratosis actínica (QA) le brinda la oportunidad de tratar la lesión y prevenir el cáncer de piel antes de que comience. Cuando se diagnostica a tiempo, casi todas las queratosis actínicas (plural) se pueden eliminar con éxito.
Observa con regularidad tu cuerpo y lleva un registro de cualquier mancha nueva, zona áspera o escamosa. Si ya tienes alguna lesión, fíjate si cambia de tamaño, forma, textura o color. Haz fotos con tu teléfono móvil y toma notas.
El tratamiento médico es clave, pero el cuidado diario en casa también juega un papel fundamental.
tags: #queratosis #actinica #piernas