Entre los muchos problemas a los que puede enfrentarse tu piel, seguro que has escuchado hablar sobre la queratosis y quieras saber de qué se trata. Se trata de un engrosamiento de la piel debido a varias causas. Dependiendo de la forma en la que se manifieste, esta afección puede aparecer a distintas edades y puede implicar distintos niveles de riesgo.
Existen tres tipos bastante habituales que se pueden manifestar en tu piel: pilar, seborreica y actínica.
Tipos de Queratosis
Queratosis Pilaris
Se trata de una afección en la piel que no resulta perjudicial para la salud y que es más frecuente de lo que podemos imaginar. Suele aparecer en los niños y desaparece alrededor de los 30 años, aunque lo cierto es que se puede manifestar a cualquier edad. Puedes identificarla por la aparición de puntos o bultos muy pequeños en la piel, especialmente si se encuentran en los brazos, los muslos, las mejillas y los glúteos.
Queratosis Seborreica
Es un tipo de protuberancia que aparece en la piel conforme nos hacemos mayores y, pese a su aspecto, no se trata de una afección cancerosa. Por lo general, se trata de un crecimiento que tiene aspecto ceroso o que tiene una apariencia similar a una verruga, y puede ser de color marrón o negro. No es necesario tratarla si es seborreica, puesto que no es dañina para la salud y no es contagiosa, aunque puedes acudir a un médico para su extirpación por motivos estéticos o bien porque pueden llegar a irritarse o a sangrar con el roce de la ropa.
Queratosis Actínica (Queratosis Solar)
Aparece como un parche o una mancha pequeña en la piel, como consecuencia de la exposición al sol durante muchos años. Por eso, también se la conoce como queratosis solar. El aspecto de este tipo de afección puede tener forma de mancha áspera, seca o escamosa que tiende a provocar picor o ardor. Este tipo de queratosis puede derivar en cáncer de piel y por ello es importante consultar con un especialista desde las primeras señales.
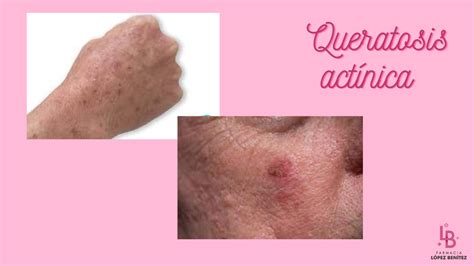
La queratosis actínica, también conocida como queratosis solar, se caracteriza por producir lesiones ásperas y duras en la piel. Se manifiesta en zonas que han recibido un exceso de exposición a los rayos UV del sol, y se presentan en forma de lesiones escamosas y ásperas. Está considerado como un carcinoma "in situ".
Queratosis Actínica en los Labios (Queilitis Actínica)
En la cara, aplica siempre un protector solar para rostro factor 50. En el cuerpo, siempre que te vayas a exponer al sol como por ejemplo cuando vayas a la playa, a la piscina o a practicar deportes al aire libre. Labios: una queratosis actínica en los labios se conoce como queilitis actínica, y puede presentarse como un parche blanco, rugoso o agrietado que no cicatriza.
Por esa razón, suelen aparecer en las zonas que han estado expuestas al sol como la cara (en cualquier zona de ésta incluso en los párpados), las orejas, los labios -queilitis actínica, si aparece en el inferior-, el cuello, los hombros, los antebrazos, el dorso de las manos, las piernas, el escote o las zonas del cuero cabelludo afectadas por la alopecia.
El aspecto de la queratosis actínica es variable. Suele manifestarse como pequeños parches de piel seca, ásperos y rugosos al tacto, cubiertos por escamas o costras, cuyas dimensiones oscilan desde un simple punto hasta los dos centímetros y medio de diámetro. El color puede ser muy variado, desde un tono rojizo, tostado, plateado, rosa, carne o mostrar una combinación de colores.
Igualmente, la queratosis actínica puede aparecer como una mancha plana ligeramente elevada o como un cuerno o protuberancia en la capa superior de la piel. En ocasiones, puede formarse una superficie dura, similar a una verruga, y también es posible que aparezca prurito, ardor y, en raras ocasiones, sangrado espontáneo.
Durante mucho tiempo, se han considerado estas manchas como lesiones precancerosas que, si no se tratan, pueden evolucionar en algunos casos a un carcinoma escamoso invasivo. Sin embargo, durante los últimos años, los avances en la investigación han llevado a muchos expertos a considerar las queratosis actínicas como carcinomas escamosos in situ por sí mismos. Esto significa que hay células cancerosas, pero que se encuentran solamente en la capa más superficial de la piel.
Las lesiones pueden desaparecer espontáneamente, persistir sin cambios, o, como se ha comentado, evolucionar a carcinoma invasivo. Según datos publicados por la Sociedad Española de Medicina de Familia y Comunitaria en la revista Atención Primaria, esto último puede ocurrir entre el 5% y el 20% de los casos si no hay un tratamiento. En cambio, si se trata a tiempo, la queratosis actínica puede extirparse o resolverse y así prevenir el carcinoma de células escamosas. No olvidemos que cuanto más nos expongamos al sol o UV, más lesiones pueden aparecer y, por tanto, con el tiempo, evolucionar.
En cualquier caso, el carcinoma escamoso invasivo es un tipo de cáncer de piel que generalmente no pone en riesgo la vida del paciente siempre que se detecte y trate a tiempo. Sin embargo, sí que requiere de tratamientos más agresivos en comparación con los de las queratosis actínicas.
Factores de Riesgo
La queratosis solar afecta con mayor frecuencia a personas de raza blanca, cabello y ojos claros y/o que se exponen al sol durante periodos prolongados sin protegerse adecuadamente. También es más frecuente por encima de los 40 años de edad precisamente por esa exposición continuada a lo largo de la vida. Es uno de los motivos de consulta más frecuentes en las consultas de dermatología y casi toda la población puede manifestar alguna lesión compatible a partir de los 50 años.
Durante los últimos diez años se ha observado un aumento de su prevalencia y, dado el incremento de la esperanza de vida y los nuevos hábitos de exposición solar que se han extendido desde mediados del siglo XX, se prevé que siga creciendo.
En Europa, el 34% de los hombres y el 18% de las mujeres mayores de 70 años tienen QA. En nuestro país, un estudio realizado recientemente en el que están representadas las diferentes áreas geográficas sobre una población de 3.877 personas, refleja que la tasa de prevalencia fue del 28,6%, incrementándose al 60,4% en los mayores de 80 años. Esta prevalencia fue mayor en hombres que en mujeres. La región geográfica donde se observó una mayor incidencia fue la costa mediterránea, seguido de la región Sur y el Norte. La ubicación más común para QA fue la cara (77,3%), por delante del cuero cabelludo (32%).
A pesar de estos datos, actualmente se cree que la QA continúa siendo una patología infradiagnosticada.
Existen diferentes factores de riesgo a la hora de desarrollar queratosis actínicas:
- Edad: tener más de 40 años.
- No protegerse adecuadamente del sol.
- Ser pelirrojo o rubio y tener los ojos azules o verdes.
- Tener la piel clara -fototipo I o II- y tendencia a las pecas o a las quemaduras.
- Trabajar o practicar deporte de manera habitual al aire libre o vivir en un lugar soleado.
También influye en la probabilidad de padecer esta patología el tener un sistema inmunológico debilitado debido a enfermedades como la leucemia, el linfoma o el VIH, a un trasplante de órganos o al uso de algunos medicamentos inmunosupresores. A su vez, aquellas personas con antecedentes personales de queratosis actínica o cáncer de piel tienen más probabilidades de volver a padecerla.
La causa principal de la queratosis actínica es la exposición solar sin protección durante repetidas ocasiones. La queratosis actínica se presenta como pequeñas placas de unos pocos milímetros, de aspecto rugoso o como si se tratasen de costras que pueden desprenderse en caso de rascado.
Se ha propuesto la siguiente clasificación:
- Grado I: Mancha de color rosado, reconocida normalmente por ser una mácula más fácil de palpar que de ver.
- Grado II: Evoluciona a placas con superficie hiperqueratósica. Las lesiones ya pueden verse y palparse.
- Grado III: Pápulas rugosas y hiperqueratósicas. Las placas se ven claramente y son muy gruesas.
Diagnóstico y Tratamiento
Es importante acudir al médico ante la sospecha de una QA y de forma regular (al menos una vez al año) si se han superado los 50 años de edad o se ha padecido QA con anterioridad. El médico llevará a cabo el diagnóstico con un examen en la piel e, incluso, una biopsia.
El tratamiento de la queratosis actínica varía, entre otras cosas, dependiendo de si se trata de una lesión aislada o en conjunto. En el caso de las lesiones múltiples, estas se suelen tratar con la combinación de técnicas como la crioterapia y el uso de fármacos tópicos.
Los distintos tratamientos de la queratosis actínica dependen de la cantidad de lesiones, su localización, su distribución, la edad del paciente y su estado general de salud.
Si las lesiones son numerosas o están muy dispersas, puede ser necesario aplicar medicamentos tópicos -cremas, geles y soluciones tópicas- conteniendo activos específicamente dirigidos al tratamiento local. Estos fármacos son capaces de destruir el área de la piel afectada con un riesgo mínimo de cicatrización.
En el caso de que haya una o más lesiones aisladas, pueden llevarse a cabo los siguientes tratamientos para extirpar la lesión cutánea o una combinación de alguno de ellos:
- Crioterapia. Es el tratamiento más común y consiste en la congelación de la zona con nitrógeno líquido, lo que provoca la descamación de la piel. Posteriormente, las células dañadas se desprenden y emerge piel sana.
- Cirugía con láser. Esta técnica consiste en la aplicación de un rayo láser que vaporiza la lesión y permite que aparezca la piel sana.
- Raspado (legrado). Este procedimiento requiere anestesia local, ya que el especialista utiliza un dispositivo llamado legra para raspar la lesión. Posteriormente, puede llevarse a cabo una electrocirugía en la que se corta y destruye el tejido afectado con una corriente eléctrica.
- Terapia fotodinámica. Esta terapia se utiliza para las lesiones ubicadas en el rostro o el cuero cabelludo. Se aplica una sustancia química sensible a la luz y después se expone la piel a una luz especial azul o roja que destruye la queratosis.
- Exfoliación química. Se aplica una sustancia química en la cara que hace que las capas superiores de la piel se desprendan y regeneren al cabo de unas semanas.
Tras el tratamiento, el paciente requerirá un seguimiento médico y revisiones periódicas, ya que la queratitis actínica se considera crónica y es muy probable que las lesiones vuelvan a aparecer.
En determinados casos, la queratosis actínica no precisa de tratamiento ya que puede desaparecer por sí sola. Esta regresión puede darse, sobre todo, si se reduce la exposición a los rayos UV y se protege la piel con un filtro solar, lo que no evita que se deba vigilar su evolución con consultas periódicas hasta constatar su desaparición.
El tratamiento de las QA persigue eliminar las lesiones clínicas para evitar que evolucionen a un CCE, tratar el campo de cancerización para evitar que se sigan desarrollando nuevas QA, y reducir el número de recaídas29. En general, las lesiones de QA pueden erradicarse con seguridad y eficacia.
Es cierto que la tasa de malignización es baja, pero existe, y aunque existe un potencial de regresión, este es bajo y las recidivas frecuentes. Por tanto, aunque algunos expertos consideran que no tratar una opción en algunos casos (y siempre consensuando con el paciente), en general se considera que el tratamiento está justificado siempre.
La piel envejecida y expuesta al sol suele estar seca, por lo que el uso de emolientes puede constituir otro pilar importante en el tratamiento general del paciente con QA, si bien es cierto que su efecto directo no está claro.
Las opciones terapéuticas para pacientes con QA son diversas e incluyen cirugía, crioterapia, medicamentos tópicos, dermoabrasión o terapia fotodinámica (TFD), entre otros. A esta complejidad en la variedad terapéutica se añade la gran cantidad de agentes terapéuticos en cada grupo, sus modos de aplicación y la flexibilidad con la que se pueden utilizar.
Las opciones de tratamiento también se pueden dividir en función de si van dirigidas a tratar lesiones clínicamente visibles o palpables o si, por el contrario, pretenden tratar zonas subclínicas de queratinocitos atípicos situadas en áreas de piel con daño solar crónico (el campo de cancerización) y no solo las zonas con manifestaciones clínicas de QA.
- Usar protector con un factor de protección solar (FPS) de, al menos, 50 y reaplicarlo las veces que sea necesario durante la exposición.
- No exponerse al sol muchas horas y evitar los momentos del día en los que la radiación ultravioleta es más intensa. Es en el periodo que abarca desde las doce de la mañana hasta las cuatro de la tarde, cuando la incidencia de la radiación solar es mayor.
- Controlar el estado de la piel y acudir al médico si se detectan manchas, bultos o lunares sospechosos o si su aspecto ha cambiado.
Consejos para la Prevención
Seguir las siguientes recomendaciones puede contribuir a prevenir y detectar de manera precoz la queratosis actínica:
- Protégete adecuadamente de los rayos ultravioleta. Es la forma más eficaz de reducir el riesgo de desarrollar queratosis actínica y, si ya ha aparecido, de que desaparezca por sí sola. Sea cual sea tu fototipo, debes aplicar las medidas de fotoprotección adecuadas cuando te expongas al sol. Es importante emplear como mínimo factores de protección 30 e incluso superiores en caso de piel clara. Si ya has sufrido con anterioridad estas lesiones, deberías optar por la protección total. Reduce la exposición al sol todo lo que puedas y usa gafas de sol dado que esta patología también puede afectar al área de piel que rodea al ojo.
- Revisa tu piel mensualmente. Sobre todo, si en tu caso existen factores de riesgo como tener la piel y/o los ojos claros o vivir en un lugar soleado. A menudo, la queratosis actínica es más fácil de sentir que de ver: la piel puede estar seca o áspera y puede haber dolor, sensibilidad, sensación de ardor, picor o pinchazos.
- Acude una vez al año a tu dermatólogo. El especialista revisará tu piel minuciosamente en busca de manchas o lesiones sospechosas que puedan revelar un crecimiento anormal de la piel. Es importante esta revisión especialmente si tienes un tipo de piel muy clara o antecedentes personales o familiares de lesiones dermatológicas por el sol.
Recuerda, la prevención es mejor que curar, algo tan sencillo como utilizar protección desde la infancia y durante todo el año puede prevenirnos de daños mayores.
A continuación, se presenta una tabla con un resumen de los tratamientos tópicos más comunes para la queratosis actínica:
| Tratamiento Tópico | Descripción | Eficacia | Efectos Secundarios |
|---|---|---|---|
| 5-Fluorouracilo | Antimetabolito que interfiere con la síntesis de ADN. | Alta tasa de eliminación clínica inicial. | Inflamación local, irritación. |
| Imiquimod | Modulador de la respuesta inmunitaria. | Tasa de curación variable según la concentración. | Dermatitis grave, riesgo de infección local. |
| Diclofenaco | Antiinflamatorio y antineoplásico. | Respuesta parcial en la mayoría de los pacientes. | Irritación en el lugar de aplicación. |
| Tirbanibulina | Disgrega los microtúbulos celulares, interrumpiendo el ciclo celular. | Eficaz en lesiones no hiperqueratósicas. | Eritema, descamación, edema. |
Siempre es recomendable consultar a un dermatólogo para obtener un diagnóstico preciso y un plan de tratamiento adecuado para tu caso específico.
¿Hay que proteger los labios del sol? #MediConsultas
tags: #queratosis #en #los #labios