El virus del papiloma humano (VPH) es una infección muy frecuente que afecta tanto a hombres como a mujeres. Este virus ADN de pequeño tamaño pertenece a la familia Papillomaviridae y está involucrado en el 5% global de los cánceres, representando el 10% en mujeres. La infección por VPH ocasiona distintas patologías, entre las que destaca el cáncer de cérvix, siendo el segundo cáncer más frecuente entre las mujeres de 15 a 44 años. La única forma de prevenir esta infección es a través de la vacunación.
Pero tuvieron que pasar aún muchos años hasta que en 1976, un médico español, Enrique Aguirre Cabañas, relacionó el virus del papiloma humano (VPH) con dicho cáncer. Ian Frazer y Jian Zhou en 1991 describieron las VLP (partículas similares al virus) del papilomavirus humano, sentando las bases para la actual vacuna.
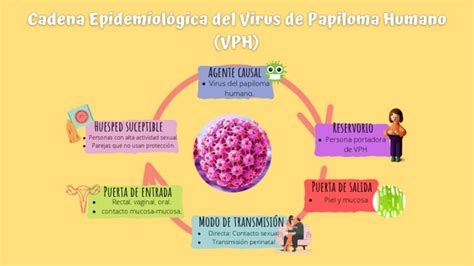
Ciclo de vida del VPH
El VPH y el Cáncer: Un Vínculo Crucial
Centrándonos en el cáncer de cérvix se aprecia su gran importancia, puesto que es el 2.º cáncer más frecuente entre las mujeres de 15 a 44 años es “solo la punta del iceberg”. Se han descrito factores de riesgo para la producción del cáncer de cérvix como el tabaquismo, la multiparidad, el uso de anticonceptivos, el n.º de compañeros sexuales, las enfermedades de trasmisión sexual, incluido el VIH. La historia natural de este cáncer se inicia con la infección del epitelio cervical por el VPH (este virus provoca una infección local, pero no una viremia por lo que elude el sistema inmune) que puede ocasionar una lesión CIN-1 (neoplasia cervical intraepitelial). El 80-90 % de estas lesiones revertirán. Si persiste la infección podrá pasar sucesivamente a los estadios CIN-2, CIN-3 y AIS (adenocarcinoma in situ). En estos estadios hay una reversión del 20 %.
Vacunas contra el VPH: Una Herramienta de Prevención
Existen diferentes tipos de vacunas contra el VPH:
- Cervarix®: Contiene VLPs de los genotipos de alto riesgo VPH16 y VPH18.
- Gardasil®: Contiene VLPs de los genotipos de alto riesgo VPH16 y VPH18 y de los de bajo riesgo VPH6 y VPH11.
Más de 180 millones de dosis administradas en todo el mundo avalan la seguridad de estas vacunas a las que se les achacan diversas enfermedades como las autoinmunes y se han realizado estudios de alta potencia (190.000 mujeres) que no lo han demostrado.
La máxima eficacia y potencial preventivo las tiene la vacunación en niñas que no han iniciado las relaciones sexuales, pero la vacuna también va a proteger a aquellas mujeres que ya hayan iniciado las relaciones sexuales y que no se hayan infectado por los 2 tipos de VPH que lleva la vacuna; además se ha demostrado una buena eficacia en mujeres que ya han sido sometidas a conizaciones por una primera lesión cervical.
VPH en Hombres: Un Aspecto a Considerar
La prevalencia de VPH en varones en el mundo es del 65 %. En Europa el cáncer relacionado con VPH se reparte en un 32,2 % en varones y un 67,8 % en mujeres. En varones a expensas sobre todo de los cánceres de cabeza y cuello. Hay 3 países que recomiendan la vacunación en varones: EE UU., Canadá y Australia.
Pautas de Vacunación
La vacuna bivalente está autorizada para aplicar 2 dosis (0 y 6 meses) entre los 9 y los 14 años. La tetravalente también conseguirá la autorización para estas 2 dosis a lo largo de 2014, pero de 9 a 13 años. A partir de estas edades debemos seguir aplicando 3 dosis.
| Vacuna | Edad | Dosis |
|---|---|---|
| Bivalente | 9-14 años | 2 (0 y 6 meses) |
| Tetravalente | 9-13 años | 2 (a lo largo de 2014) |
| Ambas | A partir de 14 años | 3 |
Saliva y Diagnóstico del VPH
Publicado en la revista Frontiers in Oncology del que se hace eco Medscape Medical News, una prueba de saliva por medio de la cual se puede detectar un cáncer escamoso orofaríngeo en el adulto causado por el oncotipo 16 del papilomavirus humano.
El Área de Investigación en Vacunas (AIV) de la Fundació per al Foment de la Investigació Sanitària i Biomèdica de la Comunitat Valenciana (FISABIO) ha publicado un estudio pionero en estimar la proporción de población afectada por la infección oral del virus del papiloma humano (VPH) entre estudiantes universitarios y universitarias de la Comunitat Valenciana por sexo y estado de vacunación frente al VPH. Para el estudio se recogieron muestras de saliva de 543 universitarios y universitarias de entre 18 y 25 años de ocho centros de la Universitat de València (UV). Los resultados revelan que 36 de los voluntarios y voluntarias (7%) eran portadores del virus del papiloma humano durante el curso académico 2012/13.
Además, a los estudiantes afectados se les realizó un seguimiento a los seis meses, que evidenció que el 20% presentaba infecciones persistentes. Aunque por lo general el virus desaparece por sí solo, las infecciones que se prolongan más de seis meses pueden estimular el desarrollo de enfermedades precancerosas o cánceres.
La investigación, realizada en colaboración con el Hospital General Universitario de Valencia, muestra, además, que el 75% de los estudiantes portadores presentaba genotipos de alto riesgo, es decir, los relacionados con el desarrollo de cánceres. Los resultados indican también que en las mujeres vacunadas frente al VPH (12,9% de las voluntarias) no se aisló ningún genotipo de alto riesgo. "Este estudio puede servir de ayuda para el análisis de futuras estrategias de vacunación por Salud Pública", afirma Macrina Sastre Cantón, investigadora del Área de Investigación en Vacunas de la Fundació Fisabio y especialista de calidad en Edwards Lifesciences, S.L.
Además, el estudio resalta también tendencias crecientes de casos positivos de infección por el virus en todo el mundo, principalmente entre los grupos más jóvenes.
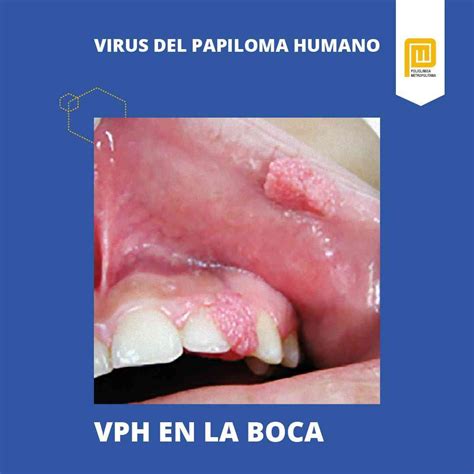
Infección oral por VPH
Consideraciones Actuales sobre el VPH en la Cavidad Oral
La infección por Papilomavirus Humano (HPV) es una de las enfermedades virales más difundidas en la población mundial ya que es transmitida por contactos sexuales cercanos y repetidos, por lo que en la actualidad es reconocida como de transmisión sexual (1). La gran mayoría de estas infecciones son asintomáticas o subclínicas, no originan ninguna manifestación clínica o morfológica y pasan desapercibidas a no ser que se haga una prueba molecular para detectar fragmentos del genoma en las células infectadas.
Casi todas las infecciones son transitorias, pues son controladas por la respuesta inmune, sólo entre 10% y 20% de las infecciones se vuelven crónicas o persistentes y éstas son las que tienen un mayor potencial oncogénico (2,3). El HPV conforma un grupo grande de virus de los cuales se han identificado más de 100 tipos, de éstos cerca de 40 son transmitidos sexualmente, afectan principalmente a las células epiteliales de la piel y la mucosa y generalmente lo hacen en las capas basales.
Los papilomavirus pueden presentar diferentes tropismos, es decir, preferencias por un tipo de epitelio determinado, o por una zona concreta de la piel. Así algunos papilomavirus infectan la mucosa bucal, otros la mucosa laríngea, otros los genitales externos y otros la mucosa cervical (4). Estudios epidemiológicos han demostrado que el 80% de las mujeres que han adquirido el HPV han eliminado la infección a los 18 meses (5). Sólo una pequeña proporción de infecciones se manifiesta clínicamente y resulta en lesiones precancerosas, cáncer o lesiones benignas. El resultado final de una infección por HPV está determinado por el tipo de HPV, por la respuesta inmune del huésped y por otros cofactores (6).
Tipos de HPV
Los HPV fueron agrupados de acuerdo a los diferentes tipos en alto, intermedio y bajo grado de incidencia en lesiones intraepiteliales escamosas y así, los considerados de bajo riesgo son el 2,6,11,13,48,43 y 44, los de riesgo intermedio son el 31,33,35,50,51 y 52 y los de alto riesgo son el 16, 18, 45 y 59 (7).
Factores de Riesgo y Coeficientes
Son aquellos elementos que aumentan la probabilidad de progresión de la infección hacia el cáncer como ser el consumo de tabaco y alcohol, entre otros. Aunque esta enfermedad puede evitarse en gran medida, los esfuerzos colectivos para prevenirla no han logrado disminuir su carga en la región de las Américas (9). Dada la magnitud del presente problema, se decidió exponer los conocimientos actuales respecto del HPV bucal, de manera de transmitir la necesidad de identificar precozmente las manifestaciones bucales de dicha patología y valorar la importancia del tratamiento oportuno.
Epidemiología del VPH
La infección por HPV es una de las infecciones de transmisión sexual (más comunes en el mundo. Los estudios coordinados por la International Agency for Research on Cáncer (IARC) en más de 18.0000 mujeres mayores de 15 años en 13 países han mostrado tasas de prevalencia de ADN de HPV que van desde 1,6% en España y Hanoi (Vietnam), con tasas de incidencia muy bajas de cáncer cervical, hasta 27% en Nigeria, con una tasa de cáncer cervical muy alta (10). Existe una relación directa entre la prevalencia de la infección por HPV y la incidencia de cáncer cervical (10). En Estados Unidos la prevalencia de HPV en adolescentes y mujeres jóvenes oscila entre 51% y 64% (11).
Los estimativos generales de infección por HPV en hombres oscilan entre 16% y 45% y son similares o superiores a los encontrados en mujeres (12). En el varón la infección se produce, como en las mujeres con el inicio de las relaciones sexuales, cada vez en edades más tempranas de la vida (13) y casi todos los hombres son asintomáticos (14). Estudios epidemiológicos han postulado la existencia de un agente transmitido sexualmente de hombre a mujer, por ello se cree que el hombre cumple un papel importante en la transmisión del HPV (15).
La prevalencia es mayor en mujeres menores de 25 años y disminuye paulatinamente hasta llegar a los niveles más bajos en la cuarta o quinta décadas (17). El primer pico representa la rápida adquisición de las infecciones después del comienzo de la actividad sexual, suele durar de 8-10 meses y en condiciones de inmunidad habituales es eliminada en la mayoría de los casos; solo persisten el 10% de las infecciones a los 35 años (19).
Incidencia y Factores de Riesgo
La adquisición de la infección es muy común, en adolescentes y en personas jóvenes. Se estima que el 75% de la población sexualmente activa puede adquirir la infección durante la vida (21). El factor de riesgo más consistente y documentado para la infección por HPV es el número de compañeros sexuales (2). Otros factores de riesgo para adquirir la infección por HPV son la iniciación temprana de relaciones sexuales y el consumo de cigarrillos (1).
Influencia Geográfica
Es importante considerar la influencia geográfica en la distribución del tipo de HPV. La OMS recomendó realizar estudios para investigar y adquirir conocimientos sobre prevalencia de los diferentes tipos de HPV, no solamente en el tracto anogenital, también en la piel y en el tracto aerodigestivo. Esta información epidemiológica podría ser considerada para la estrategia de prevención de esta infección mediante la aplicación de vacunas profilácticas que se están autorizando.
Vías de Transmisión del VPH
La vía de transmisión del HPV es diversa puede ocurrir por vía perinatal (22), por infección transplacentaria (23), por líquido amniótico (24), por sangre, por contacto sexual (25), por autoinoculación (26) y algunos autores sugieren una posible transmisión por saliva (27). El papiloma bucal es una de las lesiones epiteliales orales más frecuentes y es producida por el HPV (28). Este virus se transmite por contacto directo y la mayoría de las lesiones de la cavidad bucal se deben a contacto directo por autoinoculación y por relaciones orogenitales (29).
La saliva ha demostrado tener un papel protector de las infecciones a través de la existencia de un gran número de agentes antimicrobianos orales tales como: lisozima, lactoferrina, IgA y citoquinas (30). Además los tejidos altamente queratinizados que caracterizan la cavidad bucal pueden proveer una barrera contra la infección por HPV, haciendo menos probable que el virus invada y alcance las células de las capas basales a diferencia de la mucosa cervical (31).
No obstante, mientras en algunos estudios la carencia de evidencia de asociación entre los tipos de HPV en el cérvix y en cavidad oral, hacen que permanezcan desconocidas las rutas de transmisión y de infectividad del virus; otros han demostrado una pequeña concordancia de infección en estos dos sitios en parejas sexuales (32).
Aspectos Clínicos de Lesiones Orales por HPV
El diagnóstico en cavidad oral de las lesiones por HPV se hace por las características clínicas de la lesión como ser: color blanco o morado dependiendo del grado de queratinización de la mucosa, superficie rugosa, de bordes pronunciados e irregulares, sésiles o pediculadas, únicas o múltiples y generalmente asintomática (33). Las características clínicas de la mayoría de los papilomas bucales es que son pequeños y no superan el centímetro aunque a veces pueden encontrarse lesiones más grandes incluso de 3 centímetros (Fig. 1). Se pueden presentar a cualquier edad entre la tercera y la quinta década de la vida y puede aparecer en cualquier parte de la cavidad bucal siendo el sitio más frecuente de localización la cara interna del labio, paladar duro y blando, úvula y borde lateral de la lengua (33).
Se ha calculado que entre el contagio y la aparición de alguna lesión, puede existir un período que oscila entre 3 meses y varios años, he incluso se ha reportado casos donde hay presencia del virus y no hay lesión alguna (33).
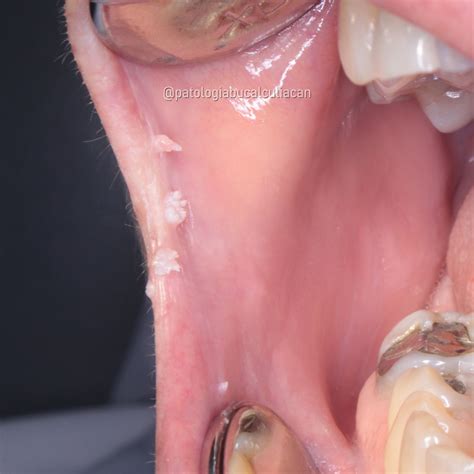
Lesiones orales por HPV
Asociación de los Tipos de HPV con las Lesiones Bucales
Se han identificado más de 75 genotipos de HPV y en los tipos que se incluyen en las lesiones orales son: 1,2,3,4,6,7,10,11,13,16,18,31,32,33,35 y 57 (35). El 13 y 32 son exclusivos de cavidad bucal (36). Estos virus poseen marcado epiteliotropismo e inducen lesiones hiperplásicas como: vegetaciones, verrugosidades y papilomas tanto en mucosa oral como en piel (33).
La mayoría son de bajo grado de riesgo (no oncogénico) y están asociados con lesiones papilomatosas benignas; 6 y 11 están asociados a papiloma bucal y son considerados los subgrupos más comúnmente hallados en cavidad bucal (37); 6 y 4 asociado a verruga vulgar; 11 asociados a condiloma acuminado (37); 13 y 32 asociado a hiperplasia epitelial focal y tienen bajo potencial de progresión maligna. En contraste, los genotipos de alto riesgo (oncogénicos) como el tipo 16, 18, 31, 33 y 35; se asocian con leucoplasia y carcinoma escamocelular (35) y son considerados desde 1995, carcinogénicos sobre bases epidemiológicas y moleculares por la Agencia Internacional de Investigación sobre Cáncer (IARC, Lyon; Francia) perteneciente a la OMS (33).
Se ha detectado al HPV en lesiones benignas, premalignas y malignas de la cavidad bucal. Entre las lesiones bucales benignas se incluyen: el papiloma bucal, verruga vulgar bucal, condiloma acuminado bucal e hiperplasia epitelial focal, hiperplasia fibrosa, hiperplasia papilomatosa; entre las lesiones premalignas o malignas se incluyen: lesiones producidas por acción del tabaco, queratosis, queratoquiste odontogénico, ameloblastoma, liquen plano oral, leucoplasia vellosa, carcinoma escamocelular (35).
Implicaciones de la Presencia de ADN de HPV en Mucosa Oral Normal
Existe poca información de la prevalencia de ADN de HPV en la mucosa bucal clínicamente sana (39). Sin embargo se ha podido demostrar en algunos trabajos científicos la presencia de tipos de HPV de alto riesgo oncogénico, en muestras de mucosa bucal normal (40). Los subtipos mas frecuentemente hallados fueron: 16 (10%) y 18 (11%). Se desconoce el significado de este hallazgo, pudiendo pensarse que el virus todavía no ha producido lesión o que en muchos casos las lesiones pueden remitirse espontáneamente (41).
Tratamientos para las Verrugas Plantares
La verruga plantar es una lesión cutánea causada por el virus del papiloma humano (VPH), que infecta las células epidérmicas y puede permanecer latente antes de activarse. Existen múltiples opciones terapéuticas: tratamientos químicos (ácido nítrico, ácido salicílico, cantaridina…), físicos (nitrógeno líquido, láser…), farmacológicos (bleomicina) y quirúrgicos(4).
La técnica de multipunción de Falknor o “needling method” es una alterativa al tratamiento quirúrgico convencional descrita por Gordon W. Es interesante destacar que la ausencia de respuesta celular de la mayoría de los tratamientos podría explicar por qué la mayoría de los tratamientos no son uniformemente exitosos y difíciles en muchos casos. La mayoría de estos se centran en destruir el tejido, pero este daño tisular por sí solo puede no ser suficiente para generar las citoquinas necesarias para erradicar el virus(2). Frazer concluye en su estudio que inducir la inmunidad de forma temprana podría ser útil para el tratamiento de la infección por VPH; esto podría lograrse presentando los antígenos virales al sistema inmune5.
Si hacemos una revisión de la bibliografía de los tratamientos existentes veremos que la lista es amplia. Para las verrugas comunes, se incluyen tratamientos como las inyecciones de bleomicina, crioterapia y termoterapia(4). Es interesante destacar en el artículo de García-Oreja y cols. que se determina que los tratamientos más invasivos, como la inmunoterapia o la bleomicina intralesional, presentan mejores porcentajes de cura que los tratamientos tópicos convencionales(11). Podemos considerar que existe una curación de las mismas cuando existe una desaparición de las lesiones en 4 semanas y no hay recurrencia de las mismas durante, al menos, 6 meses(7).
Mitos y realidades VPH - Dra. Josefina Romaguera
Caso Clínico: Tratamiento de Verrugas Plantares con Multipunción
Acude a consulta un paciente varón de 24 años de edad. Sin antecedentes médicos relevantes. Presenta lesiones hiperqueratósicas en zona metatarsal y de pulpejos de los dedos, siendo más acusada la zona de la primera y segunda cabeza metatarsal en el pie derecho y cuarta cabeza metatarsal en el pie izquierdo (Figura 2). Las lesiones son molestas sin llegar a producir dolor en el día a día, aunque en consulta sí que resultan dolorosas al pellizco. Al deslaminar la hiperqueratosis con el bisturí se aprecian las papilas y se diagnostican verrugas plantares en mosaico. Presenta un total de 17 lesiones plantares (11 en el pie derecho y 6 en el pie izquierdo) distribuidas en el antepié (zona metatarsal y pulpejo de dedos).
Previamente, se había probado a realizar un tratamiento con ácido nítrico 60 %, dando un total de 11 sesiones espaciadas semanalmente, sin conseguir resultado. Tras esto, se le planteó al paciente el tratamiento mediante la técnica de multipunción que el paciente aceptó.
En primer lugar se realizó el bloqueo anestésico. Teniendo en cuenta las zonas del pie en las que estaba presente la lesión, se optó por realizar un bloqueo ecoguiado del nervio tibial posterior y del peroneo profundo. Se comenzó realizando la asepsia de la zona con povidona yodada y gasas estériles, posteriormente, limpiando con clorhexidina las zonas donde se realizó la punción. Para realizar la identificación de las estructuras y la punción de manera precisa, se empleó la técnica ecoguiada.
Se comenzó realizando un deslaminado de la hiperqueratosis con el bisturí antes de realizar la técnica de multipunción. Una vez finalizado, se procedió a realizar la técnica mediante pinchazos en toda la superficie del papiloma, empleando una aguja 25 G 5/8 (Figura 4). Al actuar sobre el papiloma a través del sistema inmune, solo se actuó sobre el pie derecho ya que, de existir una respuesta positiva al tratamiento, se produciría una resolución espontánea del pie contralateral. Se eligió este pie por ser el más afectado, existiendo una mayor probabilidad de actuar sobre la lesión primaria.
Se recomendó reposo relativo y, analgesia pautada con paracetamol. Se destacó la importancia de no tomar AINE y emplear solo medicación antiálgica, ya que se buscaba producir un efecto inflamatorio controlado para que el sistema inmune reconociera el papiloma, y el uso de ese tipo de medicamento podría perjudicar el resultado(2) . Complementamos el tratamiento con Inmunoferón® en formato de 60 cápsulas (2 cápsulas/día hasta acabar la caja) como tratamiento coadyuvante.
Se observaban heridas que presentaban una costra fina con las marcas de las punciones. Se observó un cambio en el aspecto de las lesiones, viéndose estas mucho más secas que a las 48 horas. La mejora en el aspecto era cada vez más evidente, sobre todo el pie contralateral. Se consideró que existía una curación total de la infección de ambos pies.
La técnica de multipunción es una alternativa segura, eficaz y rápida para el manejo de verrugas plantares(1,2,5,6,7,8). Su uso es especialmente interesante en pacientes jóvenes(5). Asimismo, es importante la relación existente entre el déficit de zinc y las verrugas persistentes, recurrentes y progresivas(12;13,14). Sin embargo, no se encuentran estudios que hagan un uso combinado entre dicha técnica en asociación con la suplementación con zinc oral.