La infección genital por el virus del papiloma humano (VPH) es una de las infecciones más comunes en todo el mundo. Aunque no es sabido por muchos, hay tanto mujeres como hombres con papiloma humano. El VPH es un virus ubicuo que pertenece a nuestra flora microbiana cutánea y del cual existen más de 200 genotipos, algunos más comunes y otros menos frecuentes. En el siguiente artículo, exploraremos los serotipos de VPH que causan verrugas genitales y cutáneas, su transmisión, síntomas y tratamientos.

Fuente: Centros para el Control y la Prevención de Enfermedades (CDC)
¿Qué es el VPH y cómo se transmite?
El VPH es un virus capaz de atravesar nuestras barrera física cutánea cuando se dan pequeñas heridas o microabrasiones de la piel y mucosas. La transmisión es por contacto, no por fluidos, generalmente en entornos húmedos (por eso las mucosas). En la mayoría de las ocasiones, nuestra inmunidad es capaz de mediar una respuesta eficaz contra el virus, con lo que no siempre llegamos a saber que nos hemos infectado. Sin embargo, cuando la inmunidad a nivel local falla, el virus puede entonces infectar sus células diana: los queratinocitos de la piel y células epiteliales de la mucosa, y causar manifestaciones clínicas.
Factores de riesgo
Existen diversos factores que contribuyen a que la infección sea persistente, es decir, se mantenga en el tiempo. Entre los factores de riesgo, pueden nombrarse:
- El número de parejas sexuales.
- La edad de la primera relación.
- El uso de preservativo.
- El estado de inmunocompetencia.
- La toma de anticonceptivos orales.
- La presencia de otras infecciones de transmisión sexual.
Los principales signos de esta infección los encontramos en dermatología: por ejemplo, a causa de verrugas comunes y de condilomas acuminados, y en ginecología: lesiones cervicales por VPH. El cuello del útero o cérvix uterino es el área genital con mayor riesgo para que se produzcan infecciones persistentes por VPH.
Tipos de Papilomavirus: ¿Cuáles son los más comunes?
En función de los genotipos pueden producirse distintas manifestaciones clínicas. Los tipos más comunes son los 1, 2 y 3, causantes habitualmente de verrugas cutáneas, los llamados serotipos de bajo riesgo oncogénico (principalmente 6 y 11, que son los que están detrás de la gran mayoría de condilomas; aunque también en bajo riesgo encontramos 42, 43, 44, 54, 61, 70, 72 y 81) y los de alto riesgo oncogénico (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73 y 82), asociados muchas veces a lesiones displásicas. En general, estos tipos de papilomavirus pueden afectar tanto a hombres como a mujeres.
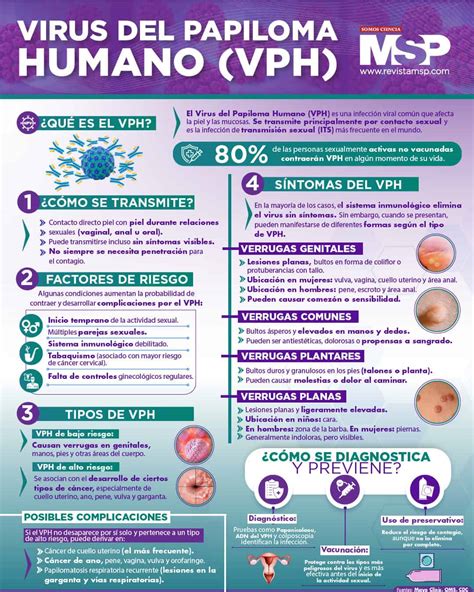
Tipos de virus del papiloma humano más frecuentes
Más del 90% de las verrugas genitales se asocian con los tipos 6 y 11. Se ha encontrado DNA de VPH en el 90% de los cánceres de cervix; el 10% restante puede corresponder a tipos de DNA de VPH aun no caracterizados. El VPH tipo 16 (en el 50% de los cánceres), el VPH 18 (en 14%), el VPH 45 (en el 8%), y el VPH 31 (en el 5%) son los que presentan mayor prevalencia. Hasta el momento se han hallado 16 tipos de DNA en el cáncer de cervix, incluyendo los tipos de VPH 6, 11, 26, 33, 35, 51, 52, 55, 56, 58, 64 y 68, además de los 4 citados: 16, 18, 45 y 31. Estos tipos pertenecen a un grupo de virus presentes en lesiones del cervix intraepiteliales escamosas de alto grado.
Síntomas del VPH
En dermatología, el diagnóstico es clínico, basado en la exploración de las verrugas o condilomas. En ciertas ocasiones puede ser necesaria una biopsia cutánea y hacer pruebas de amplificación génica para determinar el genotipo, aunque estas se suelen llevar a cabo en situaciones clínicas en ginecología. Las infecciones ginecológicas no suelen ser sintomáticas, aunque en algunos casos puede haber vaginitis asociada o no a condilomas vulvares. También hay hombres con papiloma humano que no solo sufren verrugas anogenitales, sino que la infección les puede causar uretritis. Además de la PCR confirmatoria, la presencia de otras infecciones genitales recurrentes o los resultados de la citología también pueden ser orientativos de una posible infección por VPH.
Tratamientos para el VPH
Actualmente no existe un tratamiento destinado a erradicar el virus. En dermatología, suelen utilizarse tratamientos puntuales como la electrocoagulación, la crioterapia o el láser para eliminar las verrugas. En ginecología, la presencia de un VPH es monitorizada y vigilada, por riesgo al desarrollo de lesiones intraepiteliales, y en casos de displasia puede recurrirse a la conización. Cabe destacar que en mujeres menores de 25 años el aclaramiento viral espontáneo es habitual, si bien el riesgo de lesión intraepitelial aumenta a partir de los 30.
Hace casi 30 años que utilizo la microinmunoterapia en mi consulta de ginecología con buenos resultados. La microinmunoterapia es un enfoque terapéutico de carácter inmunomodulador, y en el contexto de la infección por VPH, persigue mejorar la inmunidad natural en el control de la infección y limitar la replicación viral. Para mí, su valor radica en potenciar la propia capacidad del cuerpo de reaccionar contra la infección, más allá de combatir el propio virus. Apoyar la inmunidad, y además hacerlo utilizando el mismo lenguaje que el sistema inmune usa en el cuerpo, me permite realizar un trabajo de fondo que no consigo hacer con otro tratamiento del papiloma humano. Dado que en microinmunoterapia se utilizan muy bajas dosis, por debajo de las concentraciones fisiológicas, suelo observar una buena tolerabilidad al tratamiento, a diferencia de otros que describen más efectos secundarios. Por eso, en mi consulta la utilizo habitualmente tanto desde una perspectiva terapéutica, para ayudar a negativizar la replicación viral y normalizar la citología en las infecciones cervicales, como para prevenir las complicaciones resultantes de la infección persistente. La recomiendo tanto a la paciente como a su pareja hasta la negativización de la PCR. También la utilizo habitualmente en casos de verrugas anogenitales o condilomas en mujeres y hombres, y prevenir las recidivas.
Si hay infección y, especialmente si es infección cervical por una cepa de alto riesgo oncogénico, es conveniente tratar el VPH porque puede ocasionar lesiones displásicas más adelante. De hecho, en ocasiones puede haber resultados de PCR positivos sin producir lesiones. En estos casos, utilizo la microinmunoterapia como enfoque preventivo.
Dependiendo del tipo de infección. Si hay una infección a nivel genital, es conveniente que la pareja tome cita para descartar la infección, dado que puede haber habido infección por contacto durante las relaciones sexuales.
7 mitos y preguntas sobre el virus del papiloma humano
Prevención del VPH
La mejor prevención para evitar la infección por VPH es la vacunación temprana. Los Centros para el Control y la Prevención de Enfermedades (CDC) recomiendan la vacuna contra el VPH para niñas y niños de 11 y 12 años de edad, aunque puede aplicarse a partir de los 9 años. Esta protege contra los VPH más peligrosos (16 y 18) y algunos más, pero no todos. El uso del preservativo en todas las prácticas sexuales (orales, genitales, o anales) reduce también las probabilidades de contraer el VPH.
Además, es importante recordar que la mayor parte de las personas con una infección por VPH tienen el virus silente (sin dar síntomas) durante meses o años, hasta que las defensas del organismo consiguen eliminarlo. Por tanto, la mayoría de las mujeres tienen una infección transitoria que no supone riesgo alguno, ya que el VPH acaba eliminándose totalmente. Sin embargo, en un pequeño porcentaje de personas (en torno al 10-15%) la infección por VPH persiste a lo largo del tiempo porque que sus defensas no consiguen eliminarla.
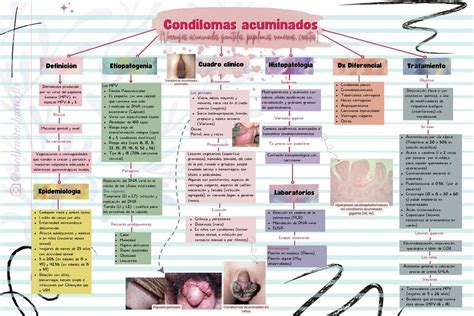
Condilomas acuminados. Fuente: Wikipedia
Preguntas Frecuentes sobre el VPH
- ¿Qué es el Virus del Papiloma Humano? Los Virus del Papiloma Humano son una familia de más de 100 subtipos, de los cuales 15 tienen un alto riesgo para el desarrollo del cáncer de cuello uterino. Los tipos 16 y 18 son los virus del papiloma de alto riesgo más frecuentes en nuestro medio y el tipo 6 es el más frecuente de bajo riesgo en nuestro medio, causante de las verrugas genitales.
- ¿Cómo se transmite el VPH? Por relaciones sexuales y vía vertical (madre- hijo durante el parto). Supone la enfermedad de transmisión sexual más frecuente. El 80% de las mujeres han padecido la infección por algún tipo de VPH.
- ¿Qué factores protegen del HPV? El uso de preservativo protege en un 70% de la infección por el HPV.
- ¿El varón puede ser infectado por el HPV? Sí, pero la infección se resuelve en 5-6 meses y muy rara vez asocia lesiones, el lugar idóneo de infección es el surco balano-prepucial y la circuncisión se ha demostrado factor protector. La edad más prevalente es de 18-21 años y el serotipo HPV 16 es el más frecuente.
- ¿Cómo evoluciona la infección? El 90 % de las infecciones es eficazmente resuelta por la paciente en el el curso de 2 años.
Conclusión
La infección por el VPH es común, pero con la prevención adecuada y el tratamiento oportuno, se pueden minimizar los riesgos asociados. Recuerda que la vacunación y el uso de preservativos son herramientas clave en la prevención. Consulta a tu médico para obtener información personalizada y mantenerte al día con las recomendaciones de salud.