La psoriasis es una enfermedad crónica de la piel, no contagiosa, que afecta aproximadamente al 1.5% de la población general. Puede aparecer a cualquier edad, desde poco después del nacimiento hasta las etapas finales de la vida, aunque lo más frecuente es que afecte entre los 20 y los 50 años. Generalmente, la psoriasis presenta una afectación leve y limitada (70%), pero hasta un 20% de los pacientes presentan una afectación moderada y un 10% una afectación grave. Más de un millón de personas padecen psoriasis solo en España.
La psoriasis es una enfermedad inflamatoria crónica de la piel que se manifiesta a través de brotes recurrentes de lesiones cutáneas. Aunque no es contagiosa, tiene un notable impacto en la calidad de vida de quienes la padecen, no solo por sus síntomas físicos sino también por sus consecuencias emocionales.
Causas y Factores de Riesgo
La causa de la psoriasis es poco conocida. Se cree que es una enfermedad multifactorial que afecta a individuos con una predisposición genética y se desencadenada o agudiza por diferentes factores ambientales. Esto significa que la psoriasis está determinada genéticamente, a través de varios genes, y según esta afectación genética, el individuo tendrá una predisposición más o menos marcada por presentar psoriasis. Dado que es una enfermedad genética, existe una cierta agregación familiar; es decir, hay más riesgo de presentar psoriasis si uno de los padres está afectado de la enfermedad, y todavía más riesgo si los dos padres tienen psoriasis. De todos modos, no se puede saber del cierto, ni calcular el riesgo de tener un hijo con psoriasis.
Esta predisposición viene moldeada por diferentes factores ambientales que contribuirán a desencadenar brotes de psoriasis: las infecciones (amigdalitis), el estrés emocional, ciertos medicamentos, los traumatismos y el alcohol.
En los últimos años se ha descubierto que lo más importante en el desarrollo de las lesiones de psoriasis son los fenómenos inflamatorios mediados por los linfocitos T. La psoriasis está causada por una inflamación crónica. Esta inflamación se confirma con la presencia de los linfocitos T en la piel con psoriasis.
Factores Desencadenantes
- Estrés
- Infecciones de garganta
- Lesiones en la piel (rasguños, cortes, tatuajes…)
- Algunos medicamentos (bloqueadores beta, AINE, litio, tratamientos para la malaria)
Se trata de una afección autoinmune, en la que el sistema inmunológico provoca una aceleración en la regeneración de las células de la piel. La psoriasis viene causada por un defecto en el crecimiento celular. Un factor subyacente en la predisposición genética. Reacciones inflamatorias de la epidermis y la dermis más profunda.
Síntomas y Tipos de Psoriasis
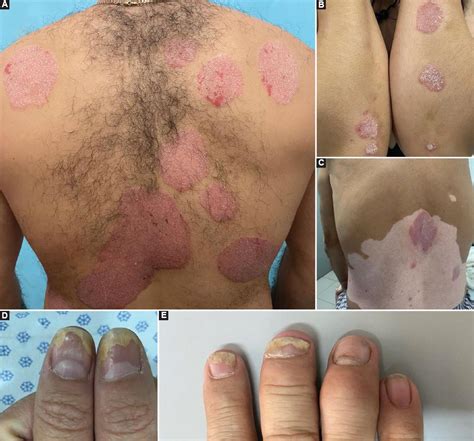
El principal síntoma de la psoriasis es la aparición de parches de color rojo que además presentan descamación e irritación en la piel. Además, puedes notar que tu piel se agrieta y reseca con facilidad y presenta un tono rosáceo. La psoriasis cutánea se caracteriza por la aparición de unas placas rojizas con descamación blanca más o menos gruesa, que pueden aparecer en cualquier área del cuerpo. Las localizaciones más frecuentes son los codos, las rodillas, y el cuero cabelludo. A veces, algunas localizaciones predominan por encima de las otras: entonces hablamos de psoriasis en pliegues o invertida, psoriasis ungular, psoriasis palmo-plantar o psoriasis del cuero cabelludo.
Las manifestaciones van más allá de la piel. Puede afectar a las uñas, que se vuelven engrosadas o quebradizas, y también a las articulaciones (artritis psoriásica). Alrededor de un 10% de las psoriasis cutáneas tienen afectación articular (artritis psoriásica). Pueden existir artritis que aparezcan antes de la psoriasis cutánea o que nunca se acompañen de lesiones en la piel. Se caracteriza por dolor o inflamación de una o más articulaciones, principalmente muñecas, rodillas, tobillos y/o pequeñas articulaciones distales de los dedos de las manos y pies. También puede aparecer un agrandamiento de todo el dedo de la mano o del pie ("dedo en salsicha").
Los síntomas más característicos de la psoriasis son la aparición de placas enrojecidas cubiertas por escamas blanquecinas o plateadas, que suelen provocar picor, ardor o molestias. También pueden observarse cambios en las uñas, como engrosamiento, aparición de hoyuelos o desprendimiento parcial.
Existen diferentes subtipos de psoriasis:
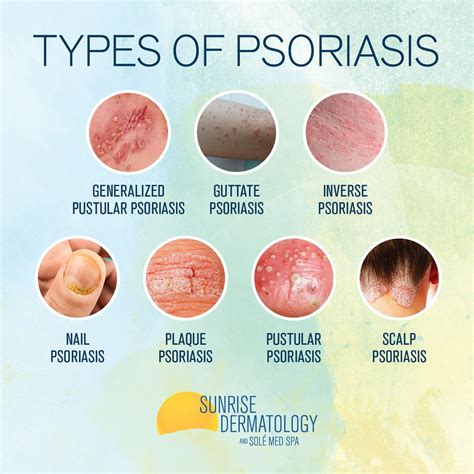
Tipos de Psoriasis
- Psoriasis en Placas: Es el tipo más común, afectando a 8 de cada 10 casos. Se caracteriza por placas rojas o rosáceas cubiertas por escamas blancas que aparecen en cualquier área del cuerpo.
- Psoriasis en el Cuero Cabelludo: Los síntomas son similares a la psoriasis en placas, con descamación seca y adherida sobre una zona roja del cuero cabelludo, causando picor y pudiendo confundirse con la dermatitis seborreica.
- Psoriasis Gutatta (en Gotas): Afecta principalmente a niños y adolescentes, manifestándose como pequeños puntos rojos escamosos en el tronco y extremidades.
- Psoriasis Invertida o Flexural: Menos común, aparece en axilas, ingles y pliegues alrededor de genitales y glúteos, con placas rojas intensas y posibles grietas en los bordes.
- Psoriasis Pustulosa: Afecta a menos del 5% de los casos y puede ser causada por ciertos fármacos o la interrupción brusca del tratamiento.
- Psoriasis Ungueal: Afecta a las uñas de manos y pies, causando alteraciones.
Existe una forma de la psoriasis denominada “en gotas” o psoriasis guttata, que se caracteriza por la aparición de pequeñas placas principalmente por el tronco y también por extremidades, habitualmente en gente joven, después de una amigdalitis. Ocasionalmente, la psoriasis puede presentar pústulas (granos de pus no infectados) sobre las placas rojizas, de forma generalizada o localizada (palmo-plantar). Estas pústulas se secan y desaparecen, y vuelven a salir en brotes siguientes. Excepcionalmente, la psoriasis puede afectar más del 90% de la superficie corporal y acompañarse de malestar general, fiebre y alteraciones analíticas. Se trata d’una psoriasis eritrodérmica y es una forma grave que hace falta hospitalizar por tratar.
Recientemente se ha descrito un aumento de frecuencia de obesidad, diabetes del adulto, hipertensión arterial, hipercolesterolemia y hipertrigliceridemia, consumo de alcohol y tabaquismo, así como un aumento de la mortalidad cardiovascular en los pacientes con psoriasis cutánea.
Diagnóstico de la Psoriasis
El diagnóstico de la psoriasis suele realizarse mediante una exploración visual por parte de un dermatólogo. La psoriasis cutánea se diagnostica clínicamente, es decir, sólo viéndola. En casos de duda con otras enfermedades de la piel puede ser necesaria una biopsia cutánea para confirmar el diagnóstico. Algunas veces podemos realizar cultivos de frotis para estudiar una posible relación con una infección. En casos dudosos, puede recurrirse a una biopsia de piel. Hoy en día, gracias a la telemedicina, es posible recibir un diagnóstico fiable desde casa.
Existen unas escaleras por valorar la gravedad de la psoriasis, como la afectación de la superficie corporal (BSA) y el índice de gravedad y afectación de la psoriasis (PASI). Ocasionalmente también utilizamos escaleras de calidad de vida, como el DLQI, para valorar cómo afecta la psoriasis en la vida cotidiana del paciente.
Tratamientos para la Psoriasis
Las 3 Vitaminas Clave para Mejorar la Psoriasis (Científicamente Comprobado)
No existe una cura definitiva para la psoriasis, pero sí numerosos tratamientos eficaces. Los tratamientos para la psoriasis pueden hacer mejorar los síntomas de la enfermedad, pero no existe un tratamiento que logre una curación definitiva. El objetivo del tratamiento es librar la piel de lesiones durante un periodo lo más largo posible, lo que se llama «blanquear, limpiar o aclarar las lesiones». Los medicamentos para la psoriasis reducen la inflamación y frenan la proliferación de las células más superficiales de la piel.
El tratamiento de la psoriasis se organiza como una especie de escalera terapéutica: se empieza por las medidas más sencillas y, si no son suficientes, se sube al siguiente peldaño. El dermatólogo será el encargado de decidir qué tratamiento es el más adecuado en cada caso, ya que, según la gravedad de la enfermedad, otras patologías existentes, edad, además de otros factores, puede variar según el paciente. La mayoría de las personas necesitan tratamiento de mantenimiento para evitar los brotes. Nunca debes dejar un tratamiento por tu cuenta, ya que la psoriasis puede empeorar. Por ejemplo, existe el riesgo de un «efecto rebote» cuando se dejan bruscamente los corticoides.
Los tratamientos para controlar la psoriasis se clasifican en 4 tipos: la terapia tópica, la fototerapia, las terapias sistémicas convencionales y las biológicas. Estos dos últimos tratamientos son sistémicos, pero varían en las formas. Los nombramos “sistémicos” ya que la medicación se propaga por todo el organismo.

Tipos de Tratamiento
- Tratamientos Tópicos:
Son los medicamentos que se aplican directamente sobre la zona afectada de la piel, y suelen ser apropiados para las formas leves de psoriasis o para complementar otros tratamientos en las formas de psoriasis moderada y grave. Son los tratamientos que presentan menos efectos secundarios, pero son incómodos y requieren el uso continuado.
Se aplican sobre la piel, en forma de cremas, pomadas o lociones. Los principales ingredientes activos son los corticoesteroides o los derivados de la vitamina D, o una combinación de ambos. Otros tratamientos tópicos pueden contener inhibidores de la calcineurina, que generalmente se utilizan para tratar los pliegues cutáneos y la psoriasis facial. Cuando se usan exclusivamente, estas terapias pueden tratar eficazmente la psoriasis leve.
Existen diferentes tipos de tratamientos. Los más utilizados y más eficaces son los corticoides tópicos, que existen en diferentes potencias y presentaciones, escogiéndose la más adecuada para cada zona y forma de la psoriasis. No se deben utilizar de forma continuada para evitar la atrofia cutánea y la aparición de estrías. También se utilizan análogos de la vitamina D, retinoides tópicos, derivados del alquitrán o brea, inmunomoduladores tópicos, emolientes (hidratantes) y queratolíticos (que ayudan a descamar). Se pueden utilizar de forma conjunta, rotatoria o secuencial, para potenciar la eficacia y evitar los efectos secundarios.
- Hidratantes y emolientes
- Corticoides: Reducen la inflamación, la proliferación de queratinocitos y la actividad del sistema inmunitario.
- Análogos de la vitamina D: Ralentizan el crecimiento de los queratinocitos.
- Ácido salicílico
- Retinoides tópicos
- Inhibidores de la calcineurina
- Reductores (antralina y alquitrán de hulla): Disminuyen la inflamación y el crecimiento de las células cutáneas.
- Fototerapia:
El uso de radiación ultravioleta B (UVB) o A (UVA) con la combinación de los psoralenos, un potenciador de la radiación (PUVA), está indicado en psoriasis extensas o en ciertas localizaciones (palmas y/o plantas) que no han dado respuesta a los tratamientos tópicos. Como inconvenientes, es un tratamiento que requiere disponibilidad del paciente, puesto que son necesarias habitualmente unas 3 sesiones a la semana. Además, a largo plazo acentúa el fotoenvejecimiento y aumenta el riesgo de cáncer de piel.
La luz ultravioleta artificial (rayos UVB y UVA), utilizada en la forma adecuada bajo control médico, se usa para tratar a los pacientes con psoriasis moderada y grave.
La fototerapia usa la luz ultravioleta (UV), una parte del espectro de la luz natural no visible al ojo humano. La luz ultravioleta B (UVB), que está presente en la luz solar natural, es un tratamiento eficaz para la psoriasis al penetrar en la piel y ralentizar el crecimiento de las células de la piel afectadas. El psoraleno + Luz ultravioleta A (PUVA), es eficaz especialmente en algunas zonas de ciertos tipos de psoriasis como la psoriasis guttata o la psoriasis en placas localizada en la palma de la mano en y la planta del pie.
- Tratamientos Sistémicos:
Los tratamientos sistémicos están indicados en psoriasis extensas o graves. Son fármacos eficaces pero pueden tener efectos secundarios importantes, hecho que obliga a hacer controles frecuentes de análisis de sangre. La ciclosporina es un fármaco muy eficaz, de acción rápida, pero que puede provocar rebotes importantes de la psoriasis al dejar el tratamiento, obligando a disminuir la dosis lentamente. Requiere control de la presión arterial y de la función del riñón. Por su potencial riesgo de afectación renal, se recomienda utilizarla en ciclos cortos de 3-4 meses. El metotrexato es un fármaco que tarda en actuar algo más que la ciclosporina pero que consigue blanquear la *psoriasi durante más tiempo. Obliga a controles de la función hepática y no se aconseja superar una dosis total máxima por el riesgo de daño hepático a argo plazo. La acitretina es un fármaco menos eficaz pero que puede ser muy útil en un subgrupo de pacientes, especialmente en combinación con la fototerapia. Requiere controles de los triglicéridos y del colesterol y acostumbra a secar mucho la piel y las mucosas (labios).
Los tratamientos sistémicos son los que se administran por la vía oral en forma de pastillas o jarabes, o los que se inyectan debajo de la piel (vía subcutánea), en el músculo (vía intramuscular) o en las venas (vía intravenosa). Estos tratamientos están indicados para el control de la psoriasis moderada y grave. Todos ellos deben utilizarse bajo un estricto control del dermatólogo.
Los medicamentos sistémicos se administran por vía oral o inyectados y, por lo tanto, su acción no se limita a la piel, sino que actúan en todo el cuerpo. Se usan en personas con psoriasis moderada a severa o en psoriasis resistente a otros tipos de tratamientos. Se toman por vía oral en tabletas o inyectados.
- Tratamientos Biológicos:
Los tratamientos biológicos (efalizumab, etanercept, infliximab, adalimumab) son fármacos nuevos que han aparecido en los últimos años. Están indicados en psoriasis graves que no han dado respuesta, han presentado algún efecto secundario o tienen contraindicados los tratamientos sistémicos tradicionales.
Los tratamientos biológicos son una forma de tratamiento sistémico, pero los clasificamos aparte dado que su mecanismo de acción es distinto.
Los medicamentos biológicos se fabrican a partir de organismos vivos y se administran inyectados (vía subcutánea o intravenosa). Actúan sobre el sistema inmunitario, bloqueando moléculas implicadas en el proceso inflamatorio.
Los tratamientos sistémicos pueden clasificarse en clásicos o tradicionales, y en nuevos o biológicos.
Es importante destacar que la psoriasis no es contagiosa ni se debe a una mala higiene.
Medidas Generales
Se ha comprobado que perder peso (en los casos con sobrepeso) y abandonar la ingesta de alcohol y tabaco mejora la psoriasis cutánea. También se recomienda tomar el sol (con moderación y sin quemarse).
Tratamiento Global
El tratamiento global debe incluir, además de los fármacos:
- Actividad física moderada: Resulta beneficiosa, por el efecto positivo sobre el estado anímico y la reducción del estrés.
- Apoyo psicológico: En ocasiones, puede ser necesario recibir apoyo psicológico.
- Un peso adecuado y una dieta saludable pueden ser de ayuda.
Vivir con Psoriasis
La psoriasi es una enfermedad habitualmente de curso crónico. Cada paciente sigue su propio curso, que es completamente imprevisible. Hay pacientes que presentan una psoriasis crónica, con pocos cambios de extensión e intensidad, mientras que otras presentan una psoriasis inestable, con una afectación constante más o menos extensa, a la cual se suman brotes de intensidad variable. Existen formas agudas que suelen remitir con el tratamiento, como la psoriasis guttata, y otras de crónicas más rebeldes, como la psoriasis ungular. Por otro lado, algunas formas pueden ser incapacitantes, como la afectación palmo-plantar con fisuración.
Vivir con psoriasis no siempre es fácil. Las lesiones visibles pueden afectar la autoestima y provocar ansiedad, aislamiento o depresión. Por ello, el abordaje de la enfermedad debe ser integral.
Es importante consultar a un especialista si las lesiones cutáneas son persistentes, si se observan cambios en las uñas o si aparecen molestias articulares.
Para la persona que convive con psoriasis, el primer paso es consultar sin miedo ni prejuicios. El mensaje final es esperanzador: con los tratamientos actuales y el acompañamiento adecuado, muchas personas logran mantener su piel sin brotes visibles, recuperar confianza y disfrutar de una vida plena.
La psoriasis necesita un enfoque holístico, donde un cuerpo y una mente sanos son cruciales. Como resultado de ello, algunas personas pueden controlarla simplemente cambiando su estilo de vida.
La salud emocional también forma parte del tratamiento. Vivir con psoriasis no significa resignarse, sino aprender a convivir con ella de manera activa.
En el seguimiento y atención de las personas con psoriasis puede conllevar el trabajo conjunto de médicos de atención primaria, dermatólogos y otros especialistas en función de las necesidades del paciente.
Diferencias entre Eczema y Psoriasis
Tanto el eczema como la psoriasis causan enrojecimiento de la piel y picor, aunque son afecciones distintas.
| Característica | Eczema | Psoriasis |
|---|---|---|
| Edad de aparición | Bebés y niños pequeños | Entre los 15 y los 35 años |
| Lesiones | Parches rojos con descamación, supuración o costras | Parches rojos gruesos con una capa de escamas blancas |
| Localización | Codos, rodillas, cuero cabelludo y cara | Baja espalda, palmas de las manos y suelas de los pies |
| Uñas | No afectadas | Pueden presentar picaduras y separación de la lámina |
| Causas | Jabones agresivos, detergentes, alérgenos, estrés, sudor | Estrés, infecciones de garganta, lesiones en la piel, medicamentos |
| Tratamiento | Cremas corticoesteroides tópicas y emolientes | Corticoesteroides tópicos y emolientes con acción queratolítica |
Cualquier producto que seque la piel, como los jabones agresivos, puede desencadenar el eczema. También está causado por irritantes como los detergentes de la ropa, alérgenos como los ácaros del polvo del hogar o algunos alimentos. Por último, el eczema puede aparecer debido al estrés, en entornos cálidos y cerrados, o por el sudor que queda en la piel después de hacer deporte. Como el eczema, la psoriasis puede estar causada por el estrés. También puede estar provocada por infecciones de garganta o lesiones en la piel (rasguños, cortes, tatuajes…). Algunos medicamentos pueden provocar brotes de psoriasis, por ejemplo los bloqueadores beta, los AINE (ibuprofeno), el litio o los tratamientos para la malaria.