La urticaria, comúnmente conocida como sarpullido, es una reacción cutánea caracterizada por ronchas pruriginosas que varían en tamaño. El angioedema, que puede acompañar a la urticaria o aparecer solo, causa hinchazón en las capas más profundas de la piel, especialmente alrededor de la cara y los labios.
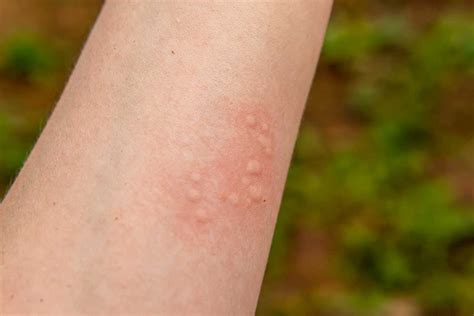
Urticaria en la piel. Fuente: Mayo Clinic
En raras ocasiones, los casos de urticaria duran más de seis semanas y pueden persistir durante meses o hasta 5 años. Esta condición se conoce como urticaria crónica espontánea/idiopática (de causa desconocida). Puede afectar hasta el 1.4 % de la población general y se observa en mujeres con el doble de frecuencia que en hombres.
Urticaria Crónica: Un Desafío Diagnóstico y Terapéutico
La urticaria crónica puede ser frustrante, dificultando la identificación de su causa y su control. Algunos casos están asociados con trastornos autoinmunes, donde el cuerpo ataca sus propios tejidos. También puede ser un signo de enfermedad de la tiroides u otros problemas hormonales.
Los síntomas de la urticaria crónica son similares a los de la urticaria aguda, pero persisten al menos dos veces por semana durante más de seis semanas. Es útil llevar un registro de los síntomas para facilitar el diagnóstico.
Tratamiento de la Urticaria Crónica
Los antihistamínicos orales son la base del tratamiento, bloqueando la histamina, una sustancia química que causa síntomas alérgicos. Se prefieren los antihistamínicos que no causan somnolencia debido a su efectividad, duración y pocos efectos secundarios.
Aunque la prednisona, un esteroide oral, es eficaz para controlar brotes graves, sus efectos secundarios a largo plazo la hacen menos deseable para uso crónico. Sin embargo, existen fármacos no esteroideos con propiedades antiinflamatorias que se pueden utilizar.
Algunos medicamentos, como antagonistas de los leucotrienos, hidroxicloroquina, dapsona, azulfidina, omalizumab y ciclosporina, pueden mejorar o controlar completamente la urticaria difícil de tratar cuando se combinan con antihistamínicos diarios.
Algunos médicos también recetan antihistamínicos H2, como la famotidina, utilizada para la acidez estomacal. Según la FDA, el omalizumab es el único producto biológico aprobado para la urticaria crónica idiopática/espontánea.
Hipersensibilidad a los Progestágenos (HP)
El momento en que aparecen los síntomas es crucial para diagnosticar la HP. Los síntomas pueden variar significativamente. En la HP endógena, los síntomas suelen presentarse de forma cíclica durante la segunda mitad del ciclo menstrual (fase lútea), cuando los niveles de progesterona son naturalmente más altos.
También puede haber una reacción alérgica inmediata, donde los progestágenos sintéticos desencadenan una reacción de hipersensibilidad de tipo 1.
Los niveles de progesterona varían a lo largo de la vida, especialmente durante la pubertad y el ciclo menstrual, en respuesta a las hormonas FSH y LH de la glándula pituitaria. Durante un ciclo menstrual, los niveles de progesterona aumentan antes de la ovulación y alcanzan su punto máximo durante la fase lútea, aproximadamente una semana antes de la menstruación.
La progesterona es producida inicialmente por el cuerpo lúteo del ovario y prepara el útero para el embarazo. Si no hay embarazo, el cuerpo lúteo se degenera, los niveles de progesterona disminuyen y se desencadena la menstruación.
Los síntomas de la HP endógena suelen desarrollarse durante la fase lútea. Si se produce el embarazo, los niveles de progesterona aumentan durante toda la gestación, pudiendo desencadenar, empeorar o mejorar los síntomas de la HP.
Los síntomas de los progestágenos sintéticos (utilizados en anticoncepción o tratamientos de fertilidad) generalmente están relacionados con la exposición a estas sustancias y no están vinculados a la fase lútea del ciclo menstrual.
La HP afecta principalmente a mujeres en edad reproductiva, con una edad promedio de aparición a fines de los 20 años. Existe un solo caso reportado de hipersensibilidad en un varón que recibió acetato de megestrol.
Se pueden realizar pruebas cutáneas de progesterona, pero no siempre son fiables. Debido a su rareza, la HP a menudo se confunde con otras enfermedades de la piel. Inicialmente, muchas personas afectadas reciben antihistamínicos y glucocorticoides, que a veces pueden mejorar los síntomas.
Algunas mujeres con HP pueden experimentar cambios en sus síntomas durante el embarazo, con alivio o empeoramiento de los mismos. La hipersensibilidad a los progestágenos es una afección en la que algunas personas reaccionan negativamente a ciertas hormonas, afectando su vida diaria.
Para un diagnóstico preciso, es crucial llevar un registro detallado de los síntomas y compartir el historial médico completo con el médico.
Dermatitis Autoinmune por Progesterona (DAP)
La DAP es una dermatitis catamenial caracterizada por la aparición de lesiones cutáneas premenstruales debido al aumento de los niveles de progesterona durante la fase lútea del ciclo menstrual.
La etiopatogénesis de esta enfermedad no se ha establecido aún, pero probablemente se deba a los pocos casos descritos hasta la fecha. No obstante, se considera que los anticuerpos anti-PG se producen como resultado de una sensibilización a la PG.
Los anticuerpos desencadenan las manifestaciones clínicas, ya que la ovulación induce la subida de PG durante la fase luteal. Se han descrito antecedentes de exposición a anticonceptivos sistémicos hasta en el 66% de los casos.
Así pues, se cree que esta exposición podría llevar a una sensibilización a hormonas exógenas y a un desencadenamiento de la sintomatología como resultado de una reacción cruzada con la PG endógena.
En el 33% de casos restantes no se ha hallado exposición previa a hormonas exógenas y se cree que otros mecanismos patológicos autoinmunes contra la PG endógena (embarazo, menarquia…) son los responsables.
Lo cierto es que la presentación clínica es muy diversa. Se han descrito casos compatibles con síndrome de Steven-Johnson, eritema multiforme, dermatitis herpetiforme, eccema, urticaria, estomatitis, petequias o, en raras ocasiones, casos de reacción fija a medicamentos, como en nuestro caso.
La sintomatología suele aparecer entre 3 y 10 días antes de la menstruación y resolverse entre 5 y 10 días después del inicio de la menstruación, coincidiendo con el descenso de los niveles de PG.
Criterios Diagnósticos de la DAP
Los criterios que han de darse para llegar un diagnóstico definitivo de DAP todavía no se han establecido, si bien la mayoría de los autores proponen 3 criterios diagnósticos:
- Clínica cíclica: empieza unos días antes de la menstruación (3-10 días) y se cura espontáneamente tras el fin de la menstruación.
- Interrupción de los brotes con tratamientos que inhiben la ovulación o las subidas de los niveles de PG.
- Desencadenamiento de sintomatología por pruebas de sensibilización a la PG (pruebas de alergia de contacto, intradermorreacción, provocación oral, intramuscular o vaginal con PG), o una demostración de anticuerpos circulantes anti-PG.
Tratamiento de la DAP
El objetivo del tratamiento es inhibir la ovulación a fin de bloquear los mecanismos que causan los niveles altos de PG durante la segunda fase del ciclo. A día de hoy, los anticonceptivos orales son el tratamiento de primera línea.
En cualquier caso, en función de la edad y las características clínicas del paciente, también pueden utilizarse otros fármacos (estrógenos conjugados, análogos de la GnRH, tamoxifeno, danazol, etc.). En casos graves y refractarios, puede realizarse una ooforectomía bilateral.
El acetato de ulipristal es un antagonista del receptor de PG que actúa sobre los niveles de PG. Se cree que inhibe la ovulación bloqueando tanto la expresión de los genes dependientes de la PG, como los picos de hormona luteinizante.
Debido a la edad de la paciente y al hecho de que era fumadora, se optó por instaurar un tratamiento con acetato de ulipristal como una alternativa válida.
La DAP es una dermatosis extremadamente rara si tenemos en cuenta el número de mujeres que son tratadas con anticonceptivos orales en todo el mundo. Esto es algo que hemos de tener en cuenta, ya que cabe esperar un aumento de su incidencia como consecuencia del mayor uso de anticonceptivos orales entre la población femenina.
Urticaria Inducible
La urticaria inducible es una enfermedad que consiste en la aparición de ronchas o hinchazón tras estímulos mecánicos en el lugar de la piel donde se han ejercido. Las lesiones producen un intenso picor y tienen una duración de entre 30 minutos y 2 horas; no dejan señal residual.
Se ha identificado el agente causal: rascado, presión, frío, calor, vibración, etc., pero, sin embargo, se desconoce el mecanismo íntimo por el cual las células de la piel que contienen histamina (mastocitos) se activan mediante estímulos mecánicos a los que se expone el paciente a diario, y que desencadenan la urticaria.
Tiene la particularidad de ser crónica y aparecer en edades jóvenes. En los casos más graves, este tipo de urticarias es totalmente incapacitante; cabe pensar, por ejemplo, en lo que supone no poder caminar por hinchazón de las plantas, o no exponerse a temperaturas frías, a la luz del sol, al agua, o llenarse de habones por todo el cuerpo tras el mínimo esfuerzo.
Tipos de Urticaria Inducible
- Dermografismo: El habón aparece tras el rascado o roce de la piel, con una forma lineal que sigue la trayectoria del rascado; desaparece en 30 minutos o menos si deja de frotarse la zona.
- Urticaria por frío: El habón aparece en la zona de contacto con temperaturas bajas. Aparece picor, habones (ronchas) e hinchazón.
- Urticaria colinérgica: Producida tras la elevación de la temperatura corporal, fundamentalmente debida al ejercicio físico, duchas calientes, sudor y a experimentar ciertas emociones; de forma característica desaparece en pocos minutos, al descender la temperatura corporal.
- Urticaria por presión retardada: La lesión aparece a las 6 horas, en la zona donde se ha ejercido una presión. Suele consistir en habones y, generalmente, hinchazón (angioedema).
- Urticaria solar: Se desencadena tras exposiciones a la luz solar, normalmente a los 3 o 5 minutos, y solo en las zonas expuestas al sol.
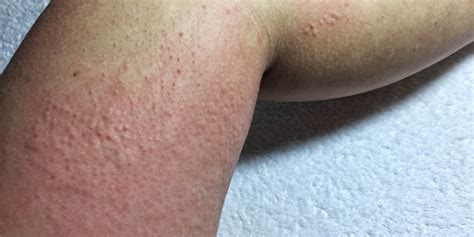
Urticaria por frío. Fuente: Alergia a la Urticaria
El único tratamiento que existe para estas urticarias son los antihistamínicos: en ocasiones requieren altas dosis, a pesar de lo cual a veces no se logran controlar. La urticaria por presión retardada suele requerir corticoides.
Reacciones Alérgicas a Anticonceptivos
Experimentar una reacción alérgica a un anticonceptivo es raro, pero posible. Las reacciones alérgicas a los anticonceptivos son poco comunes, pero pueden ocurrir debido a:
- Ingredientes hormonales: La mayoría de los anticonceptivos hormonales contienen estrógeno sintético y/o progestina.
- Látex: Si usa condones o diafragmas de látex y nota picazón, ardor, enrojecimiento, hinchazón o síntomas respiratorios, podría tener alergia al látex.
- Aditivos e ingredientes inactivos: Algunas personas son sensibles a los aglutinantes, colorantes o conservantes presentes en las pastillas, parches o anillos vaginales.
Signos de Alergia a Anticonceptivos
- Hinchazón e irritación de la cara, labios, lengua o garganta.
- Síntomas respiratorios como dificultad para respirar, sibilancias u opresión en el pecho.
- Náuseas, mareos o dolores de cabeza.
- Irritación cutánea, enrojecimiento, picazón, ardor o inflamación.
Qué Hacer si Sospecha una Reacción Alérgica
- No espere y busque atención médica.
- Documente sus síntomas, cuándo comenzaron y su gravedad.
- Considere cambiar a una formulación o método de administración diferente.
Si experimenta reacciones alérgicas o sensibilidad a ciertos métodos anticonceptivos, es importante saber que existen alternativas más seguras y eficaces, adaptadas a diferentes necesidades y tipos de alergia.
Tratamiento de la Urticaria Aguda
Cuando aparece un episodio de urticaria aguda se debe acudir a un médico o al servicio de Urgencias para recibir tratamiento. Se trata con antihistamínicos y, según la gravedad del cuadro, en ocasiones es preciso emplear también corticoides.
Es importante saber que este tratamiento es insuficiente: es aconsejable seguir tomando los antihistamínicos durante varios días, ya que de lo contrario la urticaria puede reaparecer.
Tabla Resumen de Tipos de Urticaria y Causas Asociadas
| Tipo de Urticaria | Causas Comunes | Características | Tratamiento |
|---|---|---|---|
| Urticaria Aguda | Alimentos, medicamentos, picaduras de insectos | Aparición repentina, duración corta (menos de 6 semanas) | Antihistamínicos, corticoides (según la gravedad) |
| Urticaria Crónica | Desconocida (idiopática), autoinmune, problemas hormonales | Duración prolongada (más de 6 semanas), recurrente | Antihistamínicos, fármacos antiinflamatorios no esteroideos, omalizumab |
| Hipersensibilidad a Progestágenos (HP) | Reacción a progesterona endógena o sintética | Síntomas cíclicos (fase lútea), reacciones alérgicas | Supresión de la ovulación, antihistamínicos, glucocorticoides |
| Dermatitis Autoinmune por Progesterona (DAP) | Sensibilización a progesterona, anticonceptivos sistémicos | Lesiones cutáneas premenstruales, diversas manifestaciones clínicas | Anticonceptivos orales, acetato de ulipristal, ooforectomía (casos graves) |
| Urticaria Inducible | Estímulos mecánicos (rascado, presión, frío, calor, vibración) | Ronchas o hinchazón tras estímulos, picor intenso | Antihistamínicos, corticoides (en urticaria por presión retardada) |
| Reacciones Alérgicas a Anticonceptivos | Ingredientes hormonales, látex, aditivos | Hinchazón, irritación, síntomas respiratorios, náuseas | Atención médica inmediata, cambio de formulación o método |
Qué es y cómo tratar la urticaria
tags: #urticaria #por #pastillas #anticonceptivas