Las verrugas son lesiones epidérmicas benignas y frecuentes causadas por una infección por el virus del papiloma humano (VPH). Pueden aparecer en cualquier parte del cuerpo con diferentes morfologías.
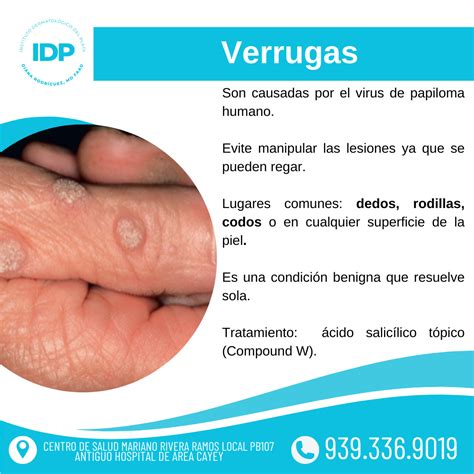
Verrugas comunes en los dedos.
Etiología de las Verrugas
Las verrugas son lesiones cutáneas causadas por la infección por el virus del papiloma humano (VPH); existen más de 100 subtipos del VPH. Los traumatismos y la maceración facilitan la inoculación epidérmica inicial. Luego puede haber diseminación por autoinoculación. Los factores inmunitarios locales y sistémicos también parecen influir en la propagación; los pacientes inmunodeprimidos corren un riesgo particular de desarrollar lesiones generalizadas que son difíciles de tratar.
La inmunidad celular mediada por células T CD8+ es crucial para que la infección establecida retroceda. Sin embargo, la inmunidad humoral intacta también puede proporcionar resistencia a la infección por el VPH.
Signos y Síntomas de las Verrugas
Las verrugas reciben diferentes nombres según su aspecto clínico y su localización; diversas formas se relacionan con distintos tipos de HPV. La mayoría de los tipos suelen ser asintomáticos. Sin embargo, algunas verrugas pueden provocar dolor leve, en especial si se ubican en las superficies que soportan peso (p. ej., plantas de los pies).
Verrugas Comunes
Las verrugas comunes (verrugas vulgares) son causadas por los HPV tipos 1, 2, 4 y 7 y, en ocasiones, otros tipos en pacientes inmunodeficientes. Suelen ser asintomáticas, aunque en ocasiones causan un dolor leve, cuando se localizan en una superficie que soporta peso (p. ej., la planta de los pies).
Las verrugas comunes son nódulos bien delimitados, rugosos, redondeados o irregulares, firmes y ligeramente grisáceos, amarillentos, amarronados o negro grisáceos; miden de 2 a 10 mm de diámetro. Aparecen con mayor frecuencia en lugares que sufren traumatismos (p. ej., dedos, codos, rodillas y cara), aunque pueden extenderse a cualquier parte. Las variantes con formas inusuales (p. ej., pediculadas, o con aspecto similar al de una coliflor) son mucho más frecuentes en la cabeza y el cuello, sobre todo en el cuero cabelludo y la barba.
Verrugas Palmares y Verrugas Plantares
Estas verrugas son causadas por los tipos de HPV 1, 2 y 4. Aparecen en las palmas y las plantas. Las verrugas palmares y plantares son aplanadas por la presión y están rodeadas por epitelio cornificado. A menudo son sensibles a la palpación. En particular, las verrugas plantares pueden provocar molestias al caminar y al estar de pie. Se las diferencia de las durezas y los callos por su tendencia a sangrar de modo puntual cuando se recorta su superficie.
Verrugas Planas
Las verrugas planas son causadas por los tipos de HPV 3 y 10 y en ocasiones por los tipos 26 a 29 y 41. Son más frecuentes en niños y adultos jóvenes y se desarrollan por autoinoculación. Estas verrugas son pápulas lisas, planas, de color marrón amarillento, rosado o del color de la piel, localizadas con mayor frecuencia en la cara y a lo largo de las marcas de rascado.
No suelen causar síntomas, aunque suelen ser difíciles de tratar.
Verrugas planas.
Verrugas en Mosaico
Las verrugas en mosaico son placas que se forman por la coalescencia de una miríada de verrugas plantares más pequeñas muy próximas entre sí. Como ocurre con las otras verrugas plantares, suelen ser dolorosas.
Verrugas Filiformes
Estas verrugas son largas, angostas y suelen crecer sobre los párpados, cara, cuello o labios. Suelen ser asintomáticas. Esta variante morfológica de las verrugas comunes es benigna y de fácil tratamiento.
Verrugas Periungueales
Las verrugas periungueales son causadas por HPV tipos 1, 2, 4 y 7. Estas verrugas aparecen como fisuras cutáneas engrosadas, con forma de coliflor, que se localizan alrededor de la placa ungueal. Por lo general son asintomáticas, pero las fisuras causan dolor cuando las verrugas se agrandan. Los pacientes suelen perder la cutícula y son susceptibles a sufrir paroniquia.
Las verrugas periungueales son más frecuentes en pacientes que se muerden las uñas o que tienen ocupaciones que los obligan a un contacto constante con agua, como lavacopas o cantinero.
Verrugas Genitales
Las verrugas genitales son causadas por HPV tipo 6 u 11 (más comúnmente) y por los tipos 1a, 2, 4, 7, 16, 18, 27b, 27, 33, 38, 40, 42, 43, 44, 54, 57b, 57c, 61, 72, 81 y 89. Estas verrugas se presentan como pápulas aterciopeladas, de límites netos, aplanadas con una base amplia, o como excrecencias ásperas y pediculadas en las regiones perineal, perirrectal, labial y peniana.
Diagnóstico de las Verrugas
El diagnóstico de las verrugas se basa en el aspecto clínico; raras veces es necesario hacer una biopsia. Un signo cardinal de las verrugas es la interrupción de los dermatoglifos (crestas superficiales características en dedos, palmas, dedos de los pies y plantas) y la presencia de pequeños puntos negros (capilares trombosados) o sangrado al rasurar las verrugas. El rasurado se realiza típicamente sin anestesia.
Si es necesario, se puede confirmar el diagnóstico de una verruga afeitando su superficie para revelar capilares trombosados en forma de puntos negros.
Diagnósticos Diferenciales
- Callos (clavi): pueden ocultar las líneas de la piel, pero no muestran capilares trombosados tras rasurado
- Liquen plano: puede imitar las verrugas planas, pero puede estar acompañado de lesiones orales y estrías de Wickham y tener distribución simétrica
- Queratosis seborreica: las lesiones parecen más amontonadas, son pigmentadas, e incluyen quistes córneos llenos de queratina
- Marcas en la piel (acrocordón): pueden ser pedunculadas y más suaves y de color más semejante al de la piel que las verrugas
- Carcinoma epidermoide: puede ser ulcerado, persistente, y crecer de forma irregular
Está disponible la tipificación del ADN del virus en algunos centros médicos, aunque no suele ser necesario.
Tratamiento de las Verrugas
No hay indicaciones firmes sobre cuándo iniciar tratamiento en pacientes con verrugas. Se debe considerar el tratamiento para las verrugas que son cosméticamente inaceptables, en lugares que interfieren con la función, o dolorosas. Los pacientes deben ser motivados a adherirse a cumplir el tratamiento, lo que puede requerir un curso prolongado y puede no tener éxito. Los tratamientos son menos exitosos en pacientes inmunodeprimidos.
Tratamientos Tópicos Irritantes
Los tratamientos tópicos irritantes tienen mecanismos de acción que implican dirigir localmente una respuesta inmunitaria al irritante, que también ataca la lesión por VPH. Estos irritantes incluyen ácido salicílico (AS), ácido tricloroacético, 5-fluorouracilo, resina podofílica (p. ej., podofilox), tretinoína, y cantaridina. Las sinecatecinas pueden usarse para las verrugas genitales.
La pomada con imiquimod al 5% para uso tópico induce la producción local de citocinas antivirales en las células cutáneas. El cidofovir tópico y la inmunoterapia de contacto (p. ej., éster dibutil del ácido escuárico (SADBE, por sus siglas en inglés), la difenilciclopropenona (DPCP) y el antígeno de Candida) se han utilizado para el tratamiento de las verrugas. Las verrugas pueden primero remojarse en agua caliente a 45º C durante 30 min ≥ 3 veces/sem. Después de humedecerla, la piel es más permeable a los agentes tópicos. El antígeno de Candida también puede inyectarse directamente en las lesiones. También puede usarse cidofovir IV.
En la mayoría de los casos, deben combinarse diferentes modalidades para aumentar las probabilidades de éxito en el tratamiento. Se pueden alcanzar efectos antivirales directos con inyección intralesional de bleomicina e interferón alfa-2b, aunque estos tratamientos se reservan para las verrugas más resistentes.
Estos medicamentos se pueden utilizar en combinación con un método destructivo (p. ej., criocirugía, electrocauterización, legrado, escisión, láser) porque a pesar de la eliminación física de una verruga por un método destructivo, el virus puede permanecer en los tejidos y causar recurrencias.
Las inyecciones intralesionales pueden usarse para tratar las verrugas refractarias, múltiples o en áreas sensibles.
Para el tratamiento de las verrugas anogenitales, véase también tratamiento de la infección por papilomavirus humano.
Tratamiento de Verrugas Comunes
En los pacientes inmunocompetentes, las verrugas comunes suelen involucionar espontáneamente en 2 a 4 años, aunque algunas persisten mucho tiempo. Hay varios tratamientos disponibles. Los métodos destructivos incluyen electrocauterización, criocirugía con nitrógeno líquido, y cirugía con láser. También suelen usarse preparaciones de ácido salicílico.
El método utilizado depende de la localización y la gravedad de la afectación.
El ácido salicílico (AS) es el agente tópico más común utilizado. El ácido salicílico (AS) está disponible en forma líquida, pomada, apósitos adhesivos o impregnado en cinta. Por ejemplo, puede utilizarse ácido salicílico (AS) líquido al 17% en los dedos y emplastos de ácido salicílico al 40% en regiones con piel más gruesa como las plantas de los pies. Los pacientes aplican el ácido salicílico (AS) en las verrugas por la noche y lo dejan durante 8 a 48 h, según el sitio de aplicación. El ácido salicílico (AS) puede ocluirse con cinta adhesiva para mejorar la penetración. El ácido salicílico (AS) también puede combinarse con 5-fluorouracilo en varias formulaciones para el tratamiento de las verrugas comunes en las palmas y las plantas.
Puede utilizarse cantaridina (0,7% en áreas de piel delgada y 1% en áreas de piel más gruesa) sola o combinada con ácido salicílico (AS) al 30% y podofilina al 5% en una base coloidal. La cantaridina sola se elimina con agua y jabón luego de 6 h; la cantaridina con ácido salicílico (AS) o podofilina se elimina después de 2 h. Cuanto más tiempo permanezcan estos agentes en contacto con la piel, mayor es la respuesta con formación de ampollas.
La criocirugía, también llamada crioterapia, utiliza nitrógeno líquido y es sumamente eficaz. Como es un procedimiento doloroso, se evita en los niños pequeños. La electrodesecación con curetaje, la cirugía con láser o ambas son eficaces y están indicadas para las lesiones aisladas; sin embargo, estos métodos pueden causar cicatrices. El rasurado o el recorte de las lesiones antes de la crioterapia puede aumentar su eficacia.
Al cabo de un año, alrededor del 35% de los pacientes presenta verrugas nuevas o recurrentes; por lo tanto, deben evitarse al máximo los métodos que causan cicatrices, para no acumular cicatrices múltiples. Cuando sea posible, los tratamientos que dejan cicatrices deben reservarse para áreas sin importancia cosmética y para verrugas que no responden al tratamiento.
Tratamiento de Verrugas Filiformes
El tratamiento de las verrugas filiformes es la extirpación con bisturí, tijeras, curetaje o nitrógeno líquido. El nitrógeno líquido debe aplicarse hasta que un halo de 2 mm de piel que rodea la verruga adquiera una tonalidad blanquecina. El daño cutáneo ocurre cuando la piel se deshiela, por lo general de 10 a 20 s después. Pueden aparecer ampollas al cabo de 24 a 48 h del tratamiento con nitrógeno líquido, lo que forma parte del proceso normal de cicatrización de la piel.
Se debe tener especial cuidado al tratar sitios que son sensibles desde el punto de vista estético, como la cara y el cuello, debido a que suele aparecer hipopigmentación o hiperpigmentación luego del tratamiento con nitrógeno líquido. Los pacientes con piel oscura pueden desarrollar una despigmentación permanente.
Tratamiento de Verrugas Planas
El tratamiento de las verrugas planas es difícil, y las verrugas planas suelen ser más duraderas que las verrugas comunes, resistentes a los tratamientos, y, en áreas cosméticamente importantes, los métodos más eficaces (destructivos) son menos deseable.
El tratamiento habitual de primera línea es la aplicación diaria de tretinoína (ácido retinoico al 0,05% en crema). Si la descamación del epitelio no es suficiente para lograr la elimnación de la verruga, puede aplicarse otro irritante (p. ej., peróxido de benzoílo al 5%) o pomada con ácido salicílico (AS) al 5% luego de la tretinoína. Se puede utilizar pomada con imiquimod al 5% sola o combinada con agentes tópicos o métodos destructivos. El 5-fluorouracilo tópico (pomada al 1 o 5%) también puede utilizarse.
Tratamiento de Verrugas Plantares
El tratamiento de las verrugas plantares es la maceración enérgica con emplastos de ácido salicílico (AS) al 40% colocados durante varios días. La combinación de ácido salicílico (AS) al 17% y 5-fluorouracilo al 2,5% bajo oclusión con cinta durante 8 a 12 horas también es eficaz. La verruga se desbrida mecánicamente mientras está húmeda y blanda, y luego se destruye mediante congelación o utilizando sustancias cáusticas (p. ej., ácido tricloroacético al 30 a 70%). Otros tratamientos destructivos (p. ej., láser con CO2, láser pulsado, algunos ácidos) suelen ser eficaces.
Para las verrugas plantares recurrentes o de difícil tratamiento, se pueden intentar enfoques intralesionales (véase verrugas recalcitrantes).
Tratamiento de Verrugas Periungueales
El tratamiento combinado con nitrógeno líquido y pomada con imiquimod al 5%, tretinoína o ácido salicílico (AS) es efectivo, y más seguro que el nitrógeno líquido solo o el cauterio.
El nitrógeno líquido y la cauterización para tratar las verrugas periungueales y laterales de los dedos deben utilizarse con precaución porque un tratamiento demasiado agresivo puede causar una deformidad permanente de las uñas y, rara vez, lesiones nerviosas.
Se debe tener precaución en el tratamiento de las verrugas periungueales y en las caras laterales de los dedos porque el... Los patrones dermatoscópicos de la sarna son particularmente observables en las caras laterales de los dedos de las manos, dedos de los pies, palmas y plantas, así como alrededor de la areola mamaria, ombligo o en las áreas genitales.
Dermatoscopia: Una Herramienta Diagnóstica Clave
La dermatoscopia permite observar las lesiones de forma más detallada que a simple vista y se basa en tecnología óptica de vanguardia para apreciar mejor las características visibles en la superficie de la piel. Un instrumento dermatoscópico emplea los principios de la óptica para visualizar la morfología y la textura de la superficie.
La dermatoscopia magnifica la estructura de la superficie de la piel y es un procedimiento que los médicos pueden utilizar para examinar más de cerca la morfología, las variaciones de color en la distribución de la pigmentación o la asimetría del color en cualquier otro detalle del sitio de la lesión para un diagnóstico preciso. La dermatoscopia revela fácilmente la delicada modificación de la subestructura epidérmica y del folículo piloso de las verrugas, como la hiperqueratosis y el engrosamiento de la capa espinosa sobre el área de la verruga, lo que ayuda a los médicos a realizar un diagnóstico preciso.
Características Dermatoscópicas de las Verrugas
- Verrugas comunes: muchas áreas que muestran estructuras papilomatosas en un patrón compacto.
- Verrugas planas: Pápulas múltiples, del tamaño de la cabeza de un alfiler, de hasta 2.5 mm de diámetro, con un aspecto hiperpigmentado a violáceo y un halo blanco periférico.
La dermatoscopia es una técnica in vivo no invasiva diseñada para identificar estructuras morfológicas en la piel que normalmente no son visibles a niveles submicroscópicos y que pueden ayudar a distinguir características como el color y los detalles vasculares de las lesiones pigmentadas. El descubrimiento de estos patrones bien reconocidos desempeña un papel importante en la distinción entre diferentes dermatosis.
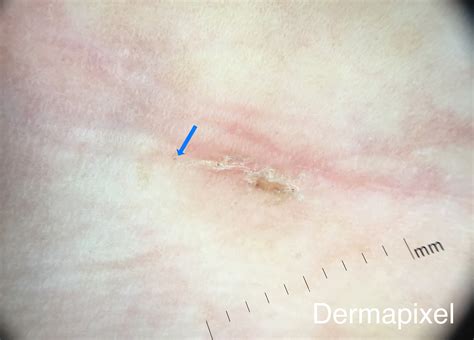
Imagen dermatoscópica de la sarna mostrando triángulos marrones y una estructura serpiginosa blanquecina.
Además, como una especie de método de examen dermatológico no invasivo, la dermatoscopia puede aliviar el daño y el dolor de los pacientes (al menos relativamente). Las verrugas se tratan según las imágenes dermatoscópicas. Esto permitió la observación gradual del cambio en la intensidad del color y las características morfológicas, así como el aspecto de la vasculatura dentro de la verruga con el tratamiento.
Evaluación Dermatoscópica como Criterio de Eficacia
La evaluación dermatoscópica es un criterio de valoración objetivo para juzgar la eficacia. El cambio dermatoscópico en términos de reducción de área, así como un patrón vascular mejorado, etc., son algunos cambios específicos observados que los médicos utilizan para evaluar las respuestas antes y después de la terapia.
Prevención de las Verrugas
En primer lugar, no debemos tocar las verrugas de otras personas y, en segundo lugar, debemos tener cuidado al compartir objetos privados como herramientas de limpieza o cuchillas de afeitar, ya que el contacto se transmite muy fácilmente porque está causado por el virus del papiloma humano. Si acaba de usar desinfectante para manos y agua para lavarse las manos inmediatamente después del contacto con cosas o superficies que podrían estar contaminadas con verrugas.
Opciones de Tratamiento Farmacológico
Las opciones de tratamiento de las verrugas incluyen el uso de medicamentos, crioterapia y terapia con láser. La terapia con medicamentos incluye principalmente ungüento de flurouracilo, ungüento de imiquimod, ungüento de ácido salicílico y cremas de tazaroteno, que actúan como cremas para eliminar las verrugas. Estos medicamentos ayudan a disolver los tejidos de las verrugas, limitan la replicación de las células virales o destruyen las partículas virales, mejorando así los síntomas asociados con las verrugas.
La crioterapia es una técnica para tratar las verrugas comunes mediante la congelación rápida con nitrógeno líquido. La baja temperatura del nitrógeno líquido provoca daños por congelación dentro del tejido de la verruga; esto destruye las partículas del virus, así como las células de la verruga, tratándola así.
El tratamiento con láser elimina las verrugas cauterizando, vaporizando o carbonizando directamente el tejido de la verruga.
Resumen
La dermatoscopia permite observar, en las condiciones adecuadas, la vascularización presente en las lesiones cutáneas de muy diversa índole. La visualización e identificación de vasos de morfología característica puede ser la clave en el diagnóstico de determinadas lesiones, especialmente en el caso de aquellas hipopigmentadas, en las que no es posible identificar las estructuras pigmentadas clásicas.
Así pues, algunas de las asociaciones más características son la presencia de vasos «en corona» en la hiperplasia sebácea, las «telangiectasias arboriformes» en el carcinoma basocelular, los vasos «en coma» en los nevos intradérmicos y compuestos, los vasos «en cabeza de alfiler» en los nevos de Spitz o melanoma, o los vasos «en horquilla» en las queratosis seborreicas.
El reconocimiento de estructuras vasculares distintivas puede ser de gran ayuda para el diagnóstico de numerosas lesiones. A menudo, constituyen la única clave para el diagnóstico del melanoma.
¿En qué consiste la dermatoscopía?
tags: #verruga #plana #dermatoscopia