El papiloma del pie, también conocido como verruga plantar, es una lesión cutánea benigna que puede convertirse en una molestia significativa para quienes la padecen. La verruga plantar es una infección vírica de los pies que está provocada por el virus del papiloma humano o VPH.
Las verrugas son proliferaciones benignas de la piel o mucosas producidas por la infección de los papilomavirus. Constituyen una causa muy frecuente de consulta al médico de atención primaria. La prevalencia de las verrugas cutáneas ha sido estimada en un 0,8-22% de la población adolescente.
Por tanto, el médico generalista debe estar preparado para diagnosticarlas adecuadamente y, además, debe conocer las diversas modalidades terapéuticas disponibles. Asimismo, debe saber aplicar aquellas terapias sencillas, que no requieren aparatos costosos y que, por tanto, son susceptibles de ser aplicadas dentro del primer escalón del marco sanitario público.
Antes de considerar el diagnóstico y el tratamiento de las verrugas conviene conocer su etiopatogenia. Cuanto mayor sea el conocimiento de ésta, tanto más científico será el tratamiento de esta infección. Existen innumerables remedios caseros para las verrugas, que se diferencian de los aplicados por la medicina académica, por el sustento científico de los últimos.
En este artículo, exploraremos en detalle el diagnóstico diferencial de la verruga plantar, incluyendo sus características clínicas, métodos de diagnóstico, opciones de tratamiento y medidas preventivas.
¿Callo o papiloma en el pie? ¡Descúbrelo! | Estando Contigo | CMM
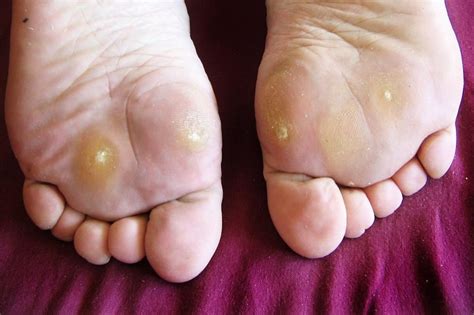
Verruga plantar en la planta del pie.
Etiopatogenia de las verrugas
Las verrugas son producidas por la infección cutaneomucosa de los papilomavirus. Estos virus contienen ADN de doble cadena dispuesto de forma circular. Su genoma está compuesto de unos 8.000 pares de bases, lo que supone un doceavo del tamaño del genoma de un herpesvirus. Los papilomavirus son específicos de especie. Se han secuenciado, total o parcialmente, 80 tipos de papilomavirus humanos (PVH) aunque el número real debe de oscilar entre 100-1502.
Los tipos de PVH más importantes son los que tienen capacidad oncogénica. PVH 16 y 18 son los hallados con más frecuencia en el carcinoma del cuello uterino; PVH 5 y 8 son los que predisponen al carcinoma epidermoide en los pacientes afectados de epidermodisplasia verruciforme, una genodermatosis en la que hay una inmunodeficiencia selectiva para los PVH y que suele ser heredada de forma autosómica recesiva2.
Al ser los PVH selectivos de especie, su fuente de infección sólo puede ser humana. En estudios experimentales se ha observado que el período de latencia tras la inoculación es de 2-9 meses. Por otra parte, análisis con la reacción en cadena de la polimerasa (PCR) han demostrado la presencia de PVH en piel de aspecto normal. La defensa frente la infección por PVH está mediada por la inmunidad humoral y celular. Por ello, esta infección es más frecuente y grave en pacientes inmunodeprimidos y más común en niños que no han desarrollado defensas inmunitarias frente a estos virus.
Características Clínicas de las Verrugas Plantares
Las verrugas en la planta del pie se manifiestan como pequeñas lesiones rugosas y endurecidas, de forma redondeada, que interrumpen las líneas naturales de la piel. Su aspecto es semejante a la forma de una coliflor, su proporción puede variar dependiendo de la extensión y el tiempo de evolución de la lesión.
Un signo característico es la presencia de pequeños puntos negros en su superficie, que corresponden a capilares trombosados. El dolor suele intensificarse al aplicar presión directa sobre la verruga, lo que puede afectar la capacidad para caminar o realizar actividades cotidianas. Suele producir dolor si se pellizca.
En algunos casos, la verruga puede crecer hacia adentro debido a la presión constante del peso corporal, formando un callo doloroso que la recubre. Las verrugas plantares pueden presentarse de forma aislada o en grupos, denominados «verrugas en mosaico», que tienden a ser más difíciles de tratar.
Higiene: mantener los pies siempre limpios y secos. Especial cuidado merece la zona entre los dedos y evitar compartir tanto el calzado como la toalla.
Manifestaciones clínicas
Las verrugas se clasifican según su aspecto clínico y según su localización en la piel o en las mucosas (tabla 1).
- Verruga común
Pápulas redondas u ovaladas de bordes netos, superficie rasposa y color grisáceo (fig. 1). Pueden aparecer en cualquier área cutánea, aunque las manos constituyen la zona más común. Habitualmente son lesiones múltiples o de gran tamaño (fig. 2), sobre todo en pacientes que padecen inmunodeficiencias.
- Verrugas planas
Pápulas aplanadas del color de la piel normal o rosadas y con una superficie ligeramente descamativa. Son causadas, más frecuentemente, por los PVH de tipo 3, 10, 28 y 49. La zona corporal más comúnmente afectada es la cara y la cara anterior de las piernas (fig. 3).
- Verrugas palmoplantares
El tipo de HPV más común es el I. Se caracterizan por pápulas endofíticas con una superficie queratósica que suelen ser dolorosas. Un dato clínico muy característico es la presencia de puntos negros en la superficie de las lesiones (fig. 4) que corresponden a capilares dérmicos trombosados. Cuando aparecen múltiples verrugas plantares agrupadas se llaman "verrugas en mosaico" (fig. 5) y plantean una dificultad terapéutica importante. Las callosidades, que son el diagnóstico diferencial más importante, se caracterizan por un engrosamiento de la piel, con acentuación de los dermatoglifos y a usencia de esos "puntos negros". Cuando una verruga plantar crece de forma indefinida o no responde a los tratamiento habituales, hay que plantear el diagnóstico diferencial con un tipo especial de carcinoma epidermoide llamado carcinoma cuniculatum.
- Verrugas periungueales
Esta localización tiene la particularidad de su resistencia a las terapéuticas habituales, pues la lesión se intro duce por debajo de los pliegues ungueales e impide el contacto del PVH con el agente terapéutico (fig. 6).
- Verrugas filiformes
La importancia clínica de este tipo de verruga estriba en su diagnóstico diferencial con los carcinomas cutáneos o las queratosis actínicas que adoptan, también, esta disposición (fig. 7). En personas mayores y con daño actínico deben ser extirpadas con un pedículo de dermis para estudio anatomopatológico.
- Condilomas acuminados
Son pápulas filiformes o sesiles de color rosado o marrón que se localizan en la piel de los genitales, ano y periné o en la mucosa del glande, labios, vagina o meato uretral (figs. 8 y 9). Las verrugas que aparecen en la mucosa oral pueden haber sido contagiadas por relaciones sexuales orogenitales o por contacto con verrugas de otro origen. El tumor de Bushe-Lowenstein es un carcinoma epidermoide propio del área genital que se puede confundir con condilomas acuminados de gran tamaño.
- Papulosis bowenoide
Clínicamente es muy similar a los condilomas acuminados, pues son pápulas de 2-3 mm de diámetro que se localizan en los genitales externos. Su particulari dad estriba en que son producidos por el PVH 16, uno de los que tienen mayor capacidad oncogénica, y porque histopatológicamente se asemeja a una carcinoma in situ. Sin embargo, la transición a carcinoma epidermoide invasivo es mucho menor que en las displasias del cuello uterino causadas por el mismo PVH.
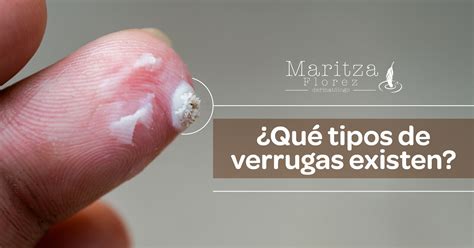
Diagnóstico Diferencial
El diagnóstico suele realizarse mediante la evaluación clínica de un dermatólogo o un podólogo, quienes están capacitados para identificar este tipo de lesiones. La verruga plantar se diagnostica porque al quitar capas de piel de la verruga se aprecia una pérdida de las líneas de la piel y unos puntos negros que corresponden a la vascularización del nervio.
Generalmente, un proveedor de atención médica puede diagnosticar una verruga plantar al examinarla o al cortar la capa superior con un bisturí y revisar si se ven puntos. Los puntos son pequeños vasos sanguíneos coagulados.
Además, es común que los especialistas utilicen un bisturí para raspar o cortar suavemente la capa superior de la lesión.
Dermatoscopia
La dermatoscopia es una técnica no invasiva de diagnóstico en dermatología, que mediante un instrumento óptico, llamado dermatoscopio, permite examinar mejor las lesiones por debajo de la superficie cutánea amplificando en vivo la imagen sospechosa una vez eliminados los fenómenos de refracción y reflexión de la luz sobre la piel.
Diagnóstico diferencial con callos
A menudo, los papilomas se suelen confundir con los callos, sin embargo, tienen notables diferencias. La principal es el origen, el papiloma es producido por el VHP, mientras que los callos se producen por un engrosamiento de la piel, pero mejor os lo explicamos a continuación:
Seguramente alguna vez has tenido un callo en el piel, son capas de piel engrosadas como consecuencia de una presión repetitiva o fricción del calzado. Este tipo de durezas se pueden formar en la parte de arriba del pie. No son afecciones graves, suelen mejorar con el tratamiento adecuado y no causan problemas a largo plazo.
La causa principal de este problema es provocado por un calzado que no se ajusta bien al pie, por lo que provoca roces continuos, formando el callo. Los callos son bastante frecuentes en personas de media edad o mayores, en deportistas (corredores, tenistas, futbolistas, bailarines, etc). La forma de caminar de cada uno, especialmente con determinados zapatos, altera la estática del pie de forma que puede producir más roce o fricción en determinadas zonas del pie. La piel se defiende ante estas agresiones haciéndose más gruesa.
Aunque a veces puedan parecerse un poco, especialmente en fases muy tempranas o cuando una callosidad lo cubre, presentan importantes diferencias. La principal característica y diferencia es que los papilomas no crecen hacia afuera porque se aplastan al caminar. Son causadas por una infección vírica (virus del papiloma humano) y existen muchos diferentes. Además:
- Son lesiones pequeñas que aparecen en la planta de los pies.
- Tienen apariencia de coliflor, los callos no.
- Son mucho más frecuentes en la infancia y juventud que en edades más avanzadas.
- Aparecen con la bajada de defensas del organismo.
- Pueden presentar pequeñas manchas negras en su superficie.
- Debido a la presión puede formarse una dureza sobre la piel sobre el papiloma.
- Crecen hacia dentro.
- Presentan unas raíces que se van implantando en la piel conforme pasa el tiempo.
- Causan dolor.
Diagnóstico diferencial
Para el público en general, y para muchos médicos, toda lesión cutánea que cuelga o que crece es una "verruga". Así, bajo este nombre, se engloban fibromas blandos, lipomas, nevos melanocíticos adquiridos pediculados, queratosis seborreicas, nevos epidérmicos e, incluso, tumores malignos. Ante la duda de si la lesión es o no una verruga, lo correcto es extirparla y analizarla al microscopio óptico. Esta actitud, además de diagnóstica, es terapéutica.
Opciones de Tratamiento
La mayoría de las verrugas plantares son inofensivas y desaparecen sin tratamiento, aunque esto puede llevar uno o dos años en el caso de los niños e incluso más tiempo en el caso de los adultos. Si quieres deshacerte de las verrugas cuanto antes y los métodos de cuidado personal no te han ayudado, habla con tu proveedor de atención médica.
Una revisión del tratamiento de las verrugas pone de manifiesto que existen hasta 48 procedimientos diferentes3. Ello indica que no hay ningún tratamiento particularmente eficaz para todas las formas clínicas de infección cutaneomucosa por PVH.
Un elemento que se debe considerar en el tratamiento de las verrugas es su importante tasa de curación espontánea. Globalmente, se puede considerar que un 65% los casos se curan espontáneamente, sobre todo en los primeros 2 años tras la infección4. A partir de los 2 años la tasa de regresión espontánea desciende al 10-20%. En la curación espontánea no parecen intervenir ni la edad del paciente, ni el tamaño de la lesión ni su número, pero sí el estado inmunitario del mismo5. Otra consideración de importancia es que, a pesar de que los PVH son contagiosos entre humanos, las verrugas son una infección habitualmente banal pues no compromete la vida y, sólo en circunstancias excepcionales, degeneran en un carcinoma epidermoide.
Los tratamientos empleados para el tratamiento de las verrugas aparecen en las tablas 2 y 3.
Tratamientos tópicos
El ácido salicílico es uno de los más utilizados, ya que ayuda a exfoliar la piel infectada. Suele combinarse con sustancias antivirales para mejorar su eficacia.
Medicamento exfoliante (ácido salicílico). Los productos de venta libre para eliminar verrugas se venden como parches, geles o líquidos. Es probable que te indiquen que laves el sitio, lo remojes en agua tibia y retires suavemente la capa superior de piel blanda con una piedra pómez o lima de uñas. Luego, una vez que la piel esté seca, aplicas la solución o el parche. Por lo general, los parches se cambian cada 24 a 48 horas. Los productos líquidos se usan a diario.
Crioterapia
Consiste en la aplicación de nitrógeno líquido para congelar la verruga, provocando la destrucción del tejido infectado.
Medicamentos de congelación (crioterapia). La crioterapia se realiza en una clínica y consiste en aplicar nitrógeno líquido a la verruga, ya sea con un espray o un hisopo de algodón. El congelamiento hace que se forme una ampolla alrededor de la verruga, y el tejido muerto se desprende en una semana, aproximadamente. La crioterapia también puede estimular el sistema inmunitario para que combata las verrugas virales.
Entre los medicamentos de venta libre que congelan las verrugas, se incluyen Compound W Freeze Off y Dr. Scholl's Freeze Away.
Procedimientos más invasivos
En casos resistentes, se puede recurrir a la electrocirugía y el curetaje. La electrocirugía utiliza corriente eléctrica para quemar el tejido de la verruga, mientras que el curetaje implica raspar la lesión con un instrumento quirúrgico especializado.
Cirugía menor. El proveedor de atención médica corta la verruga o la destruye usando una aguja eléctrica (electrodesecación y curetaje). Como este método puede ser doloroso, el médico primero adormecerá la piel. Debido a que la cirugía podría dejar cicatrices, no se suele practicar para tratar verrugas plantares a menos que otros tratamientos hayan fallado.
Terapia con láser
Utiliza un haz de luz concentrado para destruir los vasos sanguíneos que alimentan la verruga, lo que provoca su necrosis y posterior caída.
Tratamiento con láser. El tratamiento con láser de colorante pulsado quema (cauteriza) los pequeños vasos sanguíneos cerrados. El tejido infectado finalmente muere y la verruga se desprende. Es necesario repetir este método cada 2 a 4 semanas.
Inmunoterapia
Estimula la respuesta inmunitaria del paciente para combatir el VPH de manera más efectiva.
Terapia para estimular el sistema inmunitario. Este método utiliza medicamentos o soluciones para estimular el sistema inmunitario con el fin de combatir las verrugas virales.
Vacuna.
Otros tratamientos
- Tratamientos de tipo psicológico
Se han descrito infinidad de remedios "caseros" para el tratamiento de las verrugas. La mayoría de ellos basan su poder curativo en la capacidad de sugestión de quien los administra.
Existen pocos estudios realizados con una metodología adecuada para poder comparar el efecto de la hipnosis o la sugestión frente al placebo. No obstante, a favor de los tratamientos de índole psicológico cabe apuntar el que son inocuos para el paciente, siempre que no impliquen la aplicación de sustancias corrosivas sobre la piel, y que podrían acelerar la curación espontánea de las verrugas.
- Tratamientos inmunomoduladores
Tópicos. El fundamento de esta terapia es producir una reacción eccematosa en la zona de aplicación de la sustancia sensibilizante. Esa reacción inflamatoria actuaría de forma secundaria contra los antígenos virales. El procedimiento requiere la sensibilización previa del paciente y el uso de sustancias no carcinogénicas, altamente sensibilizantes y que no estén presentes en el medio industrial ni en otros fármacos. Tras la sensibilización, el paciente se aplica el producto una vez por semana hasta la resolución lesional. Es fundamental la producción de una reacción eccematosa, con picor, para obtener la curación. Cuando ésta no se produce, conviene subir la concentración a que se aplica la sustancia.
- Tratamientos antivirales
La idoxiuridina al 20% en crema, en aplicación diaria, resultó eficaz (un 76% de curación, 10/13 pacientes) en el único estudio serio realizado6. Sería preciso un estudio más amplio, aleatorizado y doble ciego para conocer su utilidad real.
- Tratamientos destructivos químicos
- Bleomicina
Es un citostático cuya eficacia para el tratamiento de las verrugas cutáneas ha sido plenamente demostrada7. Tiene los inconvenientes de no poder ser utilizado en mujeres en edad fértil, pues parte del producto inyectado pasa a la sangre, que su aplicación es bastante dolorosa y que no conviene aplicarlo en los dedos pues puede desencadenar un fenómeno de Raynaud muy invalidante. A su favor está la alta tasa de curaciones que se consigue con el tratamiento intralesional clásico en verrugas de más de 2 años de duración. La concentración recomendada es de 0,5-1 U/ml diluidas en suero salino fisiológico. La aplicación previa de crema EMLA (anestésica) bajo oclusión puede minimizar algo el dolor de la inyección. Se puede repetir la infiltración al cabo de 3 semanas si no hay curación.
- Queratolíticos
Los ácidos láctico y salicílico se han usado, durante décadas, como sustancias destructoras de la queratina en procesos diversos como la psoriasis, callosidades, verrugas y otras dermatosis caracterizadas por una hiperproliferación epidérmica. Los medicamentos en cuya composición hay queratolíticos son, probablemente, los más usados para tratar la infección cutánea por PVH. El excipiente que contienen, el colodión elástico, es muy adecuado para el tratamiento de estas lesiones. El colodión elástico se compone de vehículos volátiles, como el alcohol y el éter, en pirolixina, que es una nitrocelulosa que mantiene los principios activos en cura oclusiva una vez se volatilizan el éter y el alcohol9. Al colodión elástico se le añade una pequeña cantidad de aceite de ricino para aumentar su elasticidad9. La concentración de ácido salicílico y ácido láctico que contienen los medicamentos comercializados en España es del 10-20%.
- 5-fluorouracilo
Este antimetabolito se usa en asociación con queratolíticos en diversas fórmulas magistrales. Hay muy poca experiencia con este fármaco en monoterapia para tratar la infección por PVH. En España está comercializado para el tratamiento de las queratosis actínicas. Algunos autores lo han aconsejado para tratar las verrugas periungueales. Hay que tener la prudencia de aplicarlo cada 2-3 días pues puede originar una onicólisis grave, por su alta capacidad irritante.
- Bleomicina
Medidas Preventivas
La prevención es fundamental para evitar la aparición de verrugas plantares.
- Mantener los pies limpios y secos: Es importante lavar los pies diariamente con agua y jabón, prestando especial atención a los espacios entre los dedos.
- Uso de calzado adecuado: El uso de calzado transpirable y cómodo ayuda a mantener los pies secos y libres de lesiones.
- No tocar verrugas ajenas: Evitar tocar y rascar las verrugas propias y ajenas es crucial.
- Protecciones en lugares públicos: Usar calzado de protección en lugares públicos y húmedos minimiza el riesgo de contagio.
La educación sobre la importancia de la higiene y las medidas preventivas es fundamental para reducir la incidencia de las verrugas plantares.
Preparación para la consulta
Es probable que empieces por ver a tu proveedor principal de atención médica, que podría remitirte a un especialista en trastornos de la piel (dermatólogo) o de los pies (podólogo).
¿Probaste algún remedio casero? Si es así, ¿durante cuánto tiempo los usaste?
Qué puedes hacer mientras tanto
Si estás seguro de que tienes una verruga plantar, puedes probar con remedios de venta libre o métodos de medicina alternativa. Si la presión sobre la verruga causa dolor, trata de usar calzado bien acolchado, como zapatillas deportivas que brindan un apoyo parejo en la planta del pie para aliviar parte de la presión.
Impacto en diferentes grupos de edad
- Niños: Los niños son propensos a contraer verrugas plantares debido a su activa participación en actividades físicas y mayor frecuencia de contacto con superficies públicas como duchas y piscinas.
- Adolescentes: En la adolescencia, la preocupación estética aumenta y las verrugas plantares pueden ser una fuente de incomodidad e inseguridad.
- Adultos: En adultos, las verrugas plantares pueden complicar la rutina laboral y las actividades de ejercicio.
- Mayores: Las personas mayores pueden enfrentar una recuperación más lenta y mayor riesgo de complicaciones.
Las personas con diabetes deben prestar especial atención a la aparición y tratamiento de las verrugas plantares debido a su mayor riesgo de infecciones y complicaciones.
Evolución de los tratamientos para verrugas plantares en España
Un estudio reciente analizó la evolución en el uso de diferentes tratamientos físicos y químicos para las verrugas plantares en España. Se diseñó una encuesta con 17 preguntas en formato electrónico, dirigida a podólogos con experiencia clínica en el tratamiento de verrugas plantares.
El estudio, realizado en dos periodos temporales (2016/2017 y 2021/2022), obtuvo 889 respuestas. Los resultados indicaron un aumento en el uso del láser, que pasó a ser el tratamiento de primera elección en el segundo periodo, y un incremento en el uso de cantaridina. Por otro lado, se observó una disminución en el uso de crioterapia, ácido monocloroacético/tricloroacético y ácido nítrico.
La siguiente tabla resume los principales cambios observados en el estudio:
| Tratamiento | Cambio en el uso |
|---|---|
| Láser | Aumento |
| Cantaridina | Aumento |
| Crioterapia | Disminución |
| Ácido monocloroacético/tricloroacético | Disminución |
| Ácido nítrico | Disminución |
tags: #verruga #plantar #diagnostico #diferencial