Los condilomas, también conocidos como verrugas genitales o condilomas acuminados, son lesiones benignas causadas por la infección del virus del papiloma humano (VPH). Actualmente, se considera una de las infecciones de transmisión sexual más frecuente.
Existen muchas lesiones en el área genital que pueden manifestarse de forma similar a los condilomas.
VIRUS PAPILOMA HUMANO I: QUÉ ES, CÓMO SE CONTAGIA, DIAGNÓSTICO... - Gineología y Obstetricia -
¿Qué Son las Verrugas Genitales?
Las verrugas genitales son verrugas que se encuentran en o cerca de la vagina o el pene (los genitales).
Causas de las Verrugas Genitales
Las verrugas genitales suelen ser una enfermedad de transmisión sexual (ETS). Están causadas por el VPH (virus del papiloma humano). Hay muchas cepas diferentes del VPH.
Las enfermedades de transmisión sexual (o ETS, también llamadas "infecciones de transmisión sexual") son infecciones que se transmiten a través de las relaciones sexuales (vaginales, orales o anales) o del contacto íntimo.
Hay mucha gente infectada por el virus del papiloma humano que nunca desarrolla verrugas genitales. Si acaba desarrollando verrugas, estas suelen aparecer al cabo de varios meses de haberse infectado con el virus del papiloma humano. Pero a veces las verrugas aparecen años después.
Los tipos de VPH causantes de estas lesiones se denominan de “bajo riesgo oncogénico”, es decir que no están relacionados con el cáncer. Sin embargo, hasta un tercio de las pacientes con condilomas tienen una co-infección por otros tipos de VPH de “alto riesgo oncogénico”.
¿Cómo se Contrae el VPH?
La infección por el VPH se transmite mediante el contacto directo con la piel o las mucosas. No todas las infecciones VPH presentan lesiones visibles (infección subclínica). La aparición de condilomas no se produce inmediatamente después del contacto con el VPH.
La principal vía de transmisión es el coito vaginal o anal. Otras vías menos frecuentes son el contacto digital-genital y oral-genital.
Síntomas de los Condilomas
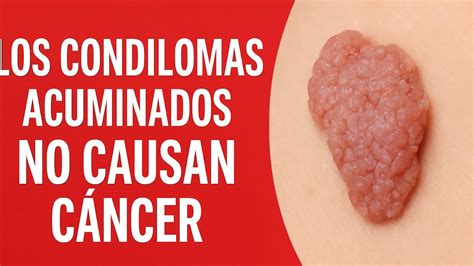
La forma de presentación de los condilomas es muy variable. Frecuentemente, se observan verrugas o lesiones sobreelevadas de distinto tamaño (desde pocos milímetros a varios centímetros) con la superficie rugosa, adoptando una forma que recuerda a una coliflor o a una cresta de gallo.
El número de lesiones también es muy variable, desde pocos elementos (son raras las lesiones únicas) a múltiples lesiones. Dichas lesiones habitualmente afectan a la vulva (labios mayores, menores, clítoris, introito), pero también pueden observarse en la zona perianal o anal, así como en la vagina y cuello del útero.
Las verrugas genitales pueden sobresalir o ser planas, y ser pequeñas o grandes. A veces, se presentan formando agrupaciones de una forma similar a la de las coliflores. Algunas verrugas son tan pequeñas y planas que la persona no las nota cuando aparecen.
La mayoría de las veces las verrugas genitales no provocan dolor. Pero algunas personas con verrugas tienen comezón, sangrado, ardor o dolor.
Los condilomas son lesiones generalmente asintomáticas. Con relativa frecuencia el mayor impacto de esta enfermedad en las pacientes y en sus parejas radica en las implicaciones sexuales y los aspectos psicológicos derivados de su naturaleza (ansiedad, vergüenza, preocupación por la transmisión…etc).
Diagnóstico de los Condilomas
El diagnóstico de los condilomas se realiza habitualmente mediante la exploración física. En todas las pacientes con condilomas en genitales externos debe realizarse una evaluación completa de todo el tracto anogenital (vagina, cuello de útero, periné y región anal).
El objetivo es descartar la existencia de condilomas en otras localizaciones del área genital así como de lesiones premalignas asociadas a la co-infección por otros virus de alto riesgo.
Los profesionales de la salud suelen poder diagnosticar las verrugas genitales solo con observarlas. A veces, los médicos toman una pequeña muestra de la verruga y la envían a un laboratorio para que la analicen. La extracción de la muestra no suele ser dolorosa.
Tratamiento de los Condilomas Acuminados
Existen múltiples tratamientos para los condilomas acuminados. La autoaplicación de sustancias tópicas sobre las propias verrugas supone una ventaja y comodidad importantes para las pacientes.
- Fármacos citotóxicos: se aplican selectivamente sobre los condilomas a los que destruyen por contacto directo.
- Fármacos inmunomoduladores: se aplican sobre las verrugas y áreas afectadas y actúan estimulando al sistema immunitario para eliminar el VPH y las lesiones derivadas. Los principales son el imiquimod y las sinecatequinas.
Estos tratamientos implican la extirpación o la destrucción de las lesiones con diferentes métodos. Pueden realizarse en la propia consulta o en el quirófano. Este tipo de tratamientos suele indicarse en condilomas de gran tamaño, muy extensos o que afectan múltiples áreas del tracto genital.
El tratamiento de los condilomas difiere en las mujeres gestantes.
A veces, las verrugas reaparecen después del tratamiento. Esto se debe a que los tratamientos no pueden eliminar todos los virus del papiloma humano dispersos por el cuerpo de la persona.
Los agentes citotóxicos o inmunomoduladores con frecuencia provocan reacciones locales como dolor, inflamación y enrojecimiento de la zona y, a veces, incluso erosiones o úlceras.
Los tratamientos quirúrgicos y destructivos pueden causar molestias locales y/o secuelas en función de la extensión y localización de las lesiones. Estos efectos son mínimos en lesiones pequeñas especialmente si son tratadas con crioterapia o láser.
Por el contrario, en caso de lesiones muy extensas o tratamientos múltiples existe un mayor riesgo de provocar defectos físicos y/o secuelas estéticas.
La curación de los condilomas acuminados implica la desaparición de todas las lesiones. Incluso en estos casos, en el 20-30% de las pacientes, las lesiones reaparecen entre los 3-6 meses posteriores.
La persistencia del VPH en la piel o mucosas de forma subclínica es con frecuencia la causa que explica la reaparición de nuevas lesiones tras el tratamiento. Tras el tratamiento y resolución de las lesiones se recomienda realizar visitas de control periódicas con el fin de diagnosticar la reaparición de las mismas.
La duración de las verrugas genitales es algo que varía de una persona a otra. A veces, el sistema inmunitario elimina las verrugas en unos pocos meses. Pero incluso en ausencia de verrugas, el virus del papiloma humano puede seguir estando activo en el cuerpo de la persona. Por lo tanto, las verrugas, pueden volver a aparecer.
Por lo general, en un plazo máximo de 2 años, tanto las verrugas como el virus del papiloma humano han desaparecido por completo del cuerpo de un paciente.
La gente con verrugas genitales puede contagiar el virus del papiloma humano. E, incluso aunque las verrugas ya hayan desaparecido, el virus del papiloma humano puede seguir estando activo en su cuerpo.
Esto significa que lo puede contagiar a otra persona a través de las relaciones sexuales o del contacto íntimo, y que este virus puede provocar verrugas genitales en la persona contagiada.
Es difícil saber cuándo una persona deja de ser contagiosa, porque no hay ningún análisis de sangre que permita detectar el virus del papiloma humano. La mayoría de las veces, el virus del papiloma humano ha desaparecido del cuerpo de una persona cuando han trascurrido 2 años desde el momento en que se infectó.
Prevención de los Condilomas
El preservativo como método anticonceptivo de barrera es el más recomendable para prevenir la transmisión del VPH y los condilomas.
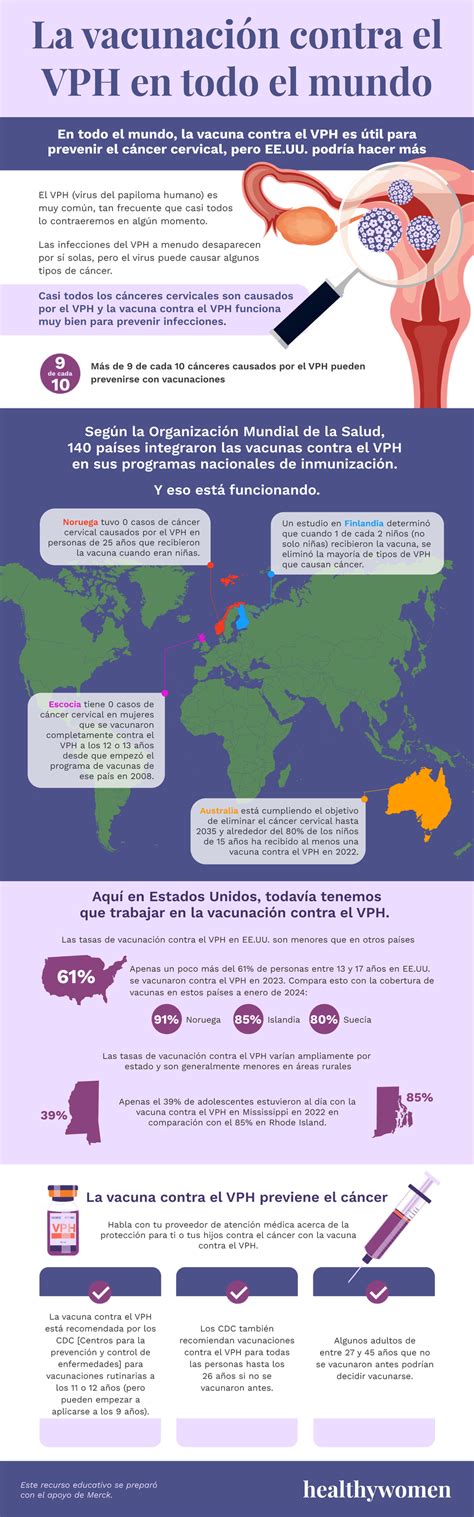
Sin ninguna duda, el mejor método de prevención de la infección es la administración de vacunas frente al VPH. Concretamente, las vacunas que contienen los tipos de VPH 6 y 11. Por este motivo, estas vacunas están incluidas en el calendario vacunal para su administración en niñas antes del debut sexual.
Las verrugas genitales y otros tipos de VPH se pueden prevenir con la vacuna contra el VPH, que se recomienda para las niñas y los niños de 11 a 12 años (aunque también se puede dar a partir de los 9 años) y para niños mayores que aún no están vacunados.
Los adolescentes y los adultos también se pueden vacunar (hasta los 45 años de edad). Los adolescentes o adultos jóvenes que no comenzaron ni completaron la serie de vacunas pueden recibirla hasta los 45 años de edad (Se recomienda vacunarse antes de los 26 años. Después de los 26 años, una persona puede decidir con su médico si debe vacunarse o no).
Aun en el caso de que una persona ya haya tenido un tipo de infección por el virus del papiloma humano, la vacuna la podrá proteger de otros tipos de virus del papiloma humano.
El virus del papiloma humano casi siempre se contagia a través de las relaciones sexuales. Por eso, la mejor forma de prevenir este tipo de infecciones consiste en no mantener relaciones sexuales (vaginales, orales ni anales).
Si una persona decide mantener relaciones sexuales, el hecho de usar un condón (o preservativo) todas las veces que las mantenga (sean vaginales, orales o anales) lo ayudará a prevenir la infección del papiloma humano y otras enfermedades de transmisión sexual.
Pero los condones no siempre permiten prevenir el contagio de la infección del papiloma humano, ya que el condón no cubre todas las áreas donde puede vivir este virus.
El riesgo de transmisión del VPH durante el parto es extremadamente bajo.
¿Se Debe Informar a los Compañeros Sexuales?
Si a una persona le diagnostican unas verrugas genitales, siempre deberá tener una conversación sincera con las personas con quienes mantenga relaciones sexuales.
Los compañeros sexuales necesitarán visitar a un profesional de la salud para saber si tienen verrugas genitales y para someterse pruebas de cribado de otras enfermedades de transmisión sexual.
Si la pareja quiere seguir manteniendo relaciones sexuales, ambos miembros deben saber y entender que el condón reducirá las probabilidades de contagiar las verrugas genitales y el virus del papiloma humano, pero no podrá prevenir el contagio por completo.
¿Qué Más Debería Saber?
- Saber que el virus del papiloma humano se puede contagiar a las personas con quienes se mantienen relaciones sexuales, incluso aunque se haya dejado de tener verrugas.
- Informar a cualquier compañero sexual sobre las verrugas genitales antes de mantener relaciones sexuales con él o ella.
- Saber usar un condón (o preservativo) todas las veces que mantenga relaciones sexuales (vaginales, orales o anales).
- Someterse a pruebas para saber si padece alguna enfermedad de transmisión sexual según las recomendaciones del profesional de la salud que lo lleva.
- Ponerse todas las dosis de la vacuna contra el virus del papiloma humano (VPH) si no se las ha puesto antes.
El VPH permanece en el cuerpo incluso después del tratamiento.
Vacunarse contra el VPH puede ayudar a prevenir las verrugas genitales. Las vacunas contra el VPH ofrecen la mayor protección si se administran antes de la exposición al virus. Esto significa que es mejor vacunarse antes de iniciar la actividad sexual.
El uso correcto de condones de látex reduce considerablemente, pero no elimina, el riesgo de contraer o contagiar el VPH. Si usted o su pareja tienen alergia al látex, pueden usar condones de poliuretano.
La mejor manera de evitar la infección es evitar las relaciones sexuales anales, vaginales u orales.
Condilomas vs. Verrugas Comunes
Pueden parecer lo mismo, pero no lo son. Las verrugas y los condilomas tienen aspectos en común, pero también diferencias clave que es importante reconocer.
A simple vista, ambas pueden parecer pequeñas protuberancias cutáneas, pero no son sinónimos.
Es un grupo de más de 200 virus relacionados. Algunos causan verrugas comunes, otros afectan zonas mucosas y se transmiten sexualmente.
Aunque algunos signos permiten intuir el tipo de lesión, el diagnóstico definitivo lo debe realizar un dermatólogo o ginecólogo, especialmente si la lesión está en la zona genital. Nunca autodiagnostiques ni autotrates una lesión en la zona genital.
Aunque ambas son lesiones benignas, deben tratarse para evitar su expansión, contagio y malestar. Siempre. No necesariamente. Una persona puede tener VPH y no presentar síntomas visibles. Los condilomas son una manifestación clínica visible del VPH.
Saber identificar la diferencia entre verruga y condiloma es clave para proteger tu salud y la de los demás. Aunque pueden parecer similares, no lo son.
El consejo más importante: ante la duda, consulta siempre con un profesional. Un diagnóstico a tiempo no solo mejora el pronóstico, sino que evita contagios, complicaciones y ansiedad innecesaria.
Factores de Riesgo
Los factores que incrementan el riesgo de infección son:
- Prácticas sexuales de riesgo.
- No utilizar preservativo.
- Un número elevado de parejas sexuales.
- Coexistencia de otras infecciones de transmisión sexual, como herpes simple genital, chlamydia, gonorrea o infección por VIH.
- Mantener relaciones sexuales con una pareja cuyos antecedentes sexuales no conoces.
- Tener un sistema inmunitario debilitado.
- Fumar.
No debemos olvidar que estas verrugas son señal de que nuestro sistema inmunitario está enfrentando una infección viral. Y sabiendo esto, nos surge una pregunta: ¿está nuestro cuerpo bien preparado para controlar estas infecciones?
Cuando el virus del papiloma humano entra en nuestro organismo, pueden darse distintas situaciones. Si el sistema inmunitario funciona correctamente, podrá responder de tal manera que elimine el virus o lo reduzca a unos niveles en los cuales no pueda ser detectado.
Microinmunoterapia
Debemos entender que combatir una infección viral no siempre significa eliminarla por completo, sino lograr que el sistema inmunitario se mantenga alerta y pueda controlar la infección sin dejar que avance.
En las infecciones por VPH, los medicamentos de microinmunoterapia se dirigen a favorecer la inmunidad celular, importante en el control de la infección, y a limitar la multiplicación viral y su propagación a otras células. Al enfocarse en la respuesta inmunitaria de base y no en la eliminación directa de la verruga, estaremos entrenando nuestro cuerpo para combatir la infección y por tanto las molestas manifestaciones.
Este entrenamiento de nuestro cuerpo, nos permitirá también preparar la inmunidad para evitar recurrencias del virus.
Ventajas de la Microinmunoterapia
- Actúan sobre el estado general del sistema inmunitario, y no aportando solo una acción local.
- Gracias a la administración por vía sublingual, el tratamiento no pasa por el hígado y tu cuerpo lo absorbe con más facilidad, evitando efectos secundarios.
- Como se dirige a la inmunidad, y no al virus, pueden usarse tanto en la persona afectada, como a modo de prevención en la pareja.
- Son generalmente compatibles con otros tratamientos.
El Camino Hacia la Recuperación
Es importante recordar que el condiloma acuminado es solo una manifestación del virus del papiloma humano y que, con el tratamiento adecuado y un sistema inmunitario fortalecido, puede ser manejado eficazmente.
La clave está en que el cuerpo necesita que lo cuidemos a diario, no solo cuando aparecen los síntomas. Si logramos tomar un enfoque preventivo y fortalecemos nuestras defensas, estaremos ayudando a que nuestro cuerpo se enfrente no solo al VPH, sino también a otras infecciones.
Si detectas la aparición de verrugas en tus zonas íntimas, ¡no entres en pánico! Son lesiones tratables. Te recomendamos consultar con un profesional sanitario para un diagnóstico preciso y su tratamiento.
Tabla Comparativa: Verruga vs. Condiloma
| Característica | Verruga Vulgar | Condiloma Acuminado (Verruga Genital) |
|---|---|---|
| Definición | Crecimiento benigno de la piel causado por cepas no genitales del VPH. | Lesión benigna pero de transmisión sexual, provocada por cepas del VPH que afectan genitales, ano o zona perianal. |
| Localización Común | Manos, pies, codos o rodillas. | Genitales, ano, zona perianal. |
| Transmisión | Contacto directo (no sexual). | Contacto sexual. |
| Riesgo de Cáncer | No asociado. | Algunas cepas pueden estar asociadas a un mayor riesgo de cáncer cervical o anal. |