El ano es el orificio que marca el final del intestino, y es el lugar por donde se expulsan los materiales de desecho en forma de heces. A nivel social, existe un estigma al reportar síntomas en esta zona, pero compartir cualquier cambio con un médico es crucial para tratar a tiempo infecciones, cánceres, hemorroides y más.
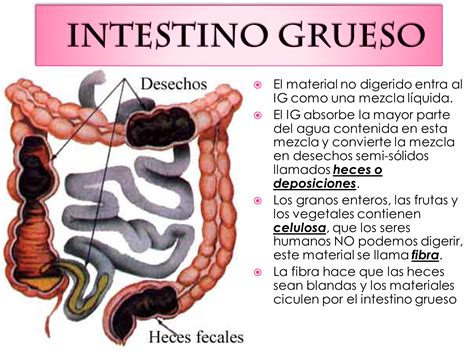
Anatomía del intestino grueso.
La presencia de un bulto en el ano puede deberse a muchos motivos subyacentes.
Causas Comunes de Bultos en el Ano
Son muchas las causas por las que puede aparecer un bulto en el ano. Aunque la mayoría de los cuadros aquí citados sean de naturaleza leve o moderada, se recuerda que toda la información expuesta es meramente informativa y no sustituye la opinión de un profesional.
- Hemorroides: Son venas hinchadas en la zona anal o parte inferior del recto. Las hemorroides externas pueden manifestarse como un bulto palpable, picazón, irritación, dolor, hinchazón y sangrado al defecar.
- Infección por VPH: El virus del papiloma humano (VPH) se transmite durante el acto sexual y puede manifestarse como una lesión verrucosa o bulto en la zona perianal, acompañada de picazón y sangrado.
- Abscesos Anales: Son acumulaciones de pus en la zona perianal que se presentan como un bulto acompañado de dolor e hinchazón.
- Pliegues Anales: También conocidos como acrocordones anales, son pequeñas formaciones de la zona perianal con apariencia de bultos blandos, consistentes en crecimientos de la piel.
- Granos: La aparición de un bulto en el ano puede deberse a un grano común.
- Molusco Contagioso: Es una infección vírica de la piel que cursa con pápulas o nódulos elevados en la piel.
- Cáncer Anal: Hay que recordar que el cáncer anal afecta a 1-2 pacientes por cada 100 000 habitantes al año, y su incidencia aumenta en regiones de alto ingreso.
Pólipos en el Colon
Los pólipos de colon se producen por un crecimiento anormal de las células en el revestimiento interno del colon o recto. Los pólipos adenomatosos son los más frecuentes, se consideran lesiones precancerosas. La gran mayoría de los pólipos hiperplásicos son benignos y de pequeño tamaño.
- En la mayoría de los casos, los pólipos son benignos, pero algunos pueden transformarse en lesiones malignas si no se tratan a tiempo.
- Mantener una alimentación equilibrada, evitar el consumo de tabaco y alcohol, y realizar controles médicos regulares ayuda a reducir el riesgo de pólipos.
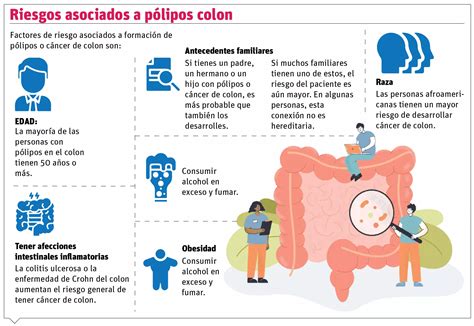
Pólipos en el colon.
Diagnóstico y Tratamiento de Pólipos
La mejor prueba para la detección y extirpación de los pólipos es la colonoscopia. En la colonoscopia el médico utiliza un endoscopio flexible con una cámara en el extremo que transmite las imágenes a una pantalla, permitiendo ver el interior del colon con detalle. Con este procedimiento, el médico puede identificar y resecar los pólipos del colon o recto durante el mismo procedimiento.
La mayoría de los pólipos pueden ser resecados mediante la técnica de polipectomía endoscópica. A través de la polipectomía endoscópica pueden resecarse la mayoría de los pólipos, evitando así el riesgo de que lleguen a malignizar.
En general, tener pólipos en el colon no es grave si se detectan a tiempo y se tratan adecuadamente. Es importante que se realice una colonoscopia regularmente para poder detectarlos de forma precoz.
Condilomas Anales (Verrugas Anales)
Los condilomas anales, también conocidos vulgarmente como verrugas anales, son lesiones mucocutáneas benignas que aparecen en la región perianal o dentro del canal anal. El VPH comprende más de 100 tipos diferentes, y aunque muchos no producen síntomas, pueden provocar la aparición de estas verrugas, y algunos de ellos están relacionados con un mayor riesgo de desarrollar lesiones precancerosas o cáncer anal.
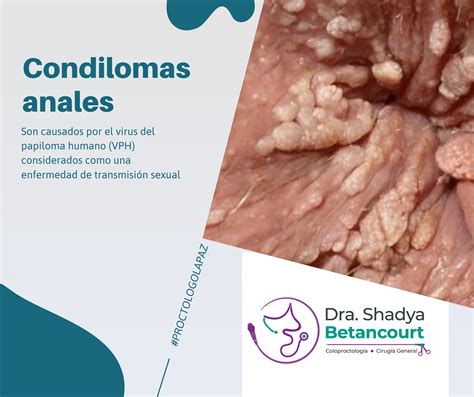
Condilomas anales.
El contagio del VPH se produce fundamentalmente por contacto sexual, ya sea anal, vaginal u oral, incluso sin necesidad de que haya penetración. En muchas ocasiones los condilomas anales no causan molestias y el paciente puede no ser consciente de su presencia. Es importante destacar que la presencia de condilomas no implica que el virus esté activo permanentemente, ya que el sistema inmunológico puede controlar la infección en la mayoría de los casos.
El tratamiento de los condilomas anales tiene como objetivo eliminar las lesiones visibles, aunque no siempre elimina el virus completamente. En IQD Madrid recomendamos realizar controles periódicos, ya que existe un riesgo de recurrencia relevante.
- En algunos casos, el sistema inmunológico puede eliminar el virus, pero las verrugas suelen persistir y requerir tratamiento.
- Los procedimientos de extirpación suelen ser mínimamente invasivos y bien tolerados.
Verrugas en el borde anal (condilomas acuminados)
¿Hemorroides o VPH?
Las hemorroides son venas hinchadas en el ano o en la parte inferior del recto, similares a las varices que puedes tener en tus piernas. Las hemorroides pueden causar una variedad de síntomas, que incluyen picazón, dolor, sangrado durante la defecación y, en algunos casos, un bulto cerca del ano, que puede ser sensible al tacto.
Los condilomas acuminados, también conocidos como verrugas genitales, son pequeñas protuberancias o grupos de protuberancias en el área genital. Estas lesiones pueden variar en su apariencia. Algunas son tan pequeños que son prácticamente invisibles, mientras que otras pueden crecer y agruparse, dando una apariencia similar a la coliflor.
Síntomas Similares
Las hemorroides pueden causar síntomas como picazón, dolor y sangrado durante la defecación. Si tienes algún síntoma que te preocupa, es importante que consultes a un profesional de la salud, quien puede realizar las pruebas necesarias para determinar la causa.
Síndromes de Poliposis Intestinal con Manifestaciones Cutáneas
Existe una serie de síndromes caracterizados por poliposis intestinal, que tienen marcadores cutáneos característicos. Con sentido didáctico y pronóstico, podemos dividirlos según indica la tabla I. Esta división es importante, pues diferencia los pólipos verdaderos de los seudopólipos (como en las neurofibromatosis, que si bien en el estudio de imágenes parecen pólipos, se trata de neurofibromas que asientan en la mucosa); y los adenomatosos (con alto potencial de malignización) de los hamartomatosos (con extremadamente bajo potencial degenerativo).
En la actualidad se les agrupa según el gen causal y su expresión fenotípica (tabla II).
| Tipo de Poliposis | Características Cutáneas |
|---|---|
| Síndrome de Gardner | Quistes epidérmicos, fibromas, lipomas |
| Síndrome de Muir Torre | Tumores sebáceos, queratoacantomas |
| Síndrome de Peutz-Jeghers | Pigmentaciones mucocutáneas |
| Síndrome | Gen Causal |
|---|---|
| Síndrome de Gardner | APC (adenomatous polypsosis coli) |
| Síndrome de Muir Torre | MSH2, MLH1, PMS2, MSH6 |
| Síndrome de Peutz-Jeghers | STK1/LKB1 |
Síndrome de Gardner
Este síndrome se caracteriza por la presencia de pólipos intestinales, quistes epidérmicos y osteomas. Es una variante fenotípica de la poliposis adenomatosa familiar (PAF); su incidencia es de 1:8.000 a 1:16.000 nacidos vivos. Se transmite en forma autosómica dominante y exhibe alta penetrancia. El gen causal es el APC (adenomatous polypsosis coli) que codifica una proteína de 2.843 aminoácidos y mapea en el cromosoma 5q21.
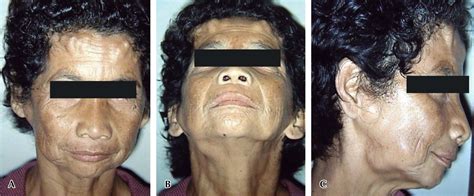
Quistes en la cara. Síndrome de Gardner.
Manifestaciones cutáneas
Los quistes epidérmicos son la principal manifestación cutánea. Se observan en el 50 al 100% de los casos. En general aparecen en la infancia, son múltiples y se localizan en piernas, cara y cuero cabelludo (a diferencia de los quistes epidérmicos no sindrómicos que se localizan en dorso).
Los fibromas pueden aparecer en piel, tejido subcutáneo, mesenterio o retroperitoneo. Los tumores desmoides son característicos y se desarrollan en un 9% de los pacientes, se localizan en piel y tejidos blandos de pared abdominal anterior y en retroperitoneo.
Lipoma de gran tamaño en hueco poplíteo. Síndrome de Gardner.
Otras alteraciones cutáneas observadas incluyen: lipomas, leiomiomas, neurofibromas y lesiones pigmentadas de piel.
Manifestaciones extracutáneas
Las alteraciones oculares se presentan en el 90% de los pacientes, y son el primer hallazgo diagnóstico. Se caracterizan por la presencia de hipertrofias congénitas del epitelio pigmentado retiniano (CHRPE). Los osteomas son un hallazgo esencial del síndrome, y se observan al menos en el 50 al 75% de los casos; con incidencia en los huesos de la cara, en especial la mandíbula y el maxilar.
Las anomalías dentales están presentes en un 18% de los casos. Son un signo temprano y se manifiestan con un espectro variable de alteraciones que incluyen: ausencia congénita de dientes, dientes supernumerarios e impactados en ambos maxilares, fusión de raíces dentales, multicaries, odontomas y quistes.
La poliposis intestinal es el rasgo más importante del síndrome; se presenta en el 100% de los pacientes. Se desarrolla en la pubertad, con una edad media de 22 años, y va aumentando en número con el tiempo. Se localiza en el colon y el recto. Estos pólipos tienen un 100% de posibilidad de desarrollar adenocarcinoma; usualmente lo hacen en la tercera década de la vida.
Síndrome de Muir Torre
Se define por la presencia de, al menos, un tumor de glándulas sebáceas y una neoplasia interna (con o sin queratoacantoma). Se trata de una genodermatosis que se transmite en forma autosómica dominante con penetrancia incompleta y expresión clínica variable. En la actualidad se le considera una variante de HNPCC (cáncer colorrectal no polipósico hereditario), en la cual existe afección cutánea.
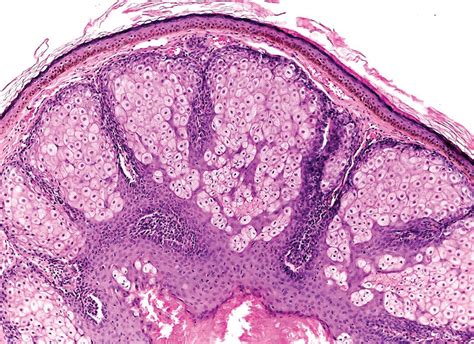
Hiperplasia sebácea y adenoma sebáceo. Síndrome de Muir Torre.
Manifestaciones cutáneas
Los tumores sebáceos son el signo cutáneo principal y algunos autores los consideran un pilar diagnóstico. Pueden preceder a la malignidad interna en un 22%, aparecer en forma concomitante en un 6% y con posterioridad en un 54%.
Se manifiestan con un espectro clínico que incluye: hamartoma sebáceo, adenoma sebáceo, epitelioma sebáceo y carcinoma sebáceo. En un 30 a un 50% de los casos se observa la presencia de queratoacantomas múltiples, que se localizan en la cabeza y el cuello.
Manifestaciones extracutáneas
El carcinoma colorrectal se desarrolla en un 61% de los casos, y se localiza con mayor frecuencia en el ángulo esplénico. Se caracteriza por ser hereditario, y se desarrolla en el contexto de pólipos colónicos benignos y escasos en número.
En orden de frecuencia se observa cáncer del tracto urinario (22%), cáncer de mama (6%), malignidad hematológica (5%) y carcinoma de intestino delgado (3,5%); se han descrito también tumores de laringe, ampolla de Vater, riñón, útero y ovario.
Síndrome de Peutz-Jeghers
Este síndrome asocia poliposis intestinal y pigmentaciones mucosas. Su incidencia se estima en 1:8.300 a 1:29.000 nacidos vivos. Se hereda en forma autosómica dominante, y se han descrito mutaciones frescas. El gen involucrado en el SPJ se localiza en el cromosoma 19p13.3, y se denomina STK1/LKB1.

Máculas pigmentadas en el labio inferior. Síndrome de Peutz-Jeghers.
Manifestaciones cutáneas
Las pigmentaciones mucosas son la clave diagnóstica. Se caracterizan por la presencia de máculas que varían entre 2 a 12 mm de diámetro, de color marrón oscuro, marrón azuladas o azules dependiendo del tipo racial. Se localizan preferentemente en los labios (96%) con predominio del inferior y en la mucosa oral (83%).

Máculas pigmentadas en la palma. Síndrome de Peutz-Jeg-hers.
Las palmas y plantas están comprometidas en un 32% de los casos, y pueden resultar afectados los dedos de manos y pies (sin borrar los dermatoglifos). Otras localizaciones afectadas son: región periumbilical y perianal, dorso de manos.
Cuándo Buscar Atención Médica
Es esencial que, ante la presencia de síntomas como sangrado anal, picazón, dolor, o la aparición de protuberancias o bultos en la zona anal, acudas a un experto.
Si notas síntomas como sangrado anormal, cambios en la piel de la zona genital o anal, o molestias persistentes, es fundamental acudir a una consulta.