Las verrugas genitales son un motivo de preocupación común. En este artículo, exploraremos en detalle qué son las verrugas genitales, sus causas, síntomas, tratamientos y cómo prevenirlas. Contamos con la Dra. Maite Climent, especialista en ginecología, para brindarnos información esencial sobre este tema.
¿Qué son las verrugas genitales?
Las verrugas genitales son un tipo de verrugas causadas por el Virus del Papiloma Humano (VPH). Existen diversos tipos de VPH: los de "bajo riesgo" producen verrugas en distintas partes del cuerpo. Los de "alto riesgo" pueden derivar en cáncer de cérvix, vulva o ano.
Las verrugas genitales pueden presentarse con diferentes morfologías, generalmente son lesiones cutáneas pequeñas, planas, de color similar a la mucosa donde se localizan y que pueden presentarse en forma de racimo, (coliflor). En ocasiones, las infecciones causadas por este tipo de virus pueden pasar desapercibidas, puesto que el sistema inmunitario se encarga de que combatirlas y en muchos casos desaparecen con el tiempo. Sin embargo, en algunos casos estos virus causan verrugas genitales, que también se conocen como condilomas, y en otras, las mínimas, se asocian al desarrollo de tumores.
Según la Sociedad Española de Oncología Médica, la infección crónica por VPH está implicada en el 99% de los cánceres de cuello de útero (cérvix), entre el 26-50% de los orofaríngeos, el 50% del cáncer de pene, el 70% del cáncer de vagina, el 88% del cáncer anal y el 46% de los cánceres de vulva.
Localizaciones comunes de las verrugas genitales:
- En la mujer: Labios menores y vestíbulo.
- En el hombre: Glande, prepucio y surco balano prepucial.
Verrugas genitales: diagnóstico, síntomas, tratamiento y prevención (virus del papiloma humano)
¿Cómo se contagia el VPH?
La mayoría de los contagios son por transmisión sexual, ya sea vaginal, oral o anal. Cualquier persona portadora del virus, con o sin verrugas, puede contagiar. Hay portadores del virus que nunca desarrollarán las verrugas.
Las principales vías de contagio son:
- Contacto sexual: Se transmiten por contacto directo, de piel o mucosas, de una pareja a otra en el momento del coito anal o vaginal. Pueden afectar a cualquier zona del tracto genital inferior. Si aparecen en la infancia hay que descartar la posibilidad de abusos sexuales.
- Vertical (de madre a hijo): Aunque el riesgo de transmisión en el periodo perinatal o en el recién nacido es bajo es importante tenerlo en cuenta. Se pueden transmitir dentro del útero(intrauterina), en el momento del parto (a través del canal del parto) o incluso después del parto (postnatal). Puede dar lugar a verrugas genitales y laríngeas en los bebés. No se considera la opción de cesárea a no ser que el canal del parto este obstruido por las verrugas o si existe riesgo de sangrado excesivo.
- Otras: Aunque no existe tanta evidencia debemos tener en cuenta otras vías de posible contagio como puede ser a través de objetos que han estado en contacto con las verrugas o transmisión digital desde verrugas no genitales.
Factores de riesgo:
- Tener un número elevado de parejas sexuales, a mayor número mayor riesgo.
- El inicio precoz de las relaciones sexuales por la probabilidad de tener más parejas.
- El consumo de tabaco ya que se ha visto un descenso de las células de Langerhans, de gran importancia en la respuesta inmune, en fumadores.
- La inmunosupresión, se ha observado una rápida proliferación en pacientes con VIH, así como en el embarazo ya que en esta etapa se produce una inmunosupresión fisiológica.
- No usar preservativos ya que se facilita la transmisión por contacto directo.
- Una baja educación sexual.
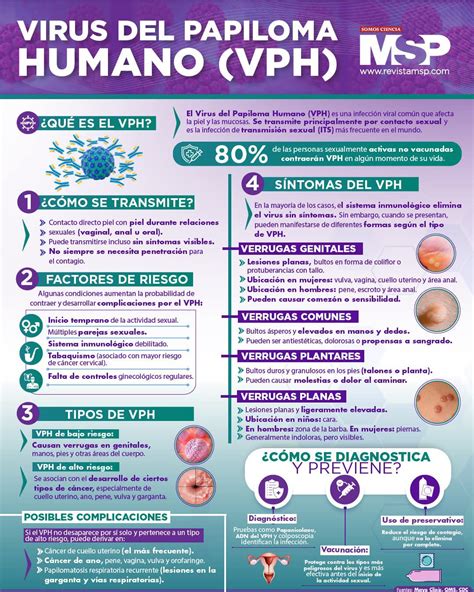
Síntomas de las verrugas genitales
Desde el momento del contagio hasta la aparición de las verrugas pueden pasar entre 6 semanas y 6 meses. Las verrugas genitales pueden no dar síntomas, o causar aumento de flujo vaginal, prurito genital o sangrado genital durante o después de mantener relaciones sexuales.
La sintomatología puede ser distinta dependiendo de donde se encuentren, del número y del tamaño:
- Mucosa cérvix y vagina: suelen ser asintomáticos y raramente ocasión dolor, sensación de ardor o sangrado durante el coito.
- En la zona vulvar pueden presentar picor, ardor y sangrado ocasional.
- En el ano no suelen dar síntomas a menos que haya muchas o de gran tamaño que pueden hacer más difícil la higiene o las deposiciones.
Tratamiento de las verrugas genitales
Las verrugas genitales pueden desaparecer sin tratamiento. El tratamiento médico consiste en la aplicación de una pomada que se aplica varias veces durante la semana. Normalmente el método más rápido, con menos efectos adversos y con menos secuelas suele ser la aplicación de un láser, láser CO2. También se han utilizado clásicamente una serie de cremas, de Podofilotoxina, Imiquimod, que también puede ser útil para el tratamiento de las verrugas. Su uso es un poquito más tórpido, porque necesita aplicaciones diarias, aplicaciones dos tres veces por semana y el tiempo de evolución va a ser bastante más largo.
Es necesario que los paute un médico y son distintos según las preferencias del paciente, la edad, su estado inmunitario, el lugar donde se localizan y el número de lesiones. En algunas ocasiones incluso se puede optar por no aplicar ningún tratamiento. Se pueden dividir en:
- Tratamientos aplicados uno mismo:
- Inmunomoduladores como el imiquimod y sinecatequinas. Ambos pueden dar lugar a efectos adversos como enrojecimiento y erosión.
- Citotóxicos como la podofilotoxina que pueden presentar también efectos adversos locales sobre todo las dos primeras semanas de aplicación.
- Tratamientos aplicados por el médico en la consulta:
- Crioterapia: se destruyen los tejidos aplicando nitrógeno liquido a baja temperatura.
Opciones de Tratamiento:
- Imiquimod: Es un inmunomodulador que se utiliza en crema al 5% o al 3,75%.
- Crioterapia: Consiste en eliminar las verrugas genitales aplicando nitrógeno para quemar con nitrógeno líquido (criógeno) la lesión. No necesita anestesia, en general, puesto que el frio actúa como agente anestésico, pero en pacientes sensibles o determinadas zonas puede aplicarse previamente una crema anestésica (EMLA).
- Láser CO2: Un haz de luz coherente que destruye la lesión.
Aunque se eliminen las verrugas genitales, éstas pueden volver a aparecer; es lo que se conoce como recidiva. Porque con el tratamiento se eliminan las lesiones cutáneas, no la infección vírica que las produce. Es fundamental actuar con celeridad en el caso de que vuelvan a aparecer dichas lesiones.
Crioterapia en detalle
La crioterapia es un procedimiento médico que utiliza nitrógeno líquido para congelar y eliminar las lesiones producidas por el VPH u otras lesiones benignas de la piel genital. Se realiza en consulta, sin necesidad de anestesia general ni tiempo de recuperación.
La crioterapia elimina las verrugas visibles causadas por el VPH, pero el virus puede permanecer latente en el organismo. El objetivo del tratamiento es controlar las lesiones y prevenir su transmisión. En algunos casos, el sistema inmunológico elimina el virus con el tiempo.
Preguntas frecuentes sobre la crioterapia:
- ¿Cuánto tarda en caerse una verruga tras la crioterapia? Generalmente, las verrugas se secan y caen entre 7 y 14 días después del tratamiento.
- ¿Puedo tener relaciones sexuales después de una sesión de crioterapia? Se recomienda esperar entre 7 y 10 días, o hasta que la piel esté completamente curada, para evitar irritaciones o contagios.
- ¿Deja cicatrices la crioterapia en los genitales? No suele dejar cicatrices visibles.
- ¿La crioterapia sirve para todas las zonas afectadas por VPH? Sí, puede aplicarse en pene, vulva, ano o pubis, adaptando la intensidad y duración del tratamiento a la localización de las lesiones.
Cuidados después del tratamiento de crioterapia:
Mantener la zona limpia y seca, evitar fricción o relaciones sexuales hasta la completa cicatrización y seguir las indicaciones del urólogo. No se recomienda aplicar cremas o alcohol salvo que el especialista lo indique.
Prevención de las verrugas genitales
Las pacientes sexualmente activas que resultan infectadas por el VPH suelen “eliminar” el virus por si solas. El uso de preservativos disminuye el riesgo, aunque no del todo. Ante cualquier lesión genital, es importante acudir al dermatólogo para que pueda hacer un diagnóstico adecuado. En función de la evolución de la verruga genital y de las características de cada paciente, te ofrecerá la alternativa terapéutica más adecuada.
La mejor manera de prevenir la aparición de verrugas genitales es la vacunación contra el virus del papiloma humano (VPH) antes del inicio de la vida sexual. Sin esta vacunación, el único método con garantía total y absoluta de evitar la infección es la abstinencia sexual. El uso del preservativo masculino y/o femenino es una medida excelente para prevenir un gran número de enfermedades e infecciones de transmisión sexual.
La vacuna ayuda a prevenir nuevas infecciones por otros subtipos del virus y a reducir el riesgo de recurrencia, incluso si ya se ha tenido contacto con el VPH.
| Medida Preventiva | Descripción |
|---|---|
| Vacunación contra el VPH | Vacunarse antes del inicio de la actividad sexual. |
| Uso de preservativos | Reduce el riesgo de transmisión durante el contacto sexual. |
| Abstinencia sexual | El método más seguro para evitar la infección. |
Evaluar si un lunar se ha malignizado o no, es trabajo del médico dermatólogo. El cual examinará minuciosamente la lesión, revisará la historia clínica del paciente y obtendrá una pequeña muestra de tejido para llevarlo a un laboratorio para un análisis de biopsia.