Las verrugas genitales o condilomas genitales son una de las infecciones de transmisión sexual más comunes.
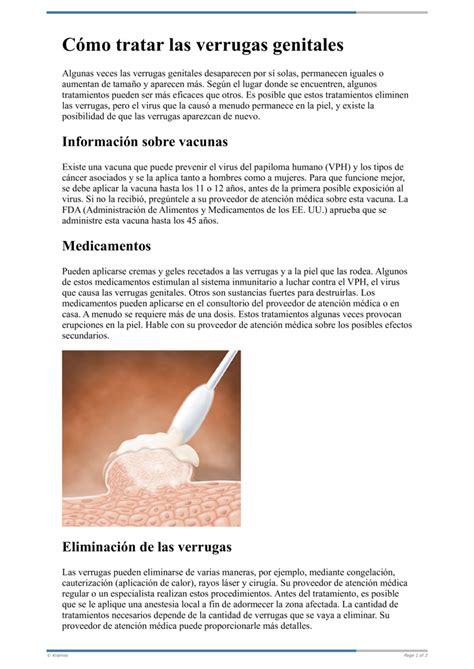
Ejemplo de verrugas genitales.
¿Qué son las Verrugas Genitales?
Las verrugas genitales o condilomas genitales son pequeñas protuberancias o bultos benignos que, como su nombre indica, pueden aparecer en los genitales (vulva, vagina, cuello uterino, pene, escroto) y también en el ano, la boca o incluso la garganta de aproximadamente un 1% de la población.
En el ámbito de la salud íntima femenina, existen muchas condiciones que pueden generar preocupación e incertidumbre. Una de ellas son las verrugas genitales, conocidas médicamente como condilomas acuminados.
Detectar que tienes verrugas en tu zona íntima puede que te asuste un poco. Pero, en realidad, es un problema más frecuente de lo que parece y que puede tratarse.
Apariencia de las Verrugas Genitales
Si te estás preguntando cómo son las verrugas genitales, debes saber que su aspecto es variado. Pueden ser planas o rugosas, tener forma de cúpula o coliflor, de color blanco, carne, rojo o marrón, y presentar distinto tamaños (en ocasiones, son tan pequeñas que prácticamente resultan invisibles a la vista).
Cuando son visibles, pueden presentarse de diversas formas:
- Pequeñas protuberancias o bultos de color carne, rosados o blanquecinos.
- Superficie rugosa, con apariencia similar a la de una coliflor.
- Pueden ser únicos o múltiples, y variar en tamaño.
- Localización común en la vulva, vagina, cuello uterino, periné (área entre la vagina y el ano), ano, muslos, y en hombres, pene o escroto.
Dependiendo del caso, puede aparecer una única verruga o diversas, multiplicándose en grupos grandes si el paciente presenta inmunodepresión.
Recuerda que no todos los bultos e irregularidades que aparecen en los genitales son verrugas.
No es necesario el intercambio de fluidos.
Causas de las Verrugas Genitales
En la mayoría de los casos, las verrugas venéreas suelen ser un síntoma de la infección por virus del papiloma humano (VPH), una de las ITS o infecciones de transmisión sexual más comunes.

Representación del virus del papiloma humano (VPH).
El contagio de condilomas genitales ocurre a través del contacto sexual directo con otra persona infectada por VPH.
La vía principal de transmisión del VPH es el contacto piel con piel durante la actividad sexual. Esto incluye no solo las relaciones sexuales vaginales, anales u orales, sino también el contacto íntimo directo, incluso sin penetración.
El virus del papiloma humano (VPH) es la causa principal de las verrugas genitales. Los tipos de VPH que causan principalmente las verrugas genitales son el VPH 6 y el VPH 11.
De las 150 cepas de VPH (posiblemente más), 40 afectan a la zona genital. Las cepas 6 y 11 del VPH son la causa más común de las verrugas genitales; otras cepas también son responsables de las verrugas de las manos y de las verrugas de los pies.
Las verrugas genitales son causadas principalmente por la infección con el virus del papiloma humano (VPH).
Es tan común que se estima que la mayoría de las personas sexualmente activas contraerán el VPH en algún momento de sus vidas.
El periodo de incubación del virus del papiloma humano que causa los condilomas genitales puede durar entre 1 y 8 meses. Además, la aparición de verrugas puede ser una reactivación o recaída de la infección si se ha sufrido anteriormente.
Es importante saber que la aparición de las verrugas no siempre es inmediata tras la infección. El periodo de incubación puede variar desde semanas hasta meses o incluso años, lo que dificulta determinar el momento exacto o la pareja de la que se contrajo la infección.
Las verrugas pueden desarrollarse inmediatamente después de la exposición al virus o muchos meses (o incluso años) después. Algunas personas infectadas nunca desarrollan verrugas
En ocasiones, las infecciones causadas por este tipo de virus pueden pasar desapercibidas, puesto que el sistema inmunitario se encarga de que combatirlas y en muchos casos desaparecen con el tiempo.
Factores de Riesgo
Algunos factores pueden aumentar el riesgo de contraer verrugas genitales:
- Contacto sexual sin protección: el contacto sexual sin protección es uno de los factores de riesgo más importantes para contraer el VPH. Esto incluye relaciones sexuales vaginales, anales y orales.
- Sistema inmunológico debilitado: un sistema inmunológico debilitado puede aumentar la susceptibilidad a las infecciones por VPH.
- Estrés y estilo de vida: el estrés y ciertos estilos de vida pueden debilitar el sistema inmunológico, haciendo que el cuerpo sea más susceptible a las infecciones por VPH.
Síntomas de las verrugas genitales
En muchos casos, los condilomas acuminados son asintomáticos, es decir, no causan molestias. Sin embargo, cuando son visibles, pueden presentarse de diversas formas:
- Pequeñas protuberancias o bultos de color carne, rosados o blanquecinos.
- Superficie rugosa, con apariencia similar a la de una coliflor.
- Pueden ser únicos o múltiples, y variar en tamaño.
- Localización común en la vulva, vagina, cuello uterino, periné (área entre la vagina y el ano), ano, muslos, y en hombres, pene o escroto.
En algunas personas, las verrugas genitales no provocan ningún síntoma, pero en otras causan picor, ardor y molestias. Si se enganchan en algún objeto, como la ropa, las verrugas pueden sangrar.
También es posible experimentar dolor durante las relaciones sexuales o al intentar orinar, dependiendo de dónde estén localizadas las verrugas.
En ocasiones, pueden causar picazón, ardor, sangrado leve o molestias durante las relaciones sexuales, especialmente si se irritan o crecen mucho.
Los signos y síntomas de las verrugas más comunes son:
- Hinchazón en la zona genital de color carne o marrón.
- Dolor en la zona genital.
- Sangrado durante las relaciones sexuales.
Estas se pueden manifestar con un aspecto similar a una pequeña coliflor. Muchas veces pueden ser tan pequeñas que parecen invisibles.
Las verrugas genitales pueden no dar síntomas, o causar aumento de flujo vaginal, prurito genital o sangrado genital durante o después de mantener relaciones sexuales.
¿Cómo se diagnostican en una clínica ginecológica?
El diagnóstico de los condilomas es principalmente visual. Durante una revisión ginecológica rutinaria en nuestra consulta de ginecóloga en Cantabria, podemos identificar las verrugas a simple vista. En algunos casos, se puede utilizar una solución de ácido acético para hacerlas más visibles, o una colposcopia para examinar el cuello uterino con mayor detalle si hay sospecha de VPH a ese nivel.
En raras ocasiones, cuando el diagnóstico no es claro o si hay alguna característica atípica, se puede tomar una biopsia de la lesión para su análisis histopatológico y confirmación. No se requieren pruebas de sangre específicas para diagnosticar la presencia de verrugas.
Si tú o tu pareja sexual presentáis bultos o verrugas en el área genital, lo más seguro para salir de dudas es recibir el diagnóstico de un especialista certificado.
Si te estás preguntando cuál es el especialista para verrugas genitales o a qué médico acudir si tengo verrugas genitales, te recomendamos que visites a nuestro equipo de doctores en la clínica Dermik de Barcelona.
El primer paso fundamental cuando te aparecen verrugas genitales es identificar correctamente los síntomas y buscar ayuda médica de inmediato.
Un médico, preferiblemente un dermatólogo o un especialista en salud sexual, podrá realizar un diagnóstico adecuado.
Visitar a un especialista, como un dermatólogo urólogo o ginecólogo, es crucial.
Ante cualquier lesión genital, es importante acudir al dermatólogo para que pueda hacer un diagnóstico adecuado.
Puedes realizar una prueba diagnóstica y conocer los resultados con total discreción.
Tratamiento de las Verrugas Genitales
Verrugas Genitales: Tratamiento para una salud intima impecable
Es crucial entender que el tratamiento de los condilomas acuminados no elimina el VPH del cuerpo, sino que se centra en eliminar las verrugas visibles. El virus puede permanecer latente en el organismo, y las verrugas pueden reaparecer. Sin embargo, en muchos casos, el sistema inmunitario de la persona puede eliminar el virus con el tiempo.
Para quitar las verrugas genitales, se aplicará un tratamiento químico (con medicamentos tópicos que tendrán efectividad entre 3 y 12 semanas desde la primera aplicación), crioterapia, láser, quirúrgico o una combinación de varios. Se optará por un método u otro según el caso particular de cada paciente y el criterio del doctor.
Una vez que recibas un diagnóstico, sigue las recomendaciones y el plan de tratamiento que te proponga el médico.
En función de la evolución de la verruga genital y de las características de cada paciente, te ofrecerá la alternativa terapéutica más adecuada.
Otra parte importante del tratamiento es una conversación sobre la salud sexual. Esto ayudará al profesional de la salud a descubrir si corre el riesgo de contraer otras ITS.
Por lo general, se aconseja abstenerse de mantener relaciones sexuales hasta que las verrugas genitales se hayan curado, y seguir utilizando preservativos durante 3 meses después, debido al riesgo de que el virus siga presente en las células.
Es fundamental no tener relaciones sexuales si se tienen verrugas genitales.
Opciones de tratamiento disponibles
En nuestra clínica ginecológica en Santander, ofrecemos diversas opciones de tratamiento, personalizadas según el tamaño, la ubicación y el número de verrugas, así como las preferencias de la paciente:
| Tipo de Tratamiento | Descripción | Ventajas | Consideraciones |
|---|---|---|---|
| Crioterapia | Aplicación de nitrógeno líquido para congelar y destruir las verrugas. | Procedimiento rápido en consulta, mínimamente invasivo. | Puede requerir varias sesiones. Molestias leves post-tratamiento. |
| Electrocoagulación | Uso de corriente eléctrica para quemar las verrugas. Se realiza bajo anestesia local. | Eficaz para verrugas más grandes o persistentes. | Requiere anestesia local. Posible formación de costras. |
| Láser CO2 | Utilización de un haz de luz láser para vaporizar las verrugas. | Preciso, útil para verrugas extensas o en zonas delicadas. | Suele requerir anestesia local. Mayor coste. |
| Escisión Quirúrgica | Extirpación de las verrugas mediante cirugía (corte con bisturí). | Eliminación inmediata de las verrugas. Permite análisis histológico. | Suele requerir anestesia local y puntos de sutura. Riesgo de cicatrices. |
| Tratamientos Tópicos (cremas) | Aplicación de cremas con medicamentos como Imiquimod o Podofilotoxina. | Autoadministración en casa. Menos invasivo. | Puede causar irritación local. Requiere paciencia y seguimiento médico. No apto para todas las localizaciones. |
- Los medicamentos tópicos, como el imiquimod y la podofilotoxina, pueden aplicarse directamente sobre las verrugas para ayudar a eliminarlas. Se presentan en forma de aerosol o crema y son recetados por un médico.
- Un profesional de la salud también puede eliminar las verrugas con distintos métodos. La crioterapia consiste en congelar las verrugas con nitrógeno líquido, mientras que el electrocauterio consiste en quemarlas con un aparato especial. Las verrugas también pueden extirparse quirúrgicamente con un bisturí.
La elección del tratamiento dependerá de una valoración individualizada en nuestra consulta de tratamiento incontinencia Santander y salud íntima.
En caso de duda sobre el diagnóstico, o si padece alguna enfermedad subyacente, es posible que necesite pruebas adicionales (como un frotis de los crecimientos y análisis de sangre) o consultar a un especialista.
Nota importante: no recomendamos utilizar tratamientos para verrugas de venta libre en farmacias, ya que están pensados para las verrugas de las manos y los pies, no para las de los genitales. Estos medicamentos pueden causar daños y empeorar la situación.
Tratamientos tópicos
Entre las opciones de tratamiento para las verrugas genitales están la aplicación de productos tópicos, entre los que destaca el imiquimod.
- El imiquimod es un inmunomodulador, que puede ser utilizado al 5% en crema y al 3,75%.
Crioterapia
La crioterapia también es una opción eficaz para eliminar las verrugas genitales.
- Este tratamiento consiste en eliminar las verrugas genitales aplicando nitrógeno para quemar con nitrógeno líquido ( criógeno ) la lesión.
- La crioterapia no necesita anestesia, en general, puesto que el frio actúa como agente anestésico, pero en pacientes sensibles o determinadas zonas puede aplicarse previamente una crema anestésica (EMLA).
Láser
- También se pueden eliminar las verrugas genitales con láser.
- haz de luz coherente que destruye en la lesión.
- especialistas que lleva a cabo la intervención.
Recidiva
- Aunque se eliminen las verrugas genitales, éstas pueden volver a aparecer; es lo que se conoce como recidiva.
- Porque con el tratamiento se eliminan las lesiones cutáneas, no la infección vírica que las produce.
- actuar con celeridad en el caso de que vuelvan a aparecer dichas lesiones.
Prevención de las Verrugas Genitales
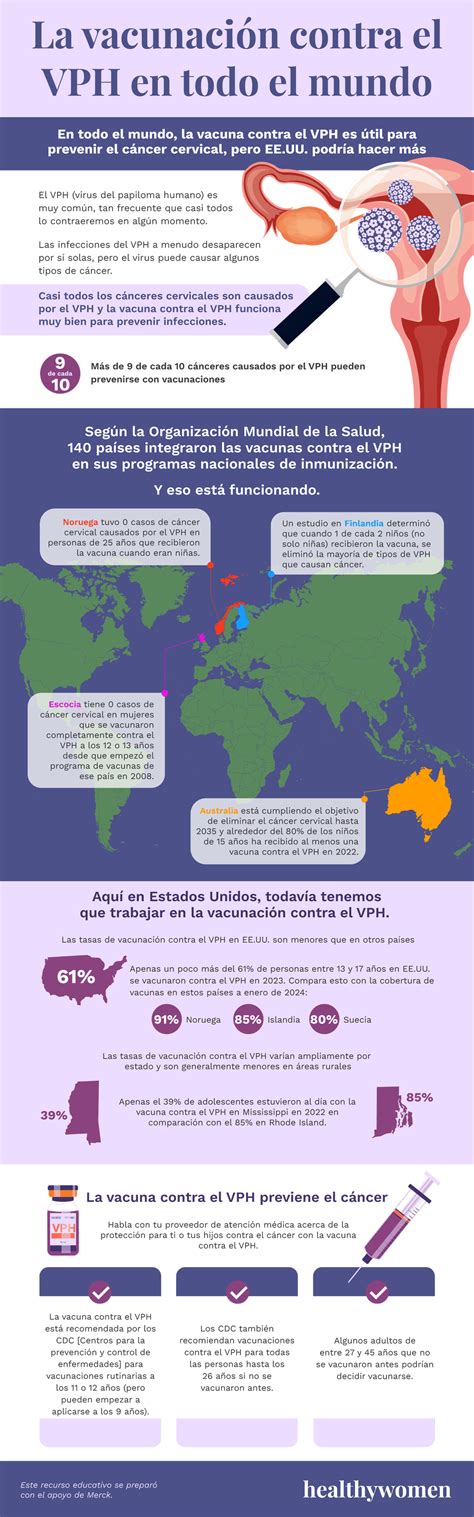
Infografía sobre la vacunación contra el VPH.
La prevención es clave cuando se trata de verrugas genitales.
Aunque los condilomas son benignos, la prevención es fundamental. Aquí las estrategias más importantes:
Vacunación contra el VPH
La vacuna contra el VPH puede proteger contra la mayoría de las cepas de VPH que causan verrugas genitales y las que se sabe que aumentan el riesgo de cáncer. Hable con su profesional de la salud para saber si se ha vacunado y, en caso negativo, si puede vacunarse ahora.
- Es la herramienta más eficaz para prevenir la infección por los tipos de VPH que causan verrugas genitales y la mayoría de los cánceres relacionados con el VPH.
- Se recomienda tanto para mujeres como para hombres, idealmente antes del inicio de la actividad sexual. En este enlace de la OMS puedes encontrar más información.
- En nuestro centro contamos con la vacuna nonavalente, que protege frente a casi el 90% de los serotipos -o tipos de cepas diferentes- del VPH que pueden favorecer el desarrollo del cáncer de cérvix y de las lesiones previas que pueden causarlo, así como de las verrugas. Se administran tres dosis (0-2-6 meses de intervalo).
- En Cataluña, la vacuna contra el VPH se aplica de forma sistemática a todas las niñas de entre 11 y 12 años, antes de que inicien sus relaciones sexuales. Si tienes hijas, probablemente ya estarás informada.
- Sí, la vacunación sigue siendo recomendable incluso si ya se han tenido verrugas. La vacuna protege contra otros tipos de VPH a los que la persona no ha estado expuesta y que podrían causar futuras infecciones o tipos de cáncer.
Prácticas sexuales seguras
Las prácticas sexuales seguras, como el uso del preservativo, también pueden ayudar a prevenir la propagación del VPH y las verrugas genitales. Esto es de vital importancia si usted sabe que tiene una infección activa de verrugas genitales o ha tenido una en los últimos 3 meses. Aunque los preservativos pueden ayudar, no son eficaces al 100% en la protección contra el virus. Algunas personas pueden incluso abstenerse de mantener relaciones sexuales hasta que la infección haya desaparecido.
- Uso consistente y correcto del preservativo: Si bien no ofrece una protección del 100% contra el VPH (ya que el virus puede estar presente en zonas no cubiertas por el condón), reduce significativamente el riesgo de transmisión de muchas ITS, incluido el VPH.
- Prácticas sexuales seguras: Limitar el número de parejas sexuales y comunicarse abiertamente con ellas sobre la salud sexual.
Revisiones ginecológicas regulares
- Un seguimiento periódico permite la detección temprana de cualquier anomalía, incluyendo verrugas o cambios en el cuello uterino asociados al VPH de alto riesgo.
Otras medidas preventivas
- Actualmente, y además de la vacuna, para reforzar la protección frente al VPH debemos evitar prácticas sexuales de riesgo y seguir el cribado del cáncer de cérvix; es decir realizarse la citología y en mayores de 30 años, el test del HPV. Estas pruebas permiten detectar alteraciones celulares que pueden ser indicativas de la presencia del VPH o de lesiones, y por lo tanto, hacer un diagnóstico precoz y solucionar el problema.
Conceptos erróneos comunes
Todas las verrugas genitales son síntomas de VPH. Sin embargo, a veces, los condilomas genitales pueden ser confundidos por otras verrugas genitales benignas. Es decir, por otras verrugas genitales que no son VPH u afecciones distintas (nevus dérmicos, fibromas blandos, molusco, hemorroides, fisuras anales, verrugas de agua (causadas por el virus de la viruela). Por lo tanto, si te estás preguntando “puedo tener verrugas genitales sin tener VPH”, la respuesta es sí.
¿Causan cáncer las verrugas genitales?
- El VPH puede aumentar el riesgo de padecer ciertos tipos de cáncer, incluidos los de pene, boca, garganta y ano; sin embargo, las cepas del virus que causan las verrugas genitales son de bajo riesgo y es muy poco probable que causen cáncer. Algunos estudios han sugerido que las verrugas genitales pueden aumentar el riesgo de cáncer, pero se necesita más investigación.
- No, los tipos de VPH que causan las verrugas genitales (principalmente VPH-6 y VPH-11) son de bajo riesgo y no están asociados con el desarrollo de cáncer. Los tipos de VPH que causan cáncer son diferentes (los de alto riesgo, como VPH-16 y VPH-18).
- La infección de verrugas genitales no es cáncer, pero puede causar cambios en el cuerpo que produzcan cáncer. Normalmente estas infecciones desaparecen por sí solas.
- Si no se recibe tratamiento las verrugas genitales pueden crecer y propagarse. El riesgo de tener cáncer del cuello del útero, vulva, pene, o el ano puede ir aumentando en dichas áreas.
Preguntas Frecuentes sobre los Condilomas Acuminados
¿Si tengo verrugas, significa que mi pareja me ha sido infiel?
- No necesariamente. Debido al largo periodo de incubación del VPH, es muy difícil determinar cuándo o de quién se contrajo la infección. Una persona puede portar el virus durante años sin presentar síntomas.
¿El tratamiento de las verrugas elimina el VPH del cuerpo?
- No, el tratamiento solo elimina las lesiones visibles. El virus puede permanecer latente en el cuerpo. Sin embargo, el sistema inmunitario de la mayoría de las personas lo elimina naturalmente con el tiempo.
¿Puedo contagiar a otras personas si tengo verrugas tratadas?
- Mientras las verrugas estén presentes, hay riesgo de contagio. Una vez eliminadas, el riesgo disminuye, pero mientras el virus permanezca en el cuerpo, siempre existe una mínima posibilidad de transmisión, aunque es significativamente menor.
Si sospecha que tiene verrugas genitales, acuda a un profesional de la salud. Puede descartar cualquier otra causa de los síntomas, tratar las verrugas genitales y responder a cualquier pregunta que pueda tener. Esto es especialmente importante si está inmunodeprimido o si tiene VIH.
Recuerde que las verrugas genitales se pueden prevenir y tratar. Si se vacuna contra el VPH y practica sexo seguro, puede reducir el riesgo de contraer verrugas genitales y otras afecciones relacionadas con el VPH.
Afrontar la aparición de verrugas genitales puede ser una experiencia difícil, pero con el enfoque adecuado y el apoyo necesario, puedes manejar esta situación de manera efectiva. La clave está en buscar ayuda médica inmediata, seguir las recomendaciones de los especialistas y adoptar medidas preventivas para evitar futuras infecciones.
Si tienes alguna preocupación sobre verrugas genitales, VPH o cualquier aspecto de su salud ginecológica, no dude en consultarnos. Una valoración profesional y un plan de manejo personalizado le brindarán la tranquilidad y las soluciones que necesita. Nuestro equipo de ginecóloga en Cantabria está aquí para apoyarle.