Las verrugas genitales, también conocidas como condilomas acuminados, son uno de los tipos más comunes de infecciones de transmisión sexual (ITS). Actualmente, se considera una de las infecciones de transmisión sexual más frecuente que afecta en igual medida a hombres y mujeres sexualmente activos. Se considera que en algún momento de su vida han estado o estarán expuestos al virus.
En el ámbito de la salud íntima femenina, existen muchas condiciones que pueden generar preocupación e incertidumbre. Una de ellas son las verrugas genitales, conocidas médicamente como condilomas acuminados.
Es natural sentir inquietud al descubrir cualquier alteración en nuestra zona íntima. Sin embargo, es fundamental entender que los condilomas son una de las infecciones de transmisión sexual (ITS) más frecuentes y, aunque benignos, requieren de nuestra atención y un manejo adecuado.
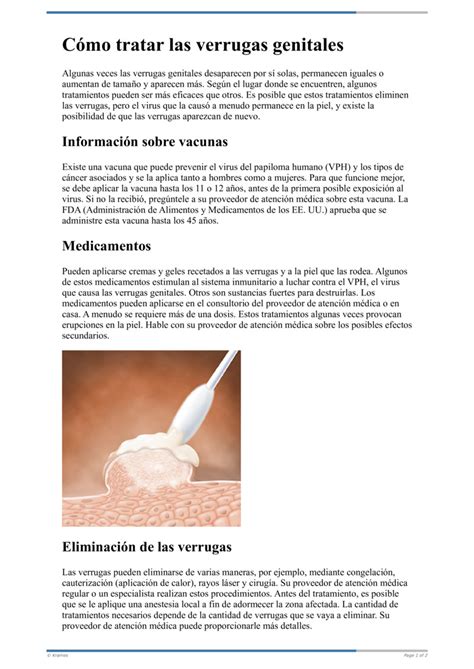
¿Qué son los Condilomas Acuminados?
Los condilomas, también conocidos como verrugas genitales o condilomas acuminados, son lesiones benignas causadas por la infección del virus del papiloma humano (VPH). Los condilomas acuminados son crecimientos benignos, a menudo pequeños y de color carne, que aparecen en la piel o las mucosas de la zona genital y anal. Son el resultado de una infección por ciertos tipos del Virus del Papiloma Humano (VPH).
El virus del papiloma humano tiene muchas variantes, unas 200 aproximadamente. De los tipos de virus no peligrosos, llamados de “bajo poder oncogénico” existen 12 que pueden provocar verrugas genitales o cambios en la mucosa genital, oral, anal y vaginal. Los tipos de bajo riesgo, es decir, los que no están relacionados con el cáncer, son: 6, 11, 40, 42, 43, 44, 53, 54, 61, 72, 73, de los cuales los tipos 6 y 11 son los causantes de un alto número de casos de verrugas genitales. Los VPH responsables del 95% de los condilomas son los VPH tipo 6 y 11.
Es importante destacar que existen más de 200 tipos de VPH, y solo un grupo reducido de ellos son responsables de las verrugas genitales, generalmente los tipos de bajo riesgo, como el VPH-6 y el VPH-11.
Aunque la palabra «virus» pueda sonar alarmante, la inmensa mayoría de las infecciones por VPH que causan verrugas son inofensivas y no están relacionadas con el cáncer. No obstante, una pequeña proporción de tipos de VPH se consideran de «alto riesgo» porque pueden, con el tiempo y sin el seguimiento adecuado, provocar cambios celulares que lleven al cáncer de cuello uterino, vulva, vagina, ano u orofaringe. Los tipos de VPH que causan verrugas no son los mismos que los que causan cáncer.
Los tipos de virus del papiloma humano suelen presentarse combinados, es decir, varios tipos en un mismo paciente. El 33% de los pacientes infectados con un virus de bajo riesgo también presenta infección con virus de alto poder oncogénico, de los que pueden producir un cáncer. Los 13 tipos de VHP más peligrosos son 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 y 68; son los que causan cambios anormales en los tejidos, pueden progresivamente convertirse en un cáncer, siendo los más oncogénicos el 16 y el 18.
¿Cómo prevenir las Verrugas Genitales?
Transmisión del VPH y los Condilomas
La infección típicamente ocurre cuando las células basales del huésped se exponen a la infección viral a través de una barrera epitelial dañada, como sucede durante el acto sexual o como producto de otras abrasiones dérmicas menores. La infección por el VPH se transmite mediante el contacto directo con la piel o las mucosas.
La vía principal de transmisión del VPH es el contacto piel con piel durante la actividad sexual. Esto incluye no solo las relaciones sexuales vaginales, anales u orales, sino también el contacto íntimo directo, incluso sin penetración. Es tan común que se estima que la mayoría de las personas sexualmente activas contraerán el VPH en algún momento de sus vidas.
No todas las infecciones VPH presentan lesiones visibles (infección subclínica). La aparición de condilomas no se produce inmediatamente después del contacto con el VPH. La principal vía de transmisión es el coito vaginal o anal. Otras vías menos frecuentes son el contacto digital-genital y oral-genital.
Es importante saber que la aparición de las verrugas no siempre es inmediata tras la infección. El periodo de incubación puede variar desde semanas hasta meses o incluso años, lo que dificulta determinar el momento exacto o la pareja de la que se contrajo la infección.
Síntomas y Diagnóstico
La forma de presentación de los condilomas es muy variable. Lo más frecuente son lesiones sobreelevadas de distinto tamaño (desde pocos milímetros a varios centímetros) de superficie rugosa, adoptando una forma que recuerda a una coliflor. Casi nunca son lesiones únicas, sino que se presentan varias, muchas veces en forma de racimo. Estas lesiones se presentan en las zonas de mucosa que están en contacto en las relaciones sexuales: labios mayores, menores, clítoris, vagina, cuello del útero, pene, zona perianal o anal, boca y orofaringe.
En muchos casos, los condilomas acuminados son asintomáticos, es decir, no causan molestias. Sin embargo, cuando son visibles, pueden presentarse de diversas formas:
- Pequeñas protuberancias o bultos de color carne, rosados o blanquecinos.
- Superficie rugosa, con apariencia similar a la de una coliflor.
- Pueden ser únicos o múltiples, y variar en tamaño.
- Localización común en la vulva, vagina, cuello uterino, periné (área entre la vagina y el ano), ano, muslos, y en hombres, pene o escroto.
En ocasiones, pueden causar picazón, ardor, sangrado leve o molestias durante las relaciones sexuales, especialmente si se irritan o crecen mucho.
Diagnóstico
El diagnóstico de los condilomas se realiza habitualmente mediante la exploración física. El diagnóstico de los condilomas es principalmente visual. Durante una revisión ginecológica rutinaria, podemos identificar las verrugas a simple vista. En algunos casos, se puede utilizar una solución de ácido acético para hacerlas más visibles, o una colposcopia para examinar el cuello uterino con mayor detalle si hay sospecha de VPH a ese nivel.
En todas las pacientes con condilomas en genitales externos debe realizarse una evaluación completa de todo el tracto anogenital (vagina, cuello de útero, periné y región anal). El objetivo es descartar la existencia de condilomas en otras localizaciones del área genital así como de lesiones premalignas asociadas a la co-infección por otros virus de alto riesgo.
En raras ocasiones, cuando el diagnóstico no es claro o si hay alguna característica atípica, se puede tomar una biopsia de la lesión para su análisis histopatológico y confirmación. No se requieren pruebas de sangre específicas para diagnosticar la presencia de verrugas.
Tratamientos Disponibles
Existen múltiples tratamientos para los condilomas acuminados. Es crucial entender que el tratamiento de los condilomas acuminados no elimina el VPH del cuerpo, sino que se centra en eliminar las verrugas visibles. El virus puede permanecer latente en el organismo, y las verrugas pueden reaparecer. Sin embargo, en muchos casos, el sistema inmunitario de la persona puede eliminar el virus con el tiempo.
Existen varios tratamientos para los condilomas, pero el porcentaje de recurrencia alcanza el 65% y su control debe prolongarse por más de 6 meses. La vaporización con láser de CO2 o con láser de diodo está considerada más eficaz y mejor tolerada, con un porcentaje de recurrencia del 9%. Esta eficacia se sustenta en dos hechos. Por un lado, la destrucción del virus presente en la lesión. Por el otro, la vaporización de las células epidérmicas del entorno, necesarias para la reaparición del condiloma. En la mayoría de los casos la cicatrización no deja marcas. Debe controlarse su evolución y evitar la reinfección.
Ofrecemos diversas opciones de tratamiento, personalizadas según el tamaño, la ubicación y el número de verrugas, así como las preferencias de la paciente:
| Tipo de Tratamiento | Descripción | Ventajas | Consideraciones |
|---|---|---|---|
| Crioterapia | Aplicación de nitrógeno líquido para congelar y destruir las verrugas. | Procedimiento rápido en consulta, mínimamente invasivo. | Puede requerir varias sesiones. Molestias leves post-tratamiento. |
| Electrocoagulación | Uso de corriente eléctrica para quemar las verrugas. Se realiza bajo anestesia local. | Eficaz para verrugas más grandes o persistentes. | Requiere anestesia local. Posible formación de costras. |
| Láser CO2 | Utilización de un haz de luz láser para vaporizar las verrugas. | Preciso, útil para verrugas extensas o en zonas delicadas. | Suele requerir anestesia local. Mayor coste. |
| Escisión Quirúrgica | Extirpación de las verrugas mediante cirugía (corte con bisturí). | Eliminación inmediata de las verrugas. Permite análisis histológico. | Suele requerir anestesia local y puntos de sutura. Riesgo de cicatrices. |
| Tratamientos Tópicos (cremas) | Aplicación de cremas con medicamentos como Imiquimod o Podofilotoxina. | Autoadministración en casa. Menos invasivo. | Puede causar irritación local. Requiere paciencia y seguimiento médico. No apto para todas las localizaciones. |
La elección del tratamiento dependerá de una valoración individualizada.
Opciones de Tratamiento Tópico
La autoaplicación de sustancias tópicas sobre las propias verrugas supone una ventaja y comodidad importantes para las pacientes.
- Fármacos citotóxicos: se aplican selectivamente sobre los condilomas a los que destruyen por contacto directo.
- Fármacos inmunomoduladores: se aplican sobre las verrugas y áreas afectadas y actúan estimulando al sistema inmunitario para eliminar el VPH y las lesiones derivadas. Los principales son el imiquimod y las sinecatequinas.
Estos tratamientos implican la extirpación o la destrucción de las lesiones con diferentes métodos. Pueden realizarse en la propia consulta o en el quirófano. Este tipo de tratamientos suele indicarse en condilomas de gran tamaño, muy extensos o que afectan múltiples áreas del tracto genital.
Prevención
El preservativo como método anticonceptivo de barrera es el más recomendable para prevenir la transmisión del VPH y los condilomas. La prevención es fundamental. Aquí las estrategias más importantes:
- Vacunación contra el VPH: Es la herramienta más eficaz para prevenir la infección por los tipos de VPH que causan verrugas genitales y la mayoría de los cánceres relacionados con el VPH. Se recomienda tanto para mujeres como para hombres, idealmente antes del inicio de la actividad sexual.
- Uso consistente y correcto del preservativo: Si bien no ofrece una protección del 100% contra el VPH (ya que el virus puede estar presente en zonas no cubiertas por el condón), reduce significativamente el riesgo de transmisión de muchas ITS, incluido el VPH.
- Prácticas sexuales seguras: Limitar el número de parejas sexuales y comunicarse abiertamente con ellas sobre la salud sexual.
- Revisiones ginecológicas regulares: Un seguimiento periódico permite la detección temprana de cualquier anomalía, incluyendo verrugas o cambios en el cuello uterino asociados al VPH de alto riesgo.
Sin ninguna duda, el mejor método de prevención de la infección es la administración de vacunas frente al VPH. Concretamente, las vacunas que contienen los tipos de VPH 6 y 11. Por este motivo, estas vacunas están incluidas en el calendario vacunal para su administración en niñas antes del debut sexual.
El estar vacunados no hace menos necesario el uso de protección en las relaciones sexuales y es imprescindible que las mujeres hagan su prueba Papanicolau o exámenes de papiloma humano regularmente.
El Sistema Inmunitario y las Verrugas Genitales
Las verrugas son consecuencia de la exposición al virus. Cuanta mayor frecuencia, mayor riesgo. Penetran con mayor facilidad si la piel presenta escoriaciones, lo cual explica la alta incidencia de verrugas en los niños que se muerden las uñas o que se arrancan callosidades. Los pacientes que tienen un sistema inmunológico deprimido son más susceptibles de ser infectados.
La mayoría de las veces nuestro cuerpo puede combatir el virus del papiloma humano antes de que cause problemas graves o incluso antes de que nos demos cuenta de que tenemos la infección. Nuestro sistema inmunológico lo elimina.
Cuando el virus del papiloma humano entra en nuestro organismo, pueden darse distintas situaciones. Si el sistema inmunitario funciona correctamente, podrá responder de tal manera que elimine el virus o lo reduzca a unos niveles en los cuales no pueda ser detectado.
La inmunidad celular es la que ayuda al aclaramiento viral, por lo que cuando no responde adecuadamente, el virus encuentra un ambiente favorable para manifestarse en forma de verrugas o condilomas acuminados.
Debemos entender que combatir una infección viral no siempre significa eliminarla por completo, sino lograr que el sistema inmunitario se mantenga alerta y pueda controlar la infección sin dejar que avance.
Preguntas Frecuentes
- ¿Pueden las verrugas genitales convertirse en cáncer? No, los tipos de VPH que causan las verrugas genitales (principalmente VPH-6 y VPH-11) son de bajo riesgo y no están asociados con el desarrollo de cáncer. Los tipos de VPH que causan cáncer son diferentes (los de alto riesgo, como VPH-16 y VPH-18).
- ¿Si tengo verrugas, significa que mi pareja me ha sido infiel? No necesariamente. Debido al largo periodo de incubación del VPH, es muy difícil determinar cuándo o de quién se contrajo la infección. Una persona puede portar el virus durante años sin presentar síntomas.
- ¿El tratamiento de las verrugas elimina el VPH del cuerpo? No, el tratamiento solo elimina las lesiones visibles. El virus puede permanecer latente en el cuerpo. Sin embargo, el sistema inmunitario de la mayoría de las personas lo elimina naturalmente con el tiempo.
- ¿Puedo contagiar a otras personas si tengo verrugas tratadas? Mientras las verrugas estén presentes, hay riesgo de contagio. Una vez eliminadas, el riesgo disminuye, pero mientras el virus permanezca en el cuerpo, siempre existe una mínima posibilidad de transmisión, aunque es significativamente menor.
- ¿La vacuna del VPH sirve si ya he tenido verrugas? Sí, la vacunación sigue siendo recomendable incluso si ya se han tenido verrugas. La vacuna protege contra otros tipos de VPH a los que la persona no ha estado expuesta y que podrían causar futuras infecciones o tipos de cáncer.
tags: #verrugas #genitales #o #condilomas #acuminados