Las verrugas son infecciones de la piel o las mucosas producidas por el virus del papiloma humano (VPH). Se estima que existen más de 100 tipos de este virus y solo algunos de ellos se denominan de alto riesgo, por su capacidad de producir lesiones precancerosas o cáncer. Es el caso del VPH subtipos 16 y 18, que se relacionan con el 70% de los cánceres de cuello de útero. En cambio, los tipos más comunes de VPH tienden a provocar verrugas en la piel, en el área genital o anal.
Las verrugas son proliferaciones benignas de la piel y mucosas causadas por el virus del papiloma humano (VPH). En la actualidad, han sido identificados más de 150 subtipos de VPH. Algunos de ellos tienden a presentarse en determinados sitios anatómicos (hay unos 35 tipos que tienen predilección por el epitelio ano-genital). Las principales manifestaciones clínicas de la infección por VPH son las verrugas comunes, verrugas genitales, las verrugas planas y verrugas palmoplantares. Manifestaciones menos frecuentes de la infección por el VPH son la hiperplasia epitelial focal (enfermedad de Heck) y la epidermodisplasia verruciforme.
En la mayoría de los casos, estas verrugas son indoloras e inofensivas, aunque resultan antiestéticas, ya que una pequeña área de la capa más superficial de la piel -la epidermis- se engrosa, se eleva por encima de la piel que la rodea y se torna rugosa (hiperqueratosis).
Aunque la predisposición genética juega un papel importante, muchas verrugas en el cuello están provocadas por ciertas cepas del Virus del Papiloma Humano (VPH). Existen más de 150 tipos de VPH y solo algunos se asocian a la aparición de papilomas. En el caso de esta zona del cuerpo, normalmente se trata de cepas no peligrosas, pero que se contagian con mucha facilidad.
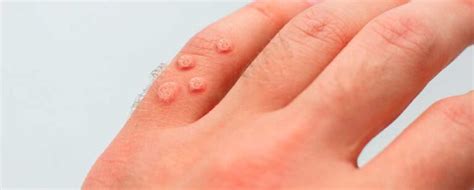
Verrugas comunes en los dedos.
Tipos de Verrugas Causadas por el VPH
El virus del papiloma humano (VPH) puede causar distintos tipos de verrugas:
- Verrugas vulgares: Asociadas al VPH subtipos 1, 2, 4 y 7. Son las más comunes y suelen desarrollarse en el dorso de las manos y los dedos y, menos frecuentemente, en cara, cuello y cuero cabelludo. En los párpados, cara y cuello, el aspecto suele ser más alargado y pequeño; blandas al tacto y están unidas a la piel por un estrecho pedículo o tallo. Se llaman entonces verrugas filiformes. A veces, también aparecen puntos negros en su superficie, que corresponden a capilares donde se han formado pequeños trombos. Su tamaño varía y pueden ser múltiples. En otras ocasiones, se localizan debajo o alrededor de las uñas de manos y pies: son las verrugas subungueales y periungueales.
- Verrugas planas: Asociadas al VPH subtipo 3. Son más frecuentes en niños y adolescentes, suelen aparecer en la cara, en la frente y en el dorso de las manos. También las podemos encontrar en la cara anterior de las piernas. Sobresalen muy poco, su diámetro es de escasos milímetros y suelen ser múltiples.
- Verrugas plantares: Asociadas al VPH subtipo 1. Aparecen en las plantas de los pies y, como consecuencia de la presión que ejerce el peso del cuerpo, son planas también y, con frecuencia, dolorosas. En ocasiones, presentan puntos negros en su superficie. Son más habituales en personas que suelen caminar descalzas. Las verrugas plantares en mosaico muestran una histopatología similar a la de las verrugas vulgares.
- Verrugas genitales o condilomas acuminados: Se localizan en los genitales (pene y vulva), en el área púbica, perianal y entre los muslos. Se transmiten por vía sexual.
✅ Remedio natural para ELIMINAR VERRUGAS con vinagre de manzana | Salud180 🌿
Otras Infecciones Virales que Causan Lesiones Cutáneas
Además del VPH, otros virus pueden causar infecciones en la piel.
Herpes Simple (HSV)
El herpes simple es la enfermedad producida por los herpes virus de tipo 1 y 2 (HSV). Clásicamente, el HSV-1 se vincula con la infección mucocutánea bucal y el HSV-2 con la infección mucocutánea genital; sin embargo, cualquiera de los seropositivos puede afectar a cualquier topografía de las mucosas o de la piel. La trasmisión se realiza tanto a través de lesiones sintomáticas como por el exudado viral asintomático, por contacto directo.
El herpes simple se manifiesta en la primoinfección, entre entre el segundo y el decimoquinto día después de la exposición viral, con prurito, escozor o dolor, junto a pápulas y vesículas agrupadas en racimo en un área limitada, que rompen con facilidad en 2-4 días y se transforman en erosiones, úlcera y costras. Las vesículas son al principio de contenido claro y luego purulento, y se transforman en pústulas que se rompen dejando erosiones.
El estudio histológico muestra degeneración balonizante de queraquinocitos por edema intracelular y extracelular. El tratamiento está dirigido a controlar la expresión cutánea de la enfermedad, ya que es imposible eliminar el virus. En pacientes inmunocompetentes suele ser suficiente el tratamiento sintomático con analgésicos y antisépticos. Los casos muy intensos se pueden tratar con aciclovir, valaciclovir o famciclovir.
Herpes Zóster
El virus de la varicela zóster ocasiona dos enfermedades distintas: la varicela (infección primaria) y el herpes zóster, recurrencia de la primoinfección con manifestaciones locales. El virus, en el curso de la varicela, pasa desde la piel y las mucosas a los ganglios sensitivos, ascendiendo por vía venosa y también por diseminación hematógena. No se conoce con exactitud cuál es el mecanismo que inicia la reactivación del virus. El herpes zóster puede ser una fuente de contagio del virus a personas que no han padecido la varicela, y les produce esta enfermedad. El herpes zóster es una enfermedad endémica, sin predisposición por sexo, raza o nivel social, que afecta a un 20% de los adultos sanos y a un 50% de los individuos inmunodeprimidos.
Se manifiesta con vesículas que se ulceran rápidamente y dan lugar a costras, agrupadas a modo de racimo de uvas, sobre una base eritomatosa, con dolor o parestesias de intensidad muy variable. Las lesiones suelen ir precedidas 3 - 4 días antes por dolor, escozor y sensación de prurito y quemazón. En la epidermis se observan numerosas células con degeneración balonizante e inclusiones intranucleares. En los casos limitados, en personas jóvenes y sin dolor intenso, tratamiento sintomático. En los mayores de 50 años o en formas clínicas intensamente dolorosas o con riesgo de complicaciones, aciclovir, valaciclovir, famciclovir o brivudina. El tratamiento sistémico debe iniciarse en las primeras 72 horas desde que aparecen los primeros síntomas cutáneos.
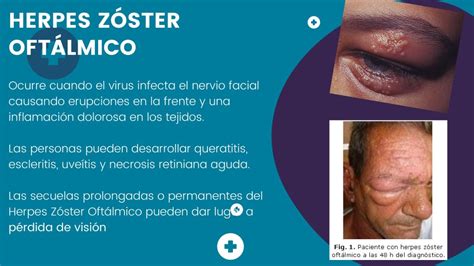
Distribución del herpes zóster por dermatomas.
Enfermedad de Manos, Pies y Boca
Los microorganismos causales son enterovirus, habitualmente virus Coxsackie A16 y menos frecuentemente A5, A7, A9, A10, B2, B5 y enterovirus 71. Generalmente, aparece en niños menores de 10 años, aunque puede padecerse a cualquier edad.
Se inicia con pródromos de febrícula y malestar general de corta duración, seguidos de la aparición de máculas eritematosas pequeñas en la mucosa bucal, que se hacen vesiculosas y ulcerosas, y duelen. Se caracteriza por la aparición de eritema y edema pruriginoso en las manos y los pies a modo de un guante y un calcetín, para progresar a una erupción eritematopurpúrica que posteriormente puede extenderse a otras regiones, como las mejillas, los codos, las rodillas, la zona genital, los muslos y las axilas. Se acompaña de astenia, anorexia, artralgias, adenopatías y fiebre.
Megaloueritema Infeccioso (Quinta Enfermedad)
En niños, el parvovirus B 19 suele manifestarse mediante el megaloeritema infeccioso, o quinta enfermedad, con un exantema agudo, afebril y autilimitado que se inicia en la cara, con un color rojo intenso y confluente sobre las mejillas que da un aspecto de cara abofeteada. Más tarde en el tórax y las extremidades. El exantema se va aclarando por su parte central y adquiere un aspecto geográfico.
Transmisión y Factores de Riesgo
Las verrugas se transmiten por contacto directo (de una persona a otra) o indirecto (con toallas u otros objetos que hayan sido utilizados por personas que tienen verrugas) y, sobre todo, pueden aparecer cuando existen en la piel o en las mucosas pequeñas roturas, que actúan de puerta de entrada a la epidermis. Una vez que el virus ha penetrado y tras un periodo de incubación que puede oscilar entre uno y algunos meses, se suele producir la infección que puede dar lugar a la verruga. Las infecciones son más frecuentes en personas con el sistema inmunitario débil o deprimido. Las verrugas de los genitales, en concreto, son muy contagiosas y pueden transmitirse de una persona a otra durante las relaciones sexuales, sean orales, vaginales o anales.
El VPH puede sobrevivir muchos meses y a bajas temperaturas sin un anfitrión. La infección, por tanto, ocurre cuando las células basales del huésped quedan expuestas al virus por rotura de la barrera epitelial, como puede ocurrir durante las relaciones sexuales o por abrasiones menores de la epidermis.
Existen diversos factores de riesgo: edad temprana de inicio en las relaciones sexuales, número de parejas sexuales del paciente y sus parejas, tabaquismo y la no utilización del preservativo. El riesgo estimado de contagio tras una relación sexual sin protección con una persona infectada oscila entre el 40 y el 80 %. Por otro lado, hay que tener en cuenta las situaciones de inmunodepresión y la coexistencia de otras ITS, toma de anticonceptivos orales y la ectopia cervical, frecuente en adolescentes.
Diagnóstico y Tratamiento
El diagnóstico de infecciones de transmisión sexual (ITS) se realiza principalmente en clínicas mediante análisis de sangre, orina o muestras de fluidos genitales. Por ejemplo, pruebas de laboratorio para el VIH, sífilis y hepatitis requieren análisis de sangre, mientras que la clamidia y la gonorrea suelen diagnosticarse con pruebas de orina o exudado. Para algunas ITS, existen opciones de autodiagnóstico, como los kits caseros para detectar el VIH, que analizan una muestra de saliva o sangre. Sin embargo, estas pruebas caseras deben confirmarse en una clínica para garantizar su precisión y recibir el tratamiento adecuado.
Según la Academia Española de Dermatología y Venereología (AEDV), las verrugas desaparecen por sí solas en seis meses en el 30% de los casos y, en el 40%, a los dos años. Pero también pueden no hacerlo nunca o provocar dolor, algún tipo de molestia, aumentar su tamaño o resultar antiestéticas, sobre todo si aparecen en el rostro.
Si se opta por tratarlas, el tratamiento se basa, generalmente, en la destrucción de las verrugas por medio de diferentes métodos, pero no existe ningún tratamiento antivírico específico ni totalmente efectivo. Los que han mostrado algún beneficio con evidencia científica son:
- El ácido salicílico: Se aplica de manera tópica -combinado con el raspado posterior de la verruga con piedra pómez o una lima de uñas-. Es el único tratamiento que ha demostrado su eficiencia en estudios controlados.
- La crioterapia: Se aplica sobre la lesión una torunda con nitrógeno líquido. Como ventaja con respecto al método anterior aporta rapidez, pero es doloroso, deja cicatriz, y pueden precisarse varios tratamientos. Debe evitarse en cara, genitales y en niños menores de cuatro años.
Existe otra gran variedad de terapias, que van desde la aplicación de otros productos químicos, físicos o la utilización de cirugía, que será preciso valorar en caso de no ser efectivos o no estar indicados los tratamientos anteriores. La mayoría de las veces, las verrugas se eliminan de forma definitiva, aunque pueden volver a aparecer. Esta probabilidad es más alta, sobre todo en el caso de verrugas genitales que, en las mujeres, conllevan la necesidad de una revisión ginecológica completa.
Con las verrugas de gran tamaño o múltiples, así como de las situadas en zonas delicadas como el rostro o la planta del pie, se debe acudir al dermatólogo.
Prevención de las Verrugas y Otras Infecciones Cutáneas
La prevención es fundamental para evitar el contagio y los riesgos que supone una ITS. El uso del preservativo es esencial para su prevención, aunque existen otro tipo de infecciones, que pueden transmitirse incluso con protección. Por eso es importante hacerse análisis clínicos habitualmente para su detección.
Las siguientes precauciones pueden ayudar a prevenir la aparición de verrugas, tanto en la piel como en las mucosas:
- No camines descalzo en instalaciones públicas.
- Usa calcetines limpios todos los días.
- Evita el contacto directo con las verrugas de otra persona.
- No manipules la verruga por tus propios medios.
- Cúbrela con un apósito.
- Recurre a soluciones para el alivio sintomático de las verrugas plantares.
- Vigila la aparición de ciertos signos.
- Lava la lima que uses para tratar tu verruga antes de volver a usarla.
- Usa preservativo cuando mantengas relaciones sexuales.
- Infórmate sobre las vacunas que pueden prevenir algunos tipos del VPH.
Tabla Resumen de Infecciones Cutáneas Comunes
| Infección | Agente Causal | Síntomas Comunes | Tratamiento |
|---|---|---|---|
| Verrugas Vulgares | VPH (tipos 1, 2, 4, 7) | Protuberancias rugosas en manos y dedos | Ácido salicílico, crioterapia |
| Herpes Simple | HSV-1, HSV-2 | Vesículas dolorosas en labios o genitales | Aciclovir, valaciclovir |
| Herpes Zóster | Virus Varicela Zóster (VVZ) | Erupción vesicular dolorosa en un dermatoma | Aciclovir, valaciclovir, analgésicos |
| Enfermedad de Manos, Pies y Boca | Enterovirus (Coxsackie A16) | Erupciones vesiculares en boca, manos y pies | Tratamiento sintomático |