La psoriasis es una enfermedad inflamatoria crónica de la piel que se manifiesta a través de brotes recurrentes de lesiones cutáneas. Se calcula que afecta a un porcentaje importante de la población. Aunque no es contagiosa, tiene un notable impacto en la calidad de vida de quienes la padecen, no solo por sus síntomas físicos sino también por sus consecuencias emocionales.
Cuando hablamos de psoriasis, nos referimos a unas placas escamosas, similares a un eccema, que cubren grandes extensiones de la piel, como codos, piernas, cuero cabelludo o manos. Además, estas placas se presentan como una gran mancha visible y cuya sintomatología es manifiesta.

Psoriasis en la piel
Psoriasis: causas, síntomas y tratamiento
¿Qué es la Psoriasis?
La psoriasis es una enfermedad crónica e inflamatoria de la piel. Es «crónica» porque puede durar largos periodos de tiempo e «inflamatoria» porque implica una sobreactivación del sistema inmunológico. La psoriasis se suele dar en personas con predisposición genética a la enfermedad. Suele aparecer por primera vez en la edad adulta y los brotes se suelen producir en épocas de estrés.
Se trata de una afección autoinmune, en la que el sistema inmunológico provoca una aceleración en la regeneración de las células de la piel.
Causas de la Psoriasis
El origen de la enfermedad no se conoce con exactitud, pero en muchas ocasiones viene causado por una predisposición genética, aunque no existe un gen específico de la misma. La información actual apunta a un problema de carácter inmunitario como causa más probable de la aparición de la psoriasis, con un cada vez más aceptado componente hereditario asociado. A ella se suma además el factor ambiental, que también puede contribuir a su aparición.
Actualmente, se teoriza que la psoriasis es consecuencia de problemas del sistema inmunitario capaces de alterar la velocidad con que la piel se regenera. Sin embargo, no se sabe con exactitud cuáles son las causas por las que se produce dicha alteración del sistema inmunitario. Se cree que los factores ambientales y genéticos podrían influir.
Algunas personas podrían tener una predisposición genética a los brotes de psoriasis, pero podrían estar libres de los síntomas durante largos períodos de tiempo si evitan los desencadenantes de la enfermedad. Si te esfuerzas por evitar los desencadenantes, el riesgo de padecer un brote es mucho menor. Sin embargo, a veces resulta inevitable que se presente.
Esta predisposición viene moldeada por diferentes factores ambientales que contribuirán a desencadenar brotes de psoriasis:
- Infecciones (amigdalitis)
- Estrés emocional
- Ciertos medicamentos
- Traumatismos
- Alcohol
Dado que es una enfermedad genética, existe una cierta agregación familiar; es decir, hay más riesgo de presentar psoriasis si uno de los padres está afectado de la enfermedad, y todavía más riesgo si los dos padres tienen psoriasis. De todos modos, no se puede saber del cierto, ni calcular el riesgo de tener un hijo con psoriasis.
Principales Síntomas de la Psoriasis
Aunque pueda parecer que la psoriasis es solo un problema estético, en realidad, va mucho más allá. Las personas a las que se les ha diagnosticado esta enfermedad tienen que lidiar con una piel muy seca que, de no tratarse, puede llegar a sangrar. Además, los picores y ardores también pueden hacer inevitable el rascado y, con ello, infecciones.
El principal síntoma son las ronchas en la piel rojas e irritadas. Un brote de psoriasis tiene el aspecto de manchas rojas con escamas que producen picor. Es bastante común y no tiene cura, pero puede tratarse. Generalmente se presenta en forma de ciclos, los cuales pueden durar semanas o meses.
Los síntomas más característicos de la psoriasis son la aparición de placas enrojecidas cubiertas por escamas blanquecinas o plateadas, que suelen provocar picor, ardor o molestias. También pueden observarse cambios en las uñas, como engrosamiento, aparición de hoyuelos o desprendimiento parcial.
La psoriasis cutánea se caracteriza por la aparición de unas placas rojizas con descamación blanca más o menos gruesa, que pueden aparecer en cualquier área del cuerpo. Las localizaciones más frecuentes son los codos, las rodillas, y el cuero cabelludo.
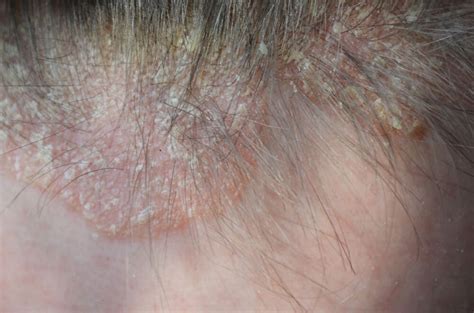
Psoriasis en el cuero cabelludo
Tipos de Psoriasis
Existen diferentes subtipos de psoriasis (en placas, guttata, invertida, pustulosa y eritrodérmica). Entre las particularidades de la psoriasis se encuentra su amplio abanico de tipologías. La aparición de la patología va acompañada de diversas manifestaciones. Existen varias formas clínicas de psoriasis.
- Psoriasis en Gota: La psoriasis en gota o guttata se suele diagnosticar en personas jóvenes, principalmente en niños. El desencadenante suele ser una infección, como la amigdalitis estreptocócica. Si bien las placas escamosas son las mismas, lo significativo es que adquieren una forma de gota de agua, por lo que son mucho más pequeñas. La sintomatología es la misma: picor, ardor, sequedad, etc.
- Psoriasis Nerviosa: Como bien refleja su denominación, este tipo tiene como causa directa el estrés o la ansiedad. En este caso aparece en personas de cualquier edad y las placas escamosas sí cubren grandes extensiones de piel. Generalmente, cuando los niveles de nervios se estabilizan, empieza el proceso de recuperación, aunque será necesario la ayuda de un tratamiento tópico que calme las molestias.
- Psoriasis Invertida: La psoriasis invertida o inversa se diferencia de las anteriores en que aparece en los pliegues de la piel. Por ejemplo, detrás de las rodillas, debajo de los pechos o en las ingles. El tratamiento es más complicado debido a que son zonas expuestas al roce y que tienden a sudar, por lo que el malestar puede ser mucho mayor. Algunas infecciones por hongos pueden ser la causa. La psoriasis en los pliegues suele ser más roja y con menos escamas.
- Psoriasis Pustulosa: Este tipo no es nada frecuente, pero algunos pacientes pueden manifestar esta psoriasis. Se identifica muy bien porque a las placas escamosas se le unen, también, ampollas llenas de pus. Se acompaña de fiebre y sensación de cansancio. Su abordaje debe ser temprano, ya que las consecuencias pueden ser graves. Ocasionalmente, la psoriasis puede presentar pústulas (granos de pus no infectados) sobre las placas rojizas, de forma generalizada o localizada (palmo-plantar). Estas pústulas se secan y desaparecen, y vuelven a salir en brotes siguientes.
Diagnóstico y Tratamiento para la Psoriasis
En la mayoría de las ocasiones, el diagnóstico de la psoriasis se hace a través de la observación, aunque también puede requerirse la realización de una biopsia. El diagnóstico de la psoriasis suele realizarse mediante una exploración visual por parte de un dermatólogo. En casos dudosos, puede recurrirse a una biopsia de piel.
No existe una cura definitiva para la psoriasis, pero sí numerosos tratamientos eficaces. A pesar de no haber un método curativo, existen tratamientos paliativos que reducen al mínimo la aparición de la enfermedad en los periodos más críticos.
Existen diferentes tratamientos contra la psoriasis que hacen desaparecer las lesiones psoriásicas pero no curan definitivamente la enfermedad. Esto significa que en aquellos casos de evolución crónica, al dejar el tratamiento, la psoriasis volverá a desarrollarse.
Entre las diferentes opciones de tratamiento disponibles en la actualidad se encuentra la fototerapia, los medicamentos inyectados y los medicamentos orales. Escoger el tratamiento depende del tipo de psoriasis y de su intensidad. Ocasionalmente, puede ser necesario probar varios tratamientos y productos diferentes antes de obtener buenos resultados. Por otra parte, incluso cuando se obtenga un tratamiento ideal, debes saber que no hay garantías de que no volverás a tener otro brote.
Tratamientos:
A la hora de afrontar el tratamiento de la psoriasis, es importante distinguir entre las medidas farmacológicas y las no farmacológicas.
- Tópicas: Los más frecuentes son los corticoides, con una potencia adaptada a la gravedad de cada caso y de aplicación directa sobre la zona afectada. Pese a su mayor incomodidad, presentan menos efectos secundarios. Los tratamientos tópicos son el tratamiento de elección en formas localizadas y poco extensas de la psoriasis. Son los tratamientos que presentan menos efectos secundarios, pero son incómodos y requieren el uso continuado. Existen diferentes tipos de tratamientos. Los más utilizados y más eficaces son los corticoides tópicos, que existen en diferentes potencias y presentaciones, escogiéndose la más adecuada para cada zona y forma de la psoriasis. No se deben utilizar de forma continuada para evitar la atrofia cutánea y la aparición de estrías. También se utilizan análogos de la vitamina D, retinoides tópicos, derivados del alquitrán o brea, inmunomoduladores tópicos, emolientes (hidratantes) y queratolíticos (que ayudan a descamar). Se pueden utilizar de forma conjunta, rotatoria o secuencial, para potenciar la eficacia y evitar los efectos secundarios.
- Sistémicas: Son la alternativa más habitual en casos graves. Los tratamientos sistémicos están indicados en psoriasis extensas o graves. Son fármacos eficaces pero pueden tener efectos secundarios importantes, hecho que obliga a hacer controles frecuentes de análisis de sangre. La ciclosporina es un fármaco muy eficaz, de acción rápida, pero que puede provocar rebotes importantes de la psoriasis al dejar el tratamiento, obligando a disminuir la dosis lentamente. Requiere control de la presión arterial y de la función del riñón. Por su potencial riesgo de afectación renal, se recomienda utilizarla en ciclos cortos de 3-4 meses. El metotrexato es un fármaco que tarda en actuar algo más que la ciclosporina pero que consigue blanquear la psoriasi durante más tiempo. Obliga a controles de la función hepática y no se aconseja superar una dosis total máxima por el riesgo de daño hepático a argo plazo. La acitretina es un fármaco menos eficaz pero que puede ser muy útil en un subgrupo de pacientes, especialmente en combinación con la fototerapia. Requiere controles de los triglicéridos y del colesterol y acostumbra a secar mucho la piel y las mucosas (labios).
- Biológicas: Son las últimas en incorporarse al abanico de posibilidades terapéuticas en psoriasis. Por el momento están reservadas para los casos graves que no han respondido previamente a tratamiento convencional. Los tratamientos biológicos (efalizumab, etanercept, infliximab, adalimumab) son fármacos nuevos que han aparecido en los últimos años. Están indicados en psoriasis graves que no han dado respuesta, han presentado algún efecto secundario o tienen contraindicados los tratamientos sistémicos tradicionales.
- Fototerapia: El uso de fototerapia consigue ralentizar el proceso de eliminación de las células muertas, además de incidir positivamente en síntomas como la inflamación. El uso de radiación ultravioleta B (UVB) o A (UVA) con la combinación de los psoralenos, un potenciador de la radiación (PUVA), está indicado en psoriasis extensas o en ciertas localizaciones (palmas y/o plantas) que no han dado respuesta a los tratamientos tópicos. Como inconvenientes, es un tratamiento que requiere disponibilidad del paciente, puesto que son necesarias habitualmente unas 3 sesiones a la semana. Además, a largo plazo acentúa el fotoenvejecimiento y aumenta el riesgo de cáncer de piel.
Es recomendable consultar a un especialista si las lesiones cutáneas son persistentes, si se observan cambios en las uñas o si aparecen molestias articulares.
Vivir con psoriasis no siempre es fácil. Las lesiones visibles pueden afectar la autoestima y provocar ansiedad, aislamiento o depresión. Por ello, el abordaje de la enfermedad debe ser integral.