La inmunoterapia ha revolucionado el tratamiento del cáncer, demostrando una eficacia notable en una variedad de tumores. Se basa en la premisa de que nuestro sistema inmunitario tiene la capacidad intrínseca de identificar y eliminar células anormales, incluyendo las cancerosas.
Inmunoterapia: Cómo el sistema inmunitario combate el cáncer
A diferencia de los tratamientos tradicionales como la quimioterapia o la radioterapia, que atacan directamente a las células cancerosas, la inmunoterapia estimula las defensas naturales del cuerpo para que reconozcan y destruyan las células malignas de forma más precisa y, en algunos casos, con una respuesta más duradera.
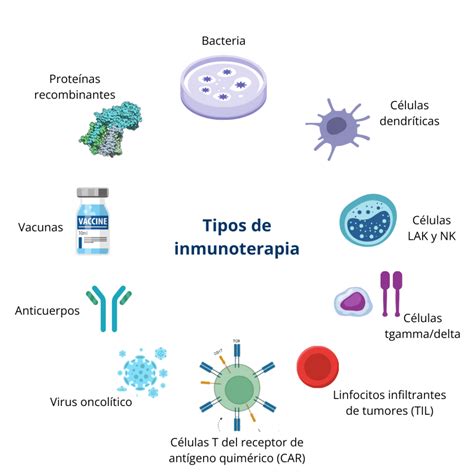
Tipos de Inmunoterapia
Existen diversos tipos principales de inmunoterapia, y otros tantos que se encuentran en fase de estudio y desarrollo. Cada una de ellas funciona de diferente manera.
- Inhibidores de puntos de control inmunitario: Estos fármacos actúan como “liberadores de frenos” del sistema inmunitario. Bloquean las proteínas que normalmente inhiben la actividad de las células inmunitarias, como las proteínas PD-1 o CTLA-4, permitiendo que estas células ataquen con mayor fuerza a las células cancerosas.
- Terapia celular adoptiva: Esta terapia implica la extracción de células inmunitarias del paciente, su modificación genética en el laboratorio para mejorar su capacidad de reconocer y destruir células cancerosas y reintroducirlas posteriormente al paciente.
- Vacunas contra el cáncer: Con las vacunas, se introduce en nuestro cuerpo una proteína llamada antígeno que inicia una respuesta inmunitaria. Al ser una sustancia extraña, el sistema inmunológico la reconoce y la destruye. Existen dos tipos principales de vacunas contra el cáncer, preventivas y terapéuticas. Las vacunas preventivas, como la vacuna contra el VPH (virus del papiloma humano), buscan prevenir la infección por virus que pueden causar cáncer.
- Anticuerpos monoclonales: Estos anticuerpos, producidos en laboratorio, se unen a proteínas específicas en la superficie de las células cancerosas, actuando como “etiquetas” que las marcan para su destrucción por el sistema inmunitario.
- Virus oncolíticos: En este tratamiento, se inyecta un virus genéticamente modificado en el tumor del paciente para infectar y eliminar células malignas.
- Inmunoterapias no específicas: También ayudan al sistema inmunológico a destruir las células cancerosas.
- Interferones: Los interferones son proteínas producidas por el sistema inmunológico para alertar al organismo de que hay un patógeno, normalmente un virus. Los interferones se pueden producir in vitro para ayudar al sistema inmunológico a combatir el cáncer.
- Interleuquinas: Las interleuquinas son proteínas que ayudan a las células a comunicarse y pueden iniciar una respuesta del sistema inmunológico.
- Terapia de células T: Consiste en extraer células T de la sangre, para modificarlas en el laboratorio y adquirir receptores: un tipo de proteínas específicas. Con esta alteración, las células T son capaces de reconocer y destruir a las células tumorales.
- CART: En esta terapia se usan linfocitos T modificados genéticamente.
- tTCR: En esta terapia se utilizan linfocitos T modificados genéticamente.
Inmunoterapia y Cáncer de Piel
La inmunoterapia ha cambiado por completo las reglas del juego en el tratamiento del cáncer de piel y, en particular, del melanoma con metástasis, el más agresivo. El melanoma, un tipo de cáncer de piel agresivo, ha sido uno de los primeros cánceres en los que se demostró la eficacia de la inmunoterapia. Los inhibidores de puntos de control inmunitario, como los anti-CTLA-4 y anti-PD-1, han revolucionado el tratamiento del melanoma metastásico, logrando respuestas duraderas en un porcentaje significativo de pacientes.
El melanoma cutáneo, la forma más agresiva de cáncer de piel, se caracteriza por acumular un gran número de mutaciones. Aunque parte de estas alteraciones deberían ser reconocidas como una amenaza por nuestras defensas, los melanomas a menudo escapan a la vigilancia del sistema inmunitario; por ello, en gran medida, más de la mitad de los pacientes no responden a las inmunoterapias actuales. Comprender y evitar este fenómeno es hoy uno de los mayores retos de la oncología.
Onofre Sanmartín, jefe del servicio de Dermatología de la Fundación Instituto Valenciano de Oncología (IVO), señala a SINC que la mejor estrategia contra el melanoma sigue siendo su diagnóstico precoz y el tratamiento quirúrgico. “Uno de los principales avances en el tratamiento de esta patología en los últimos años es el uso de la inmunoterapia como neoadyuvancia, es decir, usándola en tumores que están en estado avanzado y no pueden ser extirpados”, dice Sanmartín.
Así, ‘despiertan’ el sistema inmune de los pacientes para que ataquen el tumor hasta que ya sea apto para ser tratado quirúrgicamente. Según el dermatólogo, también se ha avanzado en el uso de esta terapia para evitar que un tumor vuelva a salir después de su tratamiento.
Cemiplimab en el Carcinoma Cutáneo de Células Escamosas (CCE)
El carcinoma cutáneo de células escamosas (CCE) es, después del carcinoma basocelular, el segundo cáncer de piel más frecuente en el mundo. En este contexto surge la inmunoterapia, y más concretamente el Cemiplimab, un anticuerpo que bloquea la proteína PD-1, “despertando” al sistema inmune para que ataque a las células tumorales.
Un estudio sobre el Cemiplimab arrojó los siguientes resultados:
- Tasa de supervivencia libre de eventos a los 2 años: Cemiplimab: 87,1%; placebo: 64,1%.
- Desarrollo de un nuevo CCE o muerte por cualquier causa: Cemiplimab: 9 casos; Placebo: 40 casos.
- Desarrollo de metástasis a distancia o muerte por cualquier causa: Cemiplimab: 10 casos; Placebo: 26 casos.
Como toda inmunoterapia, Cemiplimab no está exento de efectos adversos. Sin embargo, en los cuestionarios de calidad de vida, no se observaron diferencias significativas entre los grupos.
El estudio no ha podido confirmar si Cemiplimab mejora la supervivencia global (es decir, vivir más tiempo en total). A los dos años, las cifras fueron muy parecidas entre ambos grupos (94,8% con Cemiplimab vs. 92,3% con placebo). Este detalle abre un debate interesante: ¿conviene dar la inmunoterapia a todos los pacientes de alto riesgo tras la cirugía y/o radioterapia, o es preferible reservarla para quienes recaen?
Ventajas de la Inmunoterapia
- Respuesta duradera: Una de las grandes ventajas de la inmunoterapia es su potencial para generar respuestas duraderas, incluso después de finalizar el tratamiento.
- Menos efectos secundarios que la quimioterapia: Aunque la inmunoterapia puede causar efectos secundarios, suelen ser menos graves y frecuentes que los asociados con la quimioterapia.
- Tratamiento personalizado: La inmunoterapia se puede adaptar a las características individuales del paciente y del tumor, permitiendo un enfoque más preciso y efectivo.
Investigaciones Recientes
Una investigación del CNIO ha descubierto un mecanismo con el que los melanomas y otros tumores agresivos evitan que el sistema inmunitario los reconozca y ataque. El estudio ayuda además a entender por qué cuando el melanoma se disemina a otros órganos, dando lugar a las metástasis, a menudo desarrolla resistencia a la inmunoterapia convencional.
El equipo ha descubierto que las células de melanoma secretan una proteína, llamada Midkine, que reduce la cantidad de un tipo de células especializadas en el reconocimiento de los tumores, las células dendríticas. Además, Midkine reprograma a las células dendríticas para que cambien su función, de forma que favorezcan el desarrollo tumoral.
Los investigadores del CNIO también analizaron datos de grandes cohortes de pacientes, y encontraron una firma génica asociada a Midkine en células dendríticas que correlaciona con peor pronóstico. Este hallazgo trasciende al melanoma, ya que se observaron efectos similares en cánceres de pulmón, mama, endometrio, glándula suprarrenal y mesotelioma, entre otros.
Estos resultados sugieren que la inhibición de la proteína Midkine podría reactivar las células dendríticas y mejorar las terapias contra distintos tipos tumorales agresivos.
tags: #cancer #de #la #peau #immunotherapie