La piel de los bebés es delicada y propensa a irritaciones, lo que puede resultar en la aparición de diversos tipos de dermatitis. Es importante conocer estas afecciones para poder actuar de manera precoz y garantizar la salud de la piel del bebé.
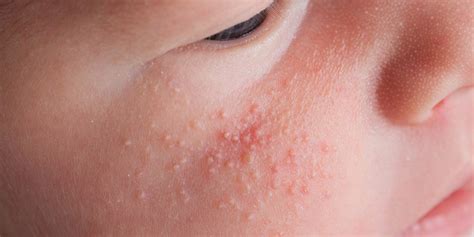
¿Qué es un Sarpullido?
Un sarpullido es una hinchazón o irritación en la piel que le confiere un aspecto rojo, con bultos o escamoso. Puede causar picor y, a veces, se acompaña de fiebre. En este artículo describiremos los tipos de sarpullidos más comunes que afectan a los bebés.
Tipos Comunes de Dermatitis en Bebés
A continuación, se describen algunos de los tipos de dermatitis más comunes que afectan a los bebés:
Dermatitis Atópica
La dermatitis atópica, también conocida como eccema atópico o piel atópica, es una enfermedad inflamatoria crónica de la piel, no contagiosa y de carácter hereditario, asociada a una piel seca y fácilmente irritable. Se manifiesta con lesiones que provocan un picor intenso y puede afectar a cualquier parte del cuerpo.
Características:
- Es el tipo de dermatitis con mayor incidencia entre los niños.
- Suele aparecer en el primer año de vida, a partir de los 2 o 3 meses, y tiende a mantenerse en la niñez.
- Los síntomas comunes incluyen enrojecimiento, descamación, hinchazón y comezón que aparecen frecuentemente en el rostro, el tronco, las rodillas y los codos.
Tratamiento:
- Baños cortos y frescos.
- Mantener la piel bien hidratada con cremas y lociones especiales para piel atópica varias veces al día.
- Evitar ingredientes irritantes.
- Utilizar ropa de algodón suave.
- Mantener las uñas cortas para evitar que se haga daño al rascarse.
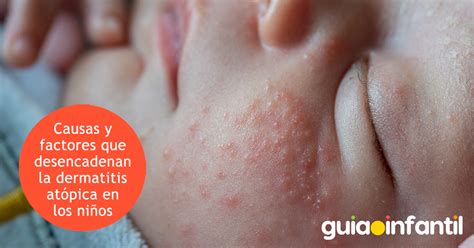
La gama Nutratopic de ISDIN está especialmente formulada para tratar la piel atópica del niño. Toda la gama incorpora la acción Pro-AMP que ayuda a reforzar las defensas de la piel. En las pieles atópicas es muy importante tener una rutina de higiene e hidratación con productos específicos, tanto faciales como corporales.
Dermatitis Seborreica
La dermatitis seborreica en bebés se denomina costra láctea cuando afecta al cuero cabelludo y tiene una prevalencia de entre el 2 y el 5% de los recién nacidos. De hecho, la dermatitis seborreica también recibe el nombre de caspa, psoriasis o eccema seborreicas. Los episodios de estrés suelen ser el desencadenante fundamental de los brotes de dermatitis seborreica.
Características:
- La costra láctea se presenta como escamas grasas o costras en el cuero cabelludo.
- Suele localizarse allí donde hay más cantidad de glándulas sebáceas, empezando habitualmente por el cuero cabelludo.
- Al ser una afección leve, se suele resolver por sí sola con el tiempo.
Tratamiento:
Generalmente, no requiere tratamiento médico, pero se pueden utilizar champús suaves para bebés y cepillar suavemente el cuero cabelludo para eliminar las escamas.
Dermatitis del Pañal
Tal como indica su nombre, es un sarpullido que aparece en las zonas cubiertas por el pañal. La dermatitis del pañal es una irritación de la piel en la zona cubierta por el pañal. Es común en bebés debido a la humedad, el roce y a la exposición a heces y orina. La humedad, el roce constante del pañal y la presencia de heces y orina pueden contribuir al desarrollo de la dermatitis del pañal. La exudación de líquido es uno de los principales síntomas de la dermatitis del pañal.
Causas:
- El bebé lleva puesto durante mucho tiempo un pañal sucio.
- El bebé lleva puesto un pañal demasiado pequeño.
Tratamiento:
- Cambia el pañal a tu peque en cuanto notes que está sucio.
- Limpia la zona del pañal con toallitas húmedas o un paño mojado.
- Deja que se seque al aire siempre que sea posible.
- Las cremas con óxido de zinc o la vaselina pueden ayudar a proteger la piel, aislándola del contacto con el pañal, aunque se desaconseja el uso de estos productos si hay erosiones o lesiones.
Miliaria
La miliaria, también conocida como sudamina o sarpullido por calor, es más frecuente en climas cálidos y húmedos. No obstante, también pueden padecerla los bebés que van demasiado abrigados. La miliaria aparece cuando la temperatura corporal del bebé aumenta. Adopta la forma de bultos rojos pequeños o ampollas de sudor en los pliegues de la piel. Normalmente, desaparecen en unos días. La miliaria se resuelve por sí sola cuando la temperatura corporal del bebé baja de nuevo.
Otras Afecciones Cutáneas Comunes
- Eritema Tóxico: Suele aparecer durante los primeros días de vida de tu peque en forma de manchas rojas con bultos de color blanco amarillento. Se suele curar sin tratamiento en aproximadamente una semana.
- Acné del Bebé: Puede aparecer en la cara de los recién nacidos, concretamente en las mejillas, la nariz y la frente. Es posible que observes unos bultos pequeños de color rojo o blanco durante las primeras cuatro semanas de vida del bebé. El acné del bebé no se puede evitar, pero suele desaparecer sin dejar marcas.
- Milia: Estos pequeños bultos blancos o manchas amarillas pueden aparecer en la cara de los bebés, concretamente en las mejillas, el mentón o la punta de la nariz. La causa suelen ser las secreciones de las glándulas cutáneas. Suele desaparecer durante las primeras dos o tres semanas de vida de tu hijo.
- Costra Láctea: Puede aparecer en forma de parches escamosos en el cuero cabelludo del bebé durante las primeras semanas de vida. Si el problema solo se produce en el cuero cabelludo de tu peque, lávale el pelo y cepíllale suavemente las escamas para controlarlo.
- Sarna: Es un tipo de sarpullido provocado por ácaros microscópicos que se meten en la piel. En bebés aparecerán pocos bultos con líquido, normalmente en las palmas de las manos o las plantas de los pies. Dado que la sarna se contagia fácilmente, el pediatra puede recomendar el tratamiento a toda la familia.
- Urticaria: Este tipo de sarpullido puede manifestarse en forma de bultos rojos o ronchas con el centro pálido. También puede ser similar a las picaduras de insectos. La urticaria se puede tratar con antihistamínicos de venta sin receta, que reducirán el picor.
- Impétigo: El sarpullido asociado a esta infección contagiosa suele aparecer en la nariz, la boca y las orejas. Tu bebé necesitará antibióticos para tratar la infección. El impétigo es contagioso mientras haya sarpullido, que en ocasiones puede formar ampollas y costras.
- Tiña: La infección se puede transmitir de persona a persona e incluso de animales a personas. Si el sarpullido aparece en el cuero cabelludo del bebé, puede perder el pelo de esa zona temporalmente. Si tu peque tiene tiña, consulta al pediatra para que le recete una crema o le recomiende una de venta sin receta.
- Rubéola: Los síntomas incluyen un sarpullido rosado que puede aparecer en el cuerpo, los brazos o el cuello de la bebé. También se puede acompañar de fiebre y síntomas similares a los de un resfriado o una gripe. Cuando el sarpullido desaparezca, ya no habrá riesgo de contagio.
¿Qué puede empeorar la dermatitis atópica?
La dermatitis atópica puede empeorar con los siguientes estímulos:
- Sustancias irritantes: Provocan ardor, comezón o enrojecimiento.
- Alérgenos: Son sustancias no irritantes por sí mismas, pero que en personas predispuestas provocan una erupción.
- Desencadenantes ambientales: Por ejemplo, la temperatura elevada o un ambiente demasiado seco.
- Factores emocionales: El nerviosismo, la ansiedad y el estrés también pueden causar brotes de la enfermedad.
- La sudoración: Existe una relación entre el sudor, la piel seca y el picor, que suele darse en verano y en bebés demasiado abrigados.
¿Existen factores de riesgo?
Existen diversos factores que predisponen a padecer dermatitis atópica:
- Genéticos o hereditarios: El riesgo aumenta si en la familia existe alguna persona que la padezca.
- La edad: El 60% de los pacientes se inicia en el primer año de vida, el 85%, en los primeros 5 años y sólo un 10% inician la enfermedad después de los 7 años.
- El estilo de vida occidentalizado: Los datos de prevalencia de la dermatitis atópica son del 15% en países desarrollados frente al 5% de los países en vías de desarrollo.
- Vivir en ciudades o climas secos.
¿Qué síntomas produce?
Los síntomas de la dermatitis atópica, que alterna siempre episodios de mejoría con otros de empeoramiento, abarcan:
- Piel reseca y escamosa.
- Comezón o prurito.
- Grietas detrás de las orejas.
- Sarpullidos en las mejillas, brazos y piernas.
- Erupciones en el cutis y en la piel detrás de las rodillas, en las manos y los pies y en el área interior de los codos.
¿Cómo se diagnostica la dermatitis atópica?
No existe ninguna prueba específica para diagnosticar la dermatitis atópica. Generalmente, se realiza una exploración física y un estudio de la historia clínica y de los antecedentes familiares.
Es posible que el paciente sea remitido al dermatólogo o al alergólogo, con el fin de practicarle pruebas de alergia. Esta medida es especialmente recomendable para pacientes con lesiones graves que no mejoran, aquellos que presentan síntomas alérgicos asociados (alergia a alimentos o asma alérgica) o los que tienen antecedentes de estas afecciones en familiares cercanos.
¿Cómo se trata la dermatitis atópica?
El objetivo del tratamiento de la dermatitis atópica es sanar la piel y prevenir los brotes. Este tratamiento debe individualizarse identificando y reduciendo los efectos que causan la dermatitis (alérgenos, infecciones e irritantes).
Según la Asociación de Familiares y Pacientes de Dermatitis Atópica (ADEA), de forma general y de acuerdo a la gravedad de la dolencia, el tratamiento consiste en las siguientes medidas:
- Cuadros leves: Cuidados generales de la piel relativos a su hidratación y a prevenir la irritación.
- Cuadros moderados o con picor intenso: A las medidas anteriores, se añade la administración de un antiinflamatorio -generalmente un corticoide- en crema o pomada (por vía tópica) y un antihistamínico por vía oral.
- Cuadros intensos, muy extensos y rebeldes al escalón previo: En este caso, se recurre a los corticoides por vía oral. Han de administrarse durante periodos de tiempo breves y a las menores dosis posibles.
- Otras alternativas: son el tratamiento con luz ultravioleta o el uso de inmunosupresores como la ciclosporina por vía oral, a los que se puede recurrir si los ciclos de corticoides se repiten en exceso o no pueden realizarse.
Además, el paciente y sus familiares deben tratar de tomar nota de qué factores o estímulos mejoran o empeoran la enfermedad y llevar un estilo de vida adecuado, alejado de los desencadenantes de los brotes.
10 consejos para controlar la dermatitis atópica
Adoptar una serie de hábitos puede ayudarnos a prevenir y/o mejorar los brotes de esta enfermedad:
- Mantén limpia tu piel: Una buena higiene es fundamental para prevenir las infecciones y, en tu aseo diario, debes tomar una serie de precauciones para evitar irritar la piel.
- Hidrátate con frecuencia: En los tres minutos posteriores a la ducha, debes aplicar un producto emoliente, que te ayudará a mantener la humedad de la piel.
- Controla el sudor: El sudor es uno de los factores que empeoran la dermatitis, por lo que tras el deporte o el ejercicio físico, es necesario que te laves o duches inmediatamente.
- Apuesta por los tejidos naturales: Utiliza prendas de algodón o lino y evita las de fibras sintéticas o las lanas, que son más ásperas y pueden provocarte picor.
- Elimina los picantes y los excitantes de tu dieta: Aunque las personas con dermatitis atópica pueden comer en general de todo, es conveniente que, además de los alimentos a los que sean alérgicos, prescindan en su dieta de aquellos ácidos como los cítricos, el tomate y los frutos secos, así como de excitantes como el café, el cacao y el alcohol.
- Evita los alérgenos e irritantes que más te afecten: Mantén tu entorno libre de todas las sustancias que puedan producirte reacciones alérgicas como el polvo, los ácaros o el pelo de los animales.
- Evita la sequedad ambiental: Controla la temperatura y la humedad de tu casa para evitar que tu entorno sea demasiado seco.
- Toma el sol, pero sin riesgos: La exposición al sol suele mejorar la dermatitis atópica, pero debe hacerse siempre protegiéndose de sus efectos nocivos, utilizando un fotoprotector adecuado y evitando la exposición en las horas centrales del día.
- Aprende a relajarte: El estrés es otro de los factores que puede desencadenar o empeorar la enfermedad, por lo que es conveniente tratar de mantener la calma en las situaciones complicadas.
- Registra cuándo te rascas: Trata de mantenerte alerta y registrar en un diario las situaciones en las que te rascas más o los factores o estímulos que te incitan a hacerlo, con el fin de tratar de evitarlos en el futuro.
10 TIPS para cuidar la DERMATITIS ATÓPICA en tus hijos
Cuándo Consultar al Pediatra
Es importante buscar atención médica en los siguientes casos:
- Si la dermatitis no mejora con los cuidados en casa.
- Si afecta un área extensa.
- Si empeora o hay signos de infección.
- En caso de síntomas severos o generalizados.
- Cuando la irritación persiste o se agudiza.
- Si aparecen signos de infección.
Recuerda que cualquier duda relacionada con la salud y con el estado del bebé debe ser consultada a su médico para confirmar el diagnóstico y el tratamiento específico.
tags: #clases #de #dermatitis #en #bebes