La dermatitis atópica (DA) es una enfermedad inflamatoria de la piel que dura toda la vida, aunque suele cursar en brotes con intervalos de tiempo libre de enfermedad. Es por tanto una enfermedad crónica ya que una vez que aparece se va a mantener a lo largo del tiempo con diferentes manifestaciones y grados de afectación. La duración de un brote puede variar ampliamente dependiendo de la gravedad, los cuidados aplicados y la respuesta del organismo.
Lo más característico de esta enfermedad es la extrema sequedad cutánea que va a originar un picor intenso con el consiguiente rascado y aparición de lesiones cutáneas eccematosas. La dermatitis atópica se caracteriza por sequedad cutánea importante que va a originar picor intenso y lesiones típicas de eccema con enrojecimiento y descamación. Lo más llamativo de esta enfermedad es el intenso prurito que obliga a rascarse incluso mientras se está dormido.
Este picor aumenta especialmente por la noche y en situaciones de estrés. Los síntomas de la dermatitis atópica suelen aparecer a partir de las 6-8 semanas de vida con afectación en la zona de las mejillas en forma de enrojecimiento y pequeñas vesículas que acaban formando costras. Con frecuencia acaba extendiéndose al resto de la cara y cuero cabelludo, pero suele respetar el triángulo naso labial. En el resto del cuerpo puede llegar a afectar al tórax y a la zona extensora de las extremidades.
Desde los 2 años hasta la adolescencia es más típica la afectación de zonas flexoras en extremidades (interior de brazos y piernas), cara, cuello, muñecas y tobillos. La dermatitis atópica en adultos suele localizarse con mayor frecuencia en las flexuras del cuerpo. La piel atópica puede aparecer a cualquier edad.
La DA suele empezar en período de lactancia afectando hasta el 30% de los niños y mejora a partir de la adolescencia disminuyendo la prevalencia hasta un 5%. En un 80% de los casos de dermatitis atópica existe una historia familiar positiva, lo que implica un patrón hereditario tipo poligénico.
Dermatitis atópica: Qué la causa, cuáles son los síntomas y qué tratamientos hay | Médico H
Síntomas del Eczema
Como todas las enfermedades, el eczema se caracteriza por varios síntomas que permiten al médico establecer el diagnóstico y recetar los primeros tratamientos. Los principales síntomas del eczema son las placas, el prurito y la piel seca. Sin embargo, es importante tener en cuenta que estos síntomas pueden variar ligeramente de una persona a otra.
Por ejemplo, los síntomas de la dermatitis atópica en los lactantes se caracterizan por placas muy rojas y supurantes y una piel que en definitiva está poco o nada seca. Por el contrario, los síntomas de la dermatitis atópica en los niños mayores se caracterizan por placas menos rojas, pero más gruesas, y por una intensa sequedad de la piel.
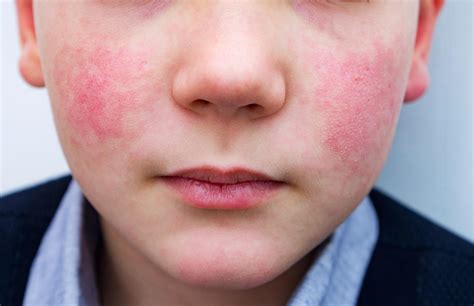
Diagnóstico de la Dermatitis Atópica
La base del diagnóstico en la dermatitis atópica es la exploración física ya que nos va a determinar cómo son las lesiones y donde se localizan, ambos aspectos fundamentales en esta enfermedad. Al ser una enfermedad con implicación del sistema inmunológico, observamos con frecuencia asociación con otras enfermedades alérgicas, entre ellas destaca especialmente la rinoconjuntivitis alérgica, el asma bronquial y alergia a ciertos alimentos.
Tratamiento y Prevención del Eczema
El tratamiento de la dermatitis atópica se basa en controlar el picor intenso mediante antihistamínicos y tratar los eccemas con cremas específicas tipo corticoides o derivados de la calcineurina. La prevención supone uno de los aspectos fundamentales para mantener al paciente el mayor tiempo posible libre de síntomas de la dermatitis atópica. Para controlar el picor es más adecuada una correcta hidratación y el control de los brotes de la enfermedad.
El tratamiento de primera línea son los corticoides que se pueden administrar de forma tópica (cremas, pomadas) o generalizada (oral) dependiendo de la gravedad del brote. Actualmente existen novedades en el tratamiento de la dermatitis atópica gracias a estudios de investigación punteros sobre aspectos inmunológicos de esta enfermedad.
Es recomendable no utilizar la secadora, desnaturaliza las fibras y estropea antes la ropa. Cuando hagamos el cambio de ropa de temporada, antes de ponérnosla, debemos darle un aclarado en la lavadora. No debemos olvidar que la piel atópica sufre mucho con los cambios de temperatura; por este motivo, en los meses de frío, debemos desabrigarnos si entramos en sitios con calefacción.
Para aquellos pacientes que han decidido hacer una reconversión profesional, es muy importante apoyar y valorar este cambio. La forma en que otras personas los miran les puede resultar demasiado estresante.
Consejos Adicionales para el Cuidado de la Piel Atópica:
- Evitar piscinas cloradas: El cloro puede irritar la piel.
- Cremas sin alérgenos: Asegurarse de que las cremas estén libres de derivados de alimentos a los que el niño sea alérgico.
- Ropa adecuada: Preferir fibras naturales, evitar la lana y asegurarse de que la ropa quede holgada.
- Preparar la ropa nueva: Quitar las etiquetas descosiéndolas y lavar la ropa antes de usarla.
El Baño y la Piel Atópica
Actualmente todavía sigue siendo tema de controversia la cuestión del baño en la dermatitis atópica. Personalmente la experiencia me ha enseñado que el baño es un momento importante de tranquilidad y de disfrute para el niño, le ayuda a relajarse y esto supone un factor clave en el control de la dermatitis. Mientras juega, el agua va humidificando la piel, eliminando costras y limpiándola de los gérmenes que se han acumulado durante el día.
- Temperatura del agua: El agua ha de estar calentita pero no demasiado.
- Duración: El ratito de bañera no debe sobrepasar generalmente los 10-15 minutos.
- Aditivos: Utilizar soluciones de avena para echar en el agua de la bañera, suavizan mucho la piel.
- Jabón: El jabón tiene que ser suave.
- Secado: Al salir, nada de frotar con la toalla, se tiene que secar la piel de forma delicada, dando pequeños toquecitos.
- Secador: Está totalmente prohibido usar el secador de pelo para secar la piel.
Si un día observamos que el niño está muy mal y preferimos no bañarlo, no pasa nada. Y también lo contrario, un día especial, de vez en cuando, como premio y si no está muy mal de la dermatitis, se le puede dejar en la bañera unos minutillos más.
¿Qué Crema Utilizar para la Piel Atópica?
Si ves que la crema que le pones a tu hijo no le va bien, no desesperes, merece la pena probar con otras cremas hasta encontrar la que mejor se adapte a su piel. Las cremas solo se pondrán sobre la piel sin lesiones, libre de eczemas ya que pueden irritarlas y empeorarlas. No podemos olvidar que, si el niño tiene asociada alergia a alimentos, las cremas deben estar libres en su composición de derivados de dichos alimentos.
Debemos asegurarnos de que el niño con DA tenga su crema en el colegio o en la guardería, y que se la pueda aplicar cada vez que sienta picor o que se le reseca la piel. Las cremas se deben aplicar por todo el cuerpo, con un ligero masaje, sin frotar. La frecuencia de aplicación dependerá de cada niño y del estado de su piel.
Suele ir muy bien para calmar el picor poner algo fresquito sobre la zona, así que yo le digo a mis pacientes que tengan en la nevera un bote de su crema y que cuando tengan picor en una zona del cuerpo en vez de rascarse se pongan esta crema. El frescor les aliviará mucho y la crema al hidratar mejorará el picor. Mientras el niño duerme se le puede poner en las zonas más secas (orejas, labios, párpados, flexuras…) vaselina sin perfume ya que tiene un alto poder de hidratación.
El momento de aplicar la crema a tu hijo después del baño debe ser un momento especial, tranquilo y sin prisas. Dedicar ese rato al cuidado de la piel tanto para el niño como en el caso del adulto con DA hace que el cuerpo y la mente se tranquilicen y eso es fundamental para el control de la enfermedad, disminuirá el picor y se relajará consiguiendo con ello dormir mejor.
Dermatitis de Contacto: ¿Qué es y Cómo Afrontarla?
La dermatitis o eccema de contacto es una reacción de la piel frente a sustancias con las que tiene un contacto directo, y casi siempre se limita a la zona en que la esta toca la piel. A veces la reacción puede extenderse alrededor la zona de contacto, y más raramente puede dar reacciones a distancia, más o menos distribuidas por la piel, por el contacto o al respirar vapores de esa sustancia (por ejemplo, tras respirar vapores de mercurio cuando se rompe un termómetro).
La palabra eccema o eczema se reserva para la reacción más lenta, más crónica y prolongada, que suele ser de sequedad y descamación. La palabra dermatitis se reserva para la reacción más aguda, más rápida, que suele ser de enrojecimiento e inflamación, o incluso aparición de grietas y secreciones.
Pero hay que recordar que el eccema y la dermatitis son dos fases del mismo proceso. La dermatitis da picores, a veces intensos, y en la fase más aguda puede causar dolor. Aparece en personas que se han sensibilizado frente a una sustancia externa, extraña al organismo.
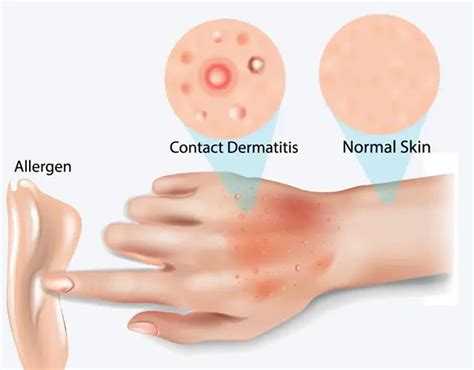
¿En Quién Aparece la Dermatitis de Contacto?
Es más frecuente en personas que ya presentan un daño previo de la piel (niños con dermatitis atópica, psoriasis, etc.), también existe una predisposición genética a padecer este tipo de alergia. Es más frecuente en adultos que en niños, dado que para que haya sensibilización se necesita un tiempo de exposición muy largo. Aunque se estima que afecta aproximadamente al 20% de los niños en edad escolar.
¿Cómo se Produce la Dermatitis de Contacto?
Como en otros tipos de reacciones alérgicas, para tener síntomas de dermatitis de contacto se ha de tener más de un contacto con la sustancia. Muchas sustancias son capaces de atravesar la piel, sobre todo si está dañada, y alcanzar el interior del organismo. El primer contacto no causa síntomas, se necesita el contacto más de una vez y generalmente durante un tiempo prolongado.
¿Dónde Aparece la Dermatitis de Contacto?
En cualquier zona que contacte con la sustancia implicada. Ocurre más en las zonas descubiertas: en las manos especialmente ya que son las que tocan casi todo; en orejas, muñecas o cuello con la bisutería; en los pies con sustancias que se emplean en el calzado; en cualquier parte del cuerpo con cremas, perfumes o ropas, etc. Algunas sustancias del calzado pueden causar síntomas incluso a través de los calcetines. En raras ocasiones la reacción puede aparecer a distancia de la zona de contacto.
¿Cuándo Aparece la Dermatitis de Contacto?
En la persona que está sensibilizada, si vuelve a tener contacto con la sustancia culpable, al cabo de unas 24-48 horas aparecen las lesiones de dermatitis: picor, enrojecimiento, hinchazón, y si se mantiene el contacto, fisuras y grietas en la piel. Para que aparezca la lesión se suele necesitar un contacto prolongado; un contacto muy corto, o con lavado de la sustancia después del contacto, no provoca síntomas.
¿Cómo se Estudia la Dermatitis de Contacto?
Para estudiarla se emplean las llamadas pruebas epicutáneas, o pruebas de parche o “patch tests”. Consisten en la aplicación de parches, con las sustancias sospechosas. Generalmente se ponen en la espalda, y se mantienen durante 48 horas; durante ese tiempo hay que tener precaución para que no se despeguen por la acción del agua, del sudor o del roce.
¿Cuál es el Tratamiento de la Dermatitis de Contacto?
El tratamiento consiste en evitar el contacto con la sustancia culpable. Se debe informar de los productos en los que está presente para evitarlos. Es conveniente mantener la piel bien hidratada y protegida con cremas. Si se tiene contacto con la sustancia, los corticoides tópicos son el tratamiento de elección para disminuir la inflamación y las lesiones.
Si las lesiones se infectan por rascado o por otro motivo, puede necesitarse tratamiento antibiótico por vía oral o tópica. No suele desaparecer. Casi siempre dura toda la vida, pero en algunas ocasiones la evitación prolongada de la sustancia puede hacer que desaparezca la hipersensibilidad.
El Impacto Psicológico del Eczema
El eccema no solo afecta físicamente, sino que también tiene un impacto significativo en la salud mental y emocional de quienes lo padecen. La visibilidad de las lesiones cutáneas puede llevar a la pérdida de autoconfianza y a la exclusión social.
1. Pérdida de la Autoconfianza
En ocasiones, las personas que sufren de eccema pueden ser más reservadas debido a la falta de autoestima. Físicamente, tratan de camuflar las partes del cuerpo que padecen esta afección. Psicológicamente, pueden tener dificultades para hacerse valer.
2. Estrés
Los problemas para dormir que están relacionados con el picor provocan fatiga crónica, lo que hace que las personas que sufren de eccema atópico sean menos tolerantes al estrés diario. Esto puede desencadenar un círculo vicioso: estrés profesional, brote de eccema, estrés por las manchas rojas, etc.
3. Relaciones Sociales
Al sentirse incómodos, algunos adultos pueden excluirse de ciertas actividades o relaciones, por miedo a mostrar su piel afectada o su dolor.
Consejos para Afrontar el Eczema Diariamente
Los pacientes necesitan tiempo para ajustar su vida diaria y adaptarse a cómo esta enfermedad afecta a su día a día. Tener un objetivo, incluso uno pequeño, es una buena forma de desarrollar nuevos hábitos con suavidad. Puede ser volviendo a usar mallas o llevar puesto un anillo.
Tu médico y farmacéutico pueden darte una serie de consejos para facilitarte el cuidado diario de tu piel. Puede ser realmente útil visitar foros, unirse a asociaciones de pacientes u otros tipos de grupos de apoyo para compartir tu experiencia con otras personas que también pasan por la misma situación.
Estrategias para Mejorar la Calidad de Vida:
- Habla sobre tu piel y tu eccema atópico: En lugar de ocultar tu piel y evitar enseñarla, habla abiertamente sobre tu eccema, recordando a la gente que no es una enfermedad contagiosa.
- Aprende a gestionar la fatiga: Sigue la prescripción del médico para aplicártelos, intenta dormir mejor y mantente en buena forma física.
- Trabaja tu autoestima: El eccema es algo con lo que tienes que aprender a vivir. No es un problema grave. No te impide tener una vida normal: un novio, amigos, reír, encontrar un trabajo...

El eccema es algo con lo que tienes que aprender a vivir. No es un problema grave. No te impide tener una vida normal: un novio, amigos, reír, encontrar un trabajo... No hay ninguna razón por la que esta enfermedad deba hacernos sentir diferentes o mal con nosotros mismos. Incluso es bastante común y no es, ni siquiera, serio. No tiene nada que ponga en peligro la vida".