Los corticoides, también conocidos como glucocorticosteroides, son hormonas esteroideas producidas naturalmente en la corteza de las glándulas suprarrenales. Además, existen derivados sintéticos que se obtienen modificando su estructura química básica. Desde el punto de vista farmacológico, los corticoides son importantes debido a sus potentes efectos antiinflamatorios e inmunosupresores, así como a los diversos efectos secundarios que pueden provocar.
Estas sustancias son esenciales para la vida y regulan funciones cardiovasculares, metabólicas, inmunológicas y homeostáticas. Los glucocorticoides tienen, además, potentes propiedades antiinflamatorias e inmunosupresoras, especialmente cuando se utilizan a dosis farmacológicas. Es por este motivo que se han utilizado ampliamente para tratar diferentes enfermedades inflamatorias, entre ellas las que afectan la piel.
Inicialmente, su efecto antiinflamatorio se demostró en enfermedades reumatológicas, y posteriormente se amplió a otros muchos procesos inflamatorios, como el asma bronquial. En un primer momento, el estudio de los corticoides se dirigió a analizar sus propiedades y a conseguir moléculas más activas. Posteriormente, se centró en mejorar otros aspectos, como la forma de administración, y a reducir sus efectos secundarios. En este sentido, la disponibilidad de corticoides activos, al aplicarlos localmente (vía tópica), y la posibilidad de administrarlos eficazmente de forma inhalada, han sido algunos de los grandes avances logrados en el tratamiento con corticoides.
Los corticoides naturales se fabrican en la corteza de las glándulas suprarrenales a partir del colesterol, mediante la acción coordinada de varias enzimas.
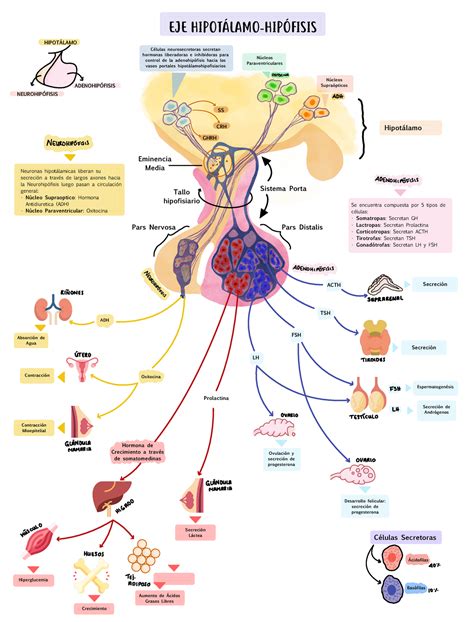
Figura 1. Eje hipotálamo-hipófisis-suprarrenales. La secreción de corticoides naturales en las glándulas suprarrenales está regulada por otras hormonas segregadas en el hipotálamo y en la hipófisis, formando así un eje funcional. Dicha secreción sigue un ritmo circadiano y ultradiano para adaptarse a las necesidades (Créditos, F.
Los corticoides sintéticos se consiguen realizando modificaciones parciales en la estructura química de los corticoides naturales. En ocasiones, cuando su estructura es idéntica, la denominación del corticoide natural y del sintético es diferente para poder ser distinguidos, como sucede con el cortisol (natural) y la hidrocortisona (sintética).
¿Qué son los corticoides tópicos?
Los corticoides en general y en particular los tópicos son una medicación eficaz y segura si se utilizan cuando están indicados y siguiendo las instrucciones médicas. Como cualquier medicamento puede tener efectos secundarios inherentes a la sustancia en sí pero que se pueden minimizar si se utilizan de forma adecuada. Los efectos adversos más importantes, responsables de la fobia social a estas sustancias, son muy poco frecuentes cuando se utilizan de forma tópica y únicamente se producen cuando se realizan tratamientos prolongados con corticoides de alta potencia. El efecto secundario más grave es la supresión del eje hipotálamo-hipófisis-adrenal (es decir, que el cuerpo deja de producir cortisol porqué se está administrando como medicamento).
Otros efectos secundarios de los corticoides administrados por vía sistémica son el incremento del riesgo de osteoporosis, inhibición del crecimiento, debilidad muscular, aumento de peso, aumento del riesgo de infección, diabetes melitus, catarátas y lentitud en el proceso de cicatritzación de las heridas.
Usos de los corticoides
Son muy numerosas, aunque algunas de ellas aún son objeto de debate (tabla 2). En casos de insuficiencia suprarrenal se usan como tratamiento sustitutivo. No obstante, su uso más frecuente obedece a sus propiedades antiinflamatoria e inmunosupresora en enfermedades con componente inflamatorio o inmunitario importantes, entre las que se encuentran procesos alérgicos broncopulmonares, nasales, cutáneos, oculares, etc.
En situaciones especiales como el embarazo y la lactancia, se debe ser más precavido, si cabe, en la valoración de los riesgos y los beneficios. Los riesgos para la madre no son distintos de los existentes fuera de estas situaciones, si bien conviene prestar más atención por las posibles repercusiones sobre el feto o el recién nacido, fundamentalmente en lo que se refiere a la posibilidad de infecciones o un potencial retraso en el crecimiento.
En el asma bronquial, la aplicación de corticoides inhalados ha permitido reducir los efectos secundarios de estos medicamentos y extender su utilización. Su efecto, como antiinflamatorio de las vías respiratorias, se manifiesta en la reducción tanto de los síntomas como de la frecuencia y gravedad de las reagudizaciones. Los corticoides inhalados se consideran la medicación que, administrada a diario en largos períodos de tiempo, resulta más efectiva para el control del asma persistente.
La tendencia actual es su introducción precoz en dosis altas, para alcanzar rápidamente el control y, posteriormente, reducir la dosis a la mínima que sea capaz de mantenerlo. Las guías de actuación nacionales (GEMA) e internacionales (GINA) establecen los criterios necesarios para el tratamiento escalonado del asma. En sus versiones actuales, como novedad recomiendan que todos los adultos y adolescentes con asma puedan recibir un tratamiento de rescate que contenga corticoides inhalados. En el asma leve, en combinación con formoterol o, en caso de no tener esa posibilidad, al mismo tiempo que se utiliza el broncodilatador de rescate.
Tanto en las neumonitis por hipersensibilidad, como en la aspergilosis broncopulmonar alérgica, en la neumonitis eosinofílica y en la granulomatosis eosinofílica con poliangeítis (síndrome de Churg-Strauss) el tratamiento farmacológico de elección sigue siendo la administración de corticoides, por vía oral, hasta la remisión de los síntomas, tras lo cual se procede a la reducción progresiva de la dosis y a su mantenimiento durante períodos prolongados de tiempo.
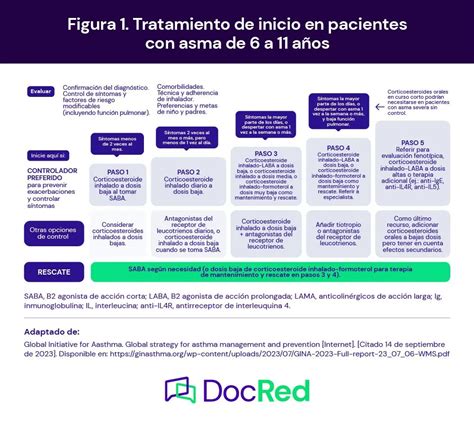
Figura 2. Tratamiento escalonado en el asma según la Guía Española para el Manejo del Asma-GEMA 5.0. (Adaptado con permiso de: GEMA 5.0. Guía Española para el Manejo del Asma. Madrid: SEPAR, 2020) (Créditos, F.
En las manifestaciones nasales de los procesos alérgicos, los corticoides están indicados tanto en la rinitis alérgica como en la sinusitis y en la poliposis nasal. Se prefiere la administración tópica (intranasal) y su formulación acuosa, ya que reduce la aparición de efectos secundarios sistémicos. Se les considera los fármacos más eficaces para el tratamiento de la rinitis.
Según los consensos internacionales (ARIA, EP3OS), los corticoides intranasales son de primera elección en el tratamiento de la rinitis moderada y grave, tanto intermitente como persistente, en el adulto. Resultan eficaces, fundamentalmente, para reducir la congestión nasal, pero también en la disminución del prurito (picor) nasal, los estornudos y la rinorrea (secreciones).
En la poliposis nasosinusal, actualmente se prefiere la prescripción de corticoides intranasales en gotas o por vía sistémica como el tratamiento de primera elección, por delante de la cirugía. También se contempla su utilización para disminuir el tamaño de los pólipos, como preparación antes de la cirugía y después de esta para reducir las recidivas.
En cuanto a la sinusitis, aunque no está claro que penetren lo suficiente por vía intranasal, sí parece que faciliten el vaciamiento de los senos paranasales al reducir la inflamación de la mucosa nasal. El tratamiento actual de la sinusitis consiste en la administración de corticoides intranasales, junto con lavados nasales con suero salino y, en ocasiones, con descongestivos nasales.
Uno de los mayores avances en el uso de los corticoides, y más concretamente en el tratamiento de enfermedades cutáneas de base inflamatoria, se produjo en 1952, cuando fue sintetizada la hidrocortisona, primer corticoide activo por vía tópica cutánea. Los corticoides son considerados los fármacos de primera elección en el tratamiento de la dermatitis atópica, tanto en fases agudas como en crónicas, ya que reducen el prurito y la inflamación.
La elección de uno u otro dependerá de la gravedad y distribución de las lesiones, debiéndose optar por el de menor potencia que sea eficaz. En la urticaria, los corticoesteroides tópicos no son considerados de utilidad. En casos graves de urticaria aguda y en las exacerbaciones de la urticaria crónica, aunque el tratamiento de primera elección son los antihistamínicos por vía oral, se admite la administración de ciclos cortos de corticoides por vía sistémica, hasta un máximo de 10 días.
En urticarias crónicas resistentes al tratamiento con antihistamínicos, los corticoides sistémicos han perdido en gran medida su papel ante la eficacia demostrada en la actualidad por los tratamientos biológicos. En este caso, aunque son muy eficaces, los corticoides se usan habitualmente en ciclos de tratamiento cortos por el riesgo de la aparición de cataratas y de elevación de la presión intraocular.
En la queratoconjuntivitis vernal pueden administrarse por vía tópica en dosis altas y en ciclos cortos, e incluso utilizarse la vía oral en casos de afectación intensa de ambos ojos. En cuanto a las vías tópicas, se destinan para conseguir altas concentraciones, directamente, sobre el órgano diana, y así evitar o minimizar la aparición de efectos secundarios.
La vía cutánea se utiliza en numerosos procesos dermatológicos de base inmunitaria o inflamatoria, ya que pueden ser aplicados en distintas formas de presentación (loción, espuma, gel, emulsión, crema, pomada, ungüento), según las lesiones tratadas. La administración tópica oftálmica debe seguirse con control oftalmológico, por los posibles efectos secundarios (infecciones, cataratas, glaucoma). La vía intranasal está indicada en el tratamiento de rinitis, sinusitis y poliposis nasal. Actualmente, la vía inhalada es la recomendada en las guías de tratamiento del asma (GINA, GEMA).
La distribución del fármaco por el árbol bronquial es un factor básico para su eficacia y, con este fin, se dispone de dispositivos de inhalación de polvo seco, dispositivos presurizados y nebulizadores; estos últimos, más utilizados en los niños. Tanto los dispositivos DPI como los MDI son adecuados para la administración de los corticoides, siempre que la técnica de inhalación se realice correctamente.
¿Cuando se tienen que utilizar?
Los corticoides únicamente se pueden utilizar cuando un médico lo indique y siempre siguiendo las instrucciones en relación a frecuencia, forma de aplicación y duración del tratamiento.
¿Todas las cremas con corticoides son iguales?
No, cada preparado contiene un tipo de corticoide (de potencias totalmente diferentes) y puede presentarse en diferentes formas galénicas (solución, emulsión, crema, pomada, unguento). Si los corticoides tópicos se aplican de forma adecuada la absorción sistémica acostumbra a ser muy baja y en muchos casos insignificante. Aplicados correctamente son preparados muy seguros. Es necesario tener en cuenta que los niños y especialmente los lactantes, tienen la piel más fina y una superficie cutánea proporcionalmente más amplia, por lo que el riesgo de absorción sistémica de los corticoides tópicos puede ser superior que en el adulto.
Como la mayoría de fármacos, antes de ser utilizados durante el embarazo se tiene que valorar el riesgo-beneficio de administrarlos. Aunque los corticoides se utilicen a menudo para tratar procesos de tipo alérgico, hay personas que pueden tener alergia a determinados grupos de corticoides.
Es muy importante conocer qué corticoide y qué forma galénica se utiliza en cada caso, ya que no todos son igual de potentes ni tienen un idéntico potencial para desarrollar efectos secundarios.
Clasificación y potencia de los corticoides tópicos
Los corticoides se clasifican fundamentalmente por su potencia. Los distintos corticoides se pueden clasificar de distintas formas atendiendo a su potencia, en Europa se utiliza la clasificación en cuatro grupos: corticoides de baja potencia, de media potencia, de alta potencia y de muy alta potencia.
Aunque lo hemos dejado para el final, evidentemente, según se aplique uno u otro principio activo cabe esperar un efecto diferente. Los efectos adversos dependen de la potencia del corticoide, del área más o menos extensa del cuerpo donde se apliquen y del tiempo de aplicación fundamentalmente.
¿Cómo se emplean los corticoides tópicos?
No existen pautas de tratamiento estándar, por lo que el médico las individualiza a cada paciente. Es fundamental entender la pauta explícitamente.
- Fase aguda: 1 o 2 aplicaciones al día son suficientes para la mayor parte de preparados disponibles. Aplicar los corticoides tópicos más veces al día se ha comprobado que no tiene beneficio terapéutico, pero puede aumentar los efectos adversos.
- En líneas generales, los corticoides tópicos nunca deberían mantenerse más allá de las 4 semanas.
La forma más fácil de entender la cantidad habitualmente necesaria de crema o pomada para tratar una zona específica del cuerpo es el empleo de las unidades de punta de dedo (fingertip units o FTU). Una FTU (Figura 1) se define como la cantidad de crema o pomada que puede aplicarse al apretar un tubo con una abertura de 5 mm en la zona comprendida entre la última articulación y la punta del dedo de una persona adulta (con los envases habituales, equivale a 0,5 gramos).
Algunas dermatosis con sobreinfección (esto es, con aparición de infección de forma secundaria sobre otro tipo de lesión).
Salvo prescripción médica, no deberían administrarse corticoides tópicos en áreas extensas de la piel, superarse los 45 gramos semanales de preparado, ni aplicarse vendajes oclusivos o coberturas sobre la zona a tratar. Tampoco se aconseja la utilización de corticoides tópicos en zonas de piel dañada (como úlceras).
Consideraciones especiales
- Uso en niños y ancianos: Al tener una piel con más capacidad de tener absorción sistémica, existe más posibilidad de tener efectos adversos sistémicos. Por ello, es importante que queden claras las pautas, que han de ser explícitas y adecuadamente limitadas.
- Uso en embarazadas: Estudios recientes confirman completamente que, empleados en las pautas habituales y sin alcanzar dosis excesivas, son muy seguros.
Si los corticoides tópicos se aplican de forma adecuada su absorción sistémica suele ser muy baja y en muchos casos, insignificante.
Efectos secundarios de los corticoides tópicos
No obstante, como todo medicamento, no están exentos de dar lugar a efectos secundarios, que estarán condicionados fundamentalmente por el tiempo durante el que se usen y la extensión de piel sobre la que se apliquen, además de por la potencia del producto. Así, la automedicación o el uso de corticoides tópicos durante mucho tiempo (en general, más de 4 semanas -tiempo que no suele ser superado en las pautas habituales-), en oclusión (esto es, aplicando un plástico o film sobre la piel para aumentar la absorción) o en superficies de piel extensas puede tener más riesgo de producir efectos adversos que si se efectúa un tratamiento de duración ajustada y en un área concreta de la piel.
Algunos de los efectos adversos incluyen:
- Atrofia de la piel. Es el efecto adverso más frecuente, aparece sobre todo en tratamientos largos, aunque puede ocurrir a partir de 14 días de tratamiento. Las zonas que se afectan más fácilmente son los pliegues y la cara.
- Telangiectasias.
- Estrías.
- Hipertricosis.
- Acné.
- Rosácea.
- Dermatitis por contacto alérgica. Se debe sospechar en pacientes que empeoran tras la aplicación de estos fármacos.
Pueden ser favorecidas en determinados casos, fundamentalmente de uso de corticoides tópicos en procesos en los que no deberían emplearse.
Habría que sospecharla en casos de dermatitis (o eczema) recurrente o persistente en la cara, manos o piernas, en pacientes de edades avanzadas con signos de otros efectos del uso crónico o abuso de corticoides tópicos, o personas con exposición repetida por motivo profesional (por ejemplo, enfermeras o farmacéuticos), que no responden a pesar de seguir una pauta aparentemente adecuada de corticoides.
Si se sospecha, el estudio de estas dermatitis de contacto tiene una serie de particularidades que han de ser tenidas en cuenta por el médico: la primera, que las pruebas epicutáneas precisarán una lectura retardada (a los 7 días), y la segunda, que existen 3 grupos de moléculas que pueden dar alergia a nivel tópico o sistémico (lo cual implica que, si uno desarrolla una alergia a un determinado corticoide, puede tener alergia cutánea o sistémica tras la aplicación o toma de ese corticoide o los otros que están dentro de su grupo).
Son poco frecuentes y ocurren solo en casos de corticoides de alta potencia durante períodos prolongados de tratamiento o en pacientes susceptibles.
La piel de los más pequeños y también de los ancianos tiene una capacidad de absorción mucho más alta que la del resto de personas, por ello, existe una mayor probabilidad de que sufran efectos adversos sistemáticos.
En resumen, el uso racional de los medicamentos es fundamental para evitar o, al menos minimizar, las posibles reacciones adversas de los fármacos.
Ante todo, debemos afirmar de forma tajante que, bajo prescripción y supervisión médica, los corticoides son medicamentos totalmente seguros y efectos.
Se utiliza para aliviar pequeñas irritaciones en la piel.
Como hemos visto a través de todo el artículo, la aplicación de este fármaco ya sea de forma oral o tópica debe estar muy controlado por un médico especialista, ya que sus efectos no son los mismos para todos.
Diversos estudios y especialistas se reiteran en asegurar que la cortisona es aceptable para las mujeres embarazadas puedan. Siempre haciendo referencia a dosis bajas y durante cortos periodos de tiempo.
Los corticoides son los medicamentos tópicos más prescritos en Atención Primaria en la actualidad, seguidos muy de cerca por los antifúngicos tópicos. Se utilizan principalmente en dermatosis que cursen con inflamación excepto si es de origen infeccioso.
Los corticoides tópicos no son fármacos curativos, sino sintomáticos.
El grosor del estrato córneo de la piel. Cuanto más fino es el estrato córneo, mayor es la absorción del principio activo. Anejos cutáneos. Edad. En los niños la absorción es mayor que en los adultos al tener una mayor proporción superficie/peso corporal.
Vehículo o forma galénica: ungüento, pomada, crema, gel, solución, espuma y polvo son las formas en las que se pueden encontrar los corticoides tópicos. El ungüento es la forma que permite una mayor absorción porque tiene un alto contenido en grasa, lo que actúa casi como una aplicación oclusiva, pues impide la pérdida de agua y de temperatura en la zona.
Técnica de aplicación. La hidratación y la elevación de la temperatura (por la vasodilatación consecuente) aumentan la absorción de los corticoides. En el caso de la hidratación, si se hace previamente a la aplicación del corticoide (por ejemplo, aplicándose el fármaco tras la ducha), puede aumentar hasta 10 veces la penetración del producto. En el caso de la temperatura, la oclusión puede aumentar hasta 100 veces la penetración.
Muchas personas se preguntan, además, si los corticoides tópicos pueden interactuar con otro tipo de medicamentos. Aunque es extremadamente inusual, es necesario tener en cuenta las probabilidades de una posible reacción alérgica, ocasionada por reacciones cruzadas. En caso de duda, y antes de aplicar cualquier medicamento, es fundamental consultarlo con un médico.
Esteroides Tópicos
tags: #crema #con #corticoide #para #dermatitis