La piel es un órgano fundamental que actúa como barrera protectora del organismo. Sin embargo, existen diversas afecciones que pueden comprometer su estado saludable, como la dermatitis atópica y la dermatitis seborreica. A pesar de que ambas pueden provocar molestias, inflamación y descamación, tienen causas y tratamientos distintos. Distinguir entre dermatitis atópica y seborreica es clave para un tratamiento adecuado.
Dermatitis Atópica
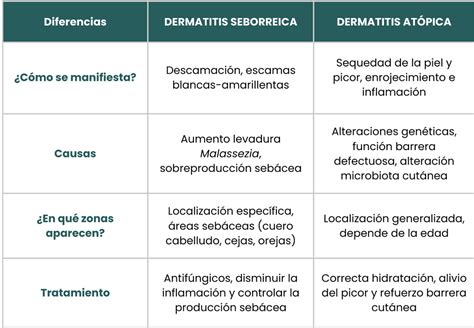
La dermatitis atópica es una dermatosis inflamatoria crónica con una prevalencia cada vez más frecuente. Es común que la enfermedad se inicie en la infancia en forma de brotes de lesiones eccematosas característicamente muy pruriginosas asociadas a lesiones de rascado. La dermatitis atópica es una patología inflamatoria y crónica de la piel que causa irritación, sequedad y prurito. De manera general, la dermatitis atópica es una patología que suele manifestarse de forma muy temprana, pudiendo afectar a diferentes áreas corporales. Es importante saber que la dermatitis atópica no es una patología contagiosa.
Es más prevalente en niños (10-20%) que en adultos (1-3%) y, en el 90% de los casos, aparece en la infancia (un 45% durante los 6 primeros meses de vida y el 60% antes del año). La mayoría de los casos se pueden considerar como leves, pero un 10% de los pacientes sufren una enfermedad grave y este porcentaje de casos graves es más alto en la población adulta. Por otro lado, la DA y especialmente la DA grave, implica un gasto económico importante, tanto directo (visitas médicas, coste farmacológico) como indirecto (pérdida de horas lectivas y productividad), y tanto a nivel personal como para los sistemas sanitarios, lo que acentúa la necesidad de evaluar su impacto en el entorno familiar y en el de los cuidadores de los pacientes.
Síntomas de la Dermatitis Atópica
Característicamente, las lesiones típicas de eccema atópico son áreas de piel eritematosas, a menudo, mal definidas, con intenso picor, pero la distribución y características de las mismas cambia con la edad. En la dermatitis atópica, la piel tiende a ser extremadamente seca y con costras.
Diagnóstico de la Dermatitis Atópica
El diagnóstico de la DA es fundamentalmente clínico. En algunos casos, puede ser necesaria la realización de biopsias (linfomas cutáneos de células T y psoriasis) o la realización de pruebas de contacto (dermatitis alérgica de contacto o aerotransportada), o estudios especiales (enfermedades fotosensibles, enfermedades por deficiencias del sistema inmune, eritrodermias por otras causas, etc.).
Tratamiento de la Dermatitis Atópica
Aunque los brotes de eccema tienden a la curación espontánea en 1-2 semanas, es necesario tratar todos los brotes; porque, si no se hace, tienden a hacerse subintrantes y las lesiones a extenderse. En las formas graves (con una extensión importante o resistentes al tratamiento tópico, o con intensa afectación de localizaciones especialmente importantes, como las manos o la cara), es necesario asociar al tratamiento tópico, el tratamiento sistémico: corticoides orales, ciclosporina, metotrexato, azatioprina, micofenolato mofetilo o fototerapia. En determinados casos, también se pueden pautar sesiones de fototerapia con el objetivo de reducir los síntomas de la dermatitis atópica.
- Corticoides tópicos: Los corticoides tópicos son el tratamiento antiinflamatorio de primera línea en todas las fases de la DA, pero especialmente en las fases agudas.
- Inhibidores de la calcineurina: Los inhibidores de la calcineurina (tacrolimus y pimecrolimus) son la alternativa a los corticoides tópicos y, más comúnmente, un complemento de los mismos para reducir sus efectos adversos.
- Crisaborol: El crisaborol al 2% es un inhibidor de la fosfodiesterasa 4, principalmente de la 4B, que disminuye la liberación de citoquinas proinflamatorias, como: TNF, IL12 e IL23. Se ha aprobado en mayores de 2 años por la EMA (Agencia Europea del Medicamento, 27 de marzo de 2020), aunque no dispone todavía del preceptivo “informe de posicionamiento terapéutico”.
- Corticoides sistémicos: Los corticoides sistémicos (a dosis no mayores de 0,5 mg/kg/día de dosis inicial) producen mejorías rápidas, aunque temporales, con recidivas rápidas, por lo que se deben usar en cuadros agudos o cuando es precisa una respuesta rápida.
- Ciclosporina: La ciclosporina es el único fármaco con indicación autorizada en España y el más rápido de acción.
- Azatioprina o metotrexato: La azatioprina o metotrexato, ambos “off-label” en la DA grave, son fármacos teóricamente con una eficacia similar (26-39% y 42%, respectivamente), que están indicados en DA graves.
- Dupilumab: Dupilumab es un anticuerpo monoclonal humano que se administra de forma subcutánea, bloquea la cadena alfa común a IL4 e IL13 y disminuye no solo la producción de IgE, sino también la respuesta inflamatoria mediada por células Th2. Está indicado en formas graves que no responden a ciclosporina o que presentan alguna contraindicación para su uso. Dupilumab es el primero de una serie de nuevos fármacos, que están saliendo ahora, para el tratamiento de la DA moderada-grave.
- Anthistamínicos orales: No de rutina.
- Mupirocina: Si sobreinfección bacteriana de lesiones: mupirocina 2% pomada 2 veces al día durante 1-2 semanas.
En la prevención de los brotes, la educación de los niños y de los padres, aunque consuma mucho tiempo, es particularmente importante. Esta educación, además de enseñar las características y evolución probable de la enfermedad y las medidas básicas para prevenir los brotes, debe tener en cuenta que, en una sociedad como la actual, en la que “todo el mundo” opina, hay muchas cosas que no están demostradas y que, por tanto, no hay que hacer.
- Solo en pacientes con alergia demostrada a alimentos, las dietas de exclusión han demostrado cierta utilidad, aunque no consiguen controlar al completo los brotes de DA. Únicamente, son fiables las pruebas de provocación a doble ciego y controladas con placebo. Con la exclusión de los alérgenos más comunes (leche de vaca, huevo, frutos secos, soja y pescado) en niños de alto riesgo o en sus madres durante el embarazo y la lactancia, se ha visto que, aunque se observa una disminución de la prevalencia de atopia durante los primeros 2 años de vida, estas diferencias no se mantienen a largo plazo. Estas dietas tan restrictivas son además muy difíciles de mantener en niños e incluso pueden ser perjudiciales (se ha demostrado, por ej.: el aumento de alergia al cacahuete al retrasar su introducción).
- Se recomienda la lactancia materna exclusiva hasta los 4 meses, como prevención frente a la alergia alimentaria asociada a la DA, pero con un nivel de evidencia C; es decir, solo un escalón por encima de la opinión de los expertos (D).
- No hay evidencias suficientes de que la utilización de antihistamínicos no sedantes reduzcan el picor en pacientes con DA; sin embargo, pueden ser útiles antes del ejercicio, porque disminuyen el picor causado por la sudoración.
Cuando las recidivas son frecuentes, es útil aplicar entre los brotes, en las áreas habitualmente afectadas por la dermatitis atópica, inhibidores de la calcineurina o corticoides tópicos (dos/tres veces por semana).
Dermatitis atópica: Qué la causa, cuáles son los síntomas y qué tratamientos hay | Médico H
Dermatitis Seborreica
La dermatitis seborreica (DS) es un eccema crónico leve localizado en áreas con abundantes glándulas sebáceas. La dermatitis seborreica (DS) es un eccema frecuente, con dos formas clínicas, la del lactante y la del adulto. La primera es autolimitada a los primeros 3 meses de vida; mientras que, la segunda es crónica y, aunque puede ocurrir en la pubertad, su frecuencia es máxima de la cuarta a la sexta décadas de vida. De hecho, la dermatitis seborreica también recibe el nombre de caspa, psoriasis o eccema seborreicas. Los episodios de estrés suelen ser el desencadenante fundamental de los brotes de dermatitis seborreica.
Se considera que la levadura Malassezia puede estar implicada en la patogenia de la enfermedad. La etiopatogenia no es plenamente conocida, pero existe una relación con: sobreproducción de sebo (seborrea), alteraciones en la composición del mismo y levaduras comensales del género Malassezia (Pityrosporum). En los bebés, el sebo se produce durante algunas semanas después del nacimiento, y la forma adulta de la DS no se desarrolla antes de la pubertad, lo que apoya una función de la activación de las glándulas sebáceas por los andrógenos. Sin embargo, los pacientes con DS pueden tener una producción normal de sebo, y los que tienen una producción excesiva de sebo no suelen tener DS.

Síntomas de la Dermatitis Seborreica
Las lesiones son áreas eritematosas, en general bien delimitadas, con sensación untuosa al tacto, y descamación suelta y moderada. Es rara la vesiculación y formación de costras. En cuero cabelludo, las lesiones se localizan predominantemente en las regiones parietales y el vertex, pero también en región occipital, con un patrón más difuso. En la cara, las lesiones se localizan de forma simétrica en: pliegues naso-genianos, cejas y pliegues retroauriculares, pero también en: la frente, en el borde de implantación del cuero cabelludo, en la región de la glabela y, en ocasiones, en la cara posterior del cuello, también en el borde de implantación del pelo. Las lesiones no suelen mostrar infiltración y la descamación es fina y está suelta. Las lesiones en el tronco, se localizan en el área preesternal (en hombres) y en el centro de la espalda donde suelen adoptar una morfología petaloide. Son más raras en axilas. Los brotes de 1-2 semanas de duración, son más o menos recidivantes y, frecuentemente, están relacionadas con el estrés.
A la exploración física, son característicos los parches con escamas grasosas en el cuero cabelludo y lesiones eritemato-descamativas localizadas en zona de inserción como cuero cabelludo, pliegues retroauriculares, surcos nasogeniamos o cejas. A veces, es posible apreciar un área eritematoescamosa en la zona de implantación del cuero cabelludo ("corona seborréica"). A nivel del tronco, la dermatitis seborreica se manifiesta habitualmente como placas eritematomarronáceas redondeadas con un borde eritematoescamoso, ligeramente pruriginosas, localizadas en región media del tronco (preesternal e interescapular).
Diagnóstico de la Dermatitis Seborreica
El diagnóstico de la dermatitis seborreica es clínico.
Tratamiento de la Dermatitis Seborreica
- Emolientes: hidratación diaria con emolientes específicos.
- Antifúngicos imidazólicos tópicos (cremas y/o champús): utilizar de forma diaria durante 2 semanas. Efecto lento y tendencia a la irritación.
Independientemente de padecer dermatitis atópica o dermatitis seborreica, la prevención, el tratamiento adecuado y la consulta con un dermatólogo experto es clave para lidiar con estas afecciones cutáneas. Además, es fundamental recordar que cada persona es única y lo que funciona para un paciente puede no ser igual de efectivo para el otro.
Diferencias entre Dermatitis Seborreica y Atópica en Bebés
La DS del lactante se diferencia de la dermatitis atópica por: su inicio más temprano, el patrón de distribución diferente y la ausencia de prurito, irritabilidad e insomnio.
Diagnóstico Diferencial
La dermatitis irritativa del pañal, está limitada al área del pañal y, habitualmente, no afecta los pliegues. La candidiasis de la zona del pañal afecta preferentemente a los pliegues, con fisuración ocasional, y suele haber lesiones satélite alrededor de las lesiones principales. Otros trastornos infrecuentes, que también deben considerarse en el diagnóstico diferencial, sobre todo, en las formas resistentes al tratamiento, son: la histiocitosis de células de Langerhans, la acrodermatitis enteropática y la enfermedad de Leiner. La DS del adulto, cuando es extensa y grave, obliga a descartar la infección por el VIH. El principal diagnóstico diferencial es con la psoriasis en cuero cabelludo. La pitiriasis simple (caspa) se define como una descamación difusa, más o menos intensa, del cuero cabelludo y barba, pero sin eritema ni irritación significativos.
Tratamiento en Lactantes y Adultos
Tanto la DS del lactante como la del adulto responden satisfactoriamente al lavado con champús suaves y a la aplicación de emolientes. La crema o el champú de ketoconazol (al 2%) o ciclopirox olamina está indicada en los casos más extensos o persistentes.
Rol del Pediatra de Atención Primaria
El papel del pediatra de Atención Primaria está en reconocer las formas típicas y menos típicas de ambas enfermedades, para poder tratarlas cuando se trate de formas leves o moderadas y remitirlas al especialista en las formas más graves, o que no respondan al tratamiento.
Medidas Generales Higiénicas
Hay una serie de medidas generales higiénicas, como evitar las duchas con agua muy caliente, los ambientes con calefacciones centrales o aire acondicionado o las situaciones de mayor estrés emocional o fatiga. Para las formas del cuero cabelludo, se indica champús sulfonados suaves con ciclopiroxolamina, con o sin ácido salicílico al 2%. Los glucocorticoides de baja potencia, utilizados únicamente los primeros días, son útiles.
tags: #dermatite #atopique #ou #seborrheique