La diabetes mellitus (DM) comprende un grupo de enfermedades metabólicas caracterizadas por hiperglucemia, resultado de defectos en la secreción o acción de la insulina o ambas. Se estima que existen 382 millones de personas con la enfermedad, la mayoría entre 40 y 59 años de edad, de los cuales el 46% no es consciente de padecerla.
En México, la DM ocupa el primer lugar en mortalidad y el 9.17% de la población se encuentra diagnosticada con la enfermedad, de los cuales únicamente el 25% se encuentran en control metabólico. La hiperglucemia se asocia con daño a largo plazo de casi todos los órganos del cuerpo, y la piel no es la excepción. Se ha estimado que más del 30% de los pacientes presentan manifestaciones cutáneas al inicio de la enfermedad y hasta el 100% durante el curso de la misma.
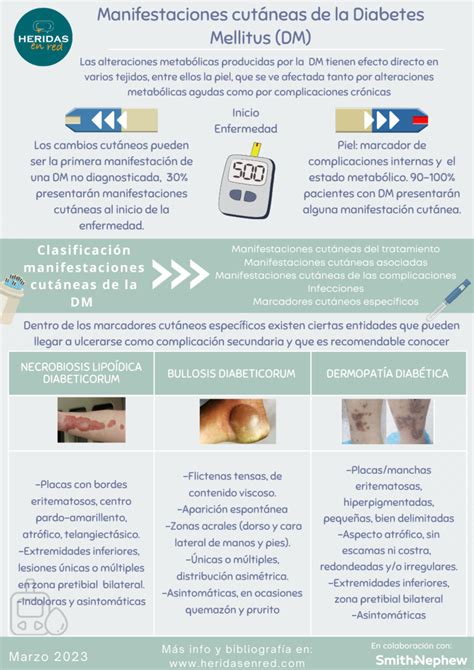
Hemos intentado hacer una pequeña clasificación, de qué tipo de alteraciones en la piel tienen que ver con la diabetes y desde qué punto de vista. En esta revisión, se clasifican las manifestaciones cutáneas de la DM de la siguiente manera:
- Marcadores cutáneos específicos
- Manifestaciones cutáneas asociadas
- Manifestaciones cutáneas de las complicaciones
- Infecciones
- Manifestaciones cutáneas del tratamiento
Galdeano et al., en su estudio con 125 pacientes, reportaron que el 90.4% tuvo alguna manifestación dermatológica y las más frecuentes fueron xerodermia (69%), dermatofitosis (52.8%), hipotriquia (39%) y dermopatía diabética (35%), por último el 70% presentó evidencia de infección. A diferencia de lo que la literatura sugiere, sus datos mostraron pocos casos de acantosis nigricans.
Manifestaciones cutáneas comunes en pacientes con diabetes.
Marcadores Cutáneos Específicos de Diabetes Mellitus
Acantosis Nigricans
La prevalencia de la Acantosis nigricans (AN) en pacientes con DM es del 50 al 60%. Existen 2 formas: benigna y maligna, las dos son similares clínica e histológicamente. La variante maligna no se asocia con DM, se trata de un síndrome paraneoplásico raro que se asocia principalmente con adenocarcinoma de estómago.
La forma benigna se considera un marcador de resistencia a la insulina y ocurre de manera característica en pacientes con DM tipo 2 y obesidad. Se caracteriza por la presencia de hiperplasia papilomatosa aterciopelada de la epidermis, con hiperpigmentación intensa, predomina en áreas de flexión, en la región axilar, inguinal y los pliegues del cuello.

Acantosis Nigricans en la región del cuello.
Histológicamente se observa hiperqueratosis, papilomatosis epidérmica y moderada acantosis. No hay cambios en el número de melanocitos ni en el contenido de melanina, la hiperpigmentación resulta principalmente de un epitelio engrosado con queratina. Se cree que se origina por los altos niveles de insulina que se une a los receptores de factores de crecimiento similares a la insulina que estimulan la proliferación de queratinocitos y fibroblastos.
Dermopatía Diabética
Se observa en 30 al 60% de los pacientes diabéticos; sin embargo, no es específico, pues 20% de las personas sin DM muestran estas lesiones, predomina en varones adultos (70%). Es generalmente aceptado que 4 o más manchas en las piernas aumenta la probabilidad de que el paciente presente DM, por lo que todos los casos deben de ser estudiados. Se presenta en la DM tipo 1 y 2.
Se caracteriza por manchas usualmente atróficas, hiperpigmentadas, ovales o redondeadas distribuidas bilateralmente más no simétricamente, sin escamas ni costras en su superficie, que parecen consistentes con atrofia postraumática e hiperpigmentación postinflamatoria en piel pobremente vascularizada. Usualmente aparecen en la región pretibial, pero también pueden aparecer en antebrazos, muslos y maléolos laterales.

Dermopatía Diabética en la región pretibial.
Histológicamente las lesiones tempranas muestran edema de la dermis papilar, extravasación de eritrocitos e infiltración linfocitaria leve. Las lesiones tardías muestran atrofia de la epidermis, capilares de pared engrosada en la dermis papilar y extravasación de eritrocitos. Muchos de los factores que influyen para el desarrollo de complicaciones tardías pueden jugar un papel importante en el desarrollo de la dermopatía diabética, por lo que se considera como un signo clínico de complicaciones crónicas de la DM. Se ha demostrado también una relación de la DD con enfermedad coronaria.
Esclerederma Diabeticorum
Afecta del 2.5 al 14% de los pacientes con diabetes, con una relación hombre/mujer de 4:1. Los pacientes generalmente son diabéticos tipo 2 de larga evolución, obesos y mal controlados. El esclerederma diabeticorum se relaciona con insulinorresistencia, retinopatía, hipertensión y enfermedad isquémica.
Se caracteriza por un engrosamiento de la dermis reticular que afecta a la nuca, hombros y espalda con extensión ocasional a la cara, pecho, brazos y abdomen. La piel afectada se vuelve dura, gruesa, puede ser eritematosa y tener apariencia de piel de naranja.

Esclerederma Diabeticorum en la nuca y parte superior de la espalda.
Histológicamente se revela un marcado engrosamiento de la dermis reticular con fibras de colágeno engrosado y separadas por depósitos de mucina. La epidermis permanece sin alteraciones. Esclerederma diabeticorum no debe confundirse con esclerederma de Buschke ni con esclerodermia. Esclerederma de Buschke y esclerederma diabeticorum se usan frecuentemente de manera intercambiable en la literatura, sin embargo aunque la presentación clínica es indistinguible, el esclerederma de Buschke aparece en niños después de una infección viral o bacteriana del tracto respiratorio superior y se resuelve sin intervención en 18 meses aproximadamente.
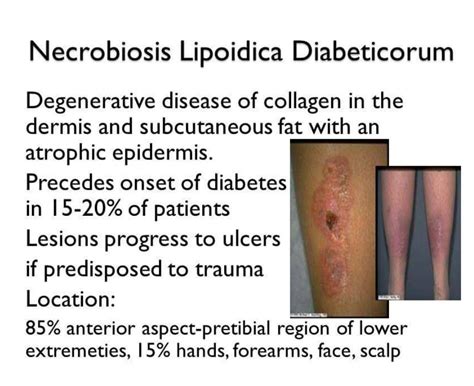
Necrobiosis Lipoídica Diabeticorum
La presentan del 0.3% a 1.6% de los pacientes. El 60% de los pacientes con necrobiosis lipoídica diabeticorum (NLD) tienen DM asociada y 20% intolerancia a la glucosa e historia familiar de DM. La NLD es más frecuente en mujeres (75-80%) que en hombres y se asocia tanto con la DM tipo 1 como con la tipo 2. Se trata de una enfermedad inflamatoria crónica granulomatosa de la piel, caracterizada inicialmente por pápulas eritematosas pequeñas, firmes que gradualmente evolucionan y crecen.
Las lesiones típicas son placas eritematosas bien definidas, induradas, anulares, que contienen un centro atrófico, ceroso, café-amarillento, telangiectásico y delimitadas por un borde granulomatoso, estrecho de color violáceo o café-rojizo. El color amarillento en la región central se cree que es debido a un adelgazamiento de la dermis que hace más visible al tejido subcutáneo.
Necrobiosis Lipoídica Diabeticorum en la región pretibial.
Del 85 al 90% ocurren en las extremidades inferiores, especialmente en la región pretibial. En el 15% aparecen lesiones en otras áreas que incluyen manos, antebrazos, tronco, piel cabelluda y cara. Cuando la NL aparece en sitios menos comunes como piel cabelluda y cara es menos probable que el paciente sea diabético. Aparecen ulceraciones en aproximadamente el 35% de los casos, de manera espontánea o secundarias a trauma.
Bullosis Diabeticorum
Afecta al 0.5% de los pacientes con DM, muestra predisposición por el sexo masculino (2:1), especialmente en diabetes mellitus de larga evolución con neuropatía periférica. La edad de aparición tiene un promedio entre 50 y 70 años y afecta por igual a ambos sexos. Se trata de una enfermedad ampollosa, rara, no inflamatoria, específica de la DM. Se caracteriza por flictenas tensas, no dolorosas, sin eritema circundante, que aparecen de manera abrupta, principalmente en el dorso y caras laterales de manos y pies, el tronco raramente se afecta.
Bullosis Diabeticorum en el pie.
Sorprendentemente los pacientes se reportan con buena circulación en la extremidad afectada, a pesar de que muestren también signos de complicaciones crónicas como neuropatía, retinopatía y nefropatía. La patogénesis es aún incomprendida, se propone que la angiopatía diabética genera fragilidad de la piel y como consecuencia un umbral menor para la formación de ampollas. También la hipoglucemia, niveles de glucemia muy fluctuantes, microangiopatía, neuropatía, alteraciones en el metabolismo del calcio o magnesio, exposición a rayos UV, insuficiencia vascular y etiología autoinmune.
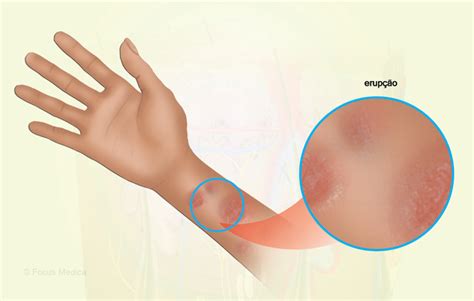
Granuloma Anular
La prevalencia de granuloma anular (GA) entre los pacientes con diabetes es del 0.3%, sin embargo del 21 al 77% de los pacientes con GA tienen diabetes mellitus, predominantemente tipo 2. El GA es 2 veces más frecuente en las mujeres y puede ocurrir a cualquier edad, con un pico a los 50 años.
Clínicamente el GA se caracteriza por múltiples pápulas que miden de 0.5 a 7cm, de color rosado o rojas que generalmente se distribuyen de manera simétrica en las extremidades inferiores, dorso de manos y pies y zonas del tronco expuestas al sol. Las lesiones se expanden gradualmente, formando anillos de bordes elevados con centro involucionado, por lo general son asintomáticas y no dejan cicatriz.
Granuloma Anular en la mano.
Xantomatosis Eruptiva
La xantomatosis eruptiva asociada a DM se acompaña de hiperlipidemia, glucosuria e hiperglucemia y es virtualmente patognomónica de hipertrigliceridemia. Ocurre en menos del 0.1% de los pacientes diabéticos. Su manifestación clásica es la aparición súbita de sembradíos de pápulas amarillas, de 1 a 4mm de diámetro con un halo eritematoso, que se localizan principalmente en las superficies extensoras y nalgas, pueden ser pruriginosas. Suelen aparecer con fenómeno de Koebner en zonas de presión.

Xantomatosis Eruptiva en el codo.
Dermatosis Perforantes Adquiridas
Comprenden un grupo de trastornos crónicos de la piel definidos histológicamente por perforación transepidérmica y eliminación de tejido conectivo de la dermis. Este grupo de trastornos se relaciona casi exclusivamente con insuficiencia renal crónica, suele aparecer en pacientes diabéticos con falla renal aguda, pero puede aparecer también en pacientes con falla renal sin diabetes. Se ha reportado una prevalencia mayor al 10% en pacientes con diálisis, pero esta no mejora el curso de esta dermatosis. En este grupo se incluyen la enfermedad de Kyrle, la foliculitis perforante y la colagenosis reactiva perforante.
Manifestaciones Cutáneas Asociadas con Diabetes Mellitus
Síndrome de Engrosamiento Cutáneo
Se han identificado 3 formas de piel gruesa del diabético: (1) escleroderma diabeticorum; (2) engrosamiento subclínico generalizado de la piel, y (3) piel cérea con movilidad articular limitada. El primero ya fue descrito, los dos siguientes se describen a continuación.
El engrosamiento subclínico generalizado de la piel es una condición común y benigna, asintomática y generalmente pasa desapercibida, pero es mensurable comparada con sujetos control. Este engrosamiento puede ocurrir en cualquier parte del cuerpo, pero se ven más afectados manos y pies.
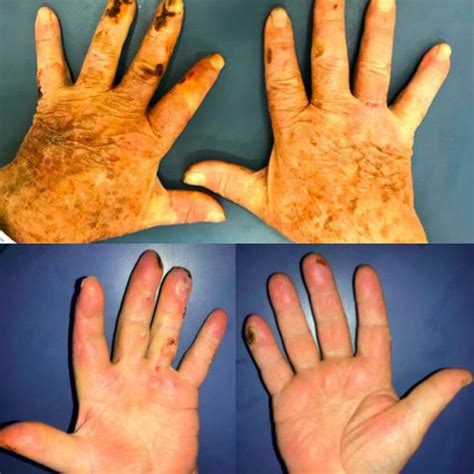
Piel Cérea con Movilidad Articular Limitada
La movilidad articular limitada, también llamada queiroartopatía diabética, tiene una prevalencia entre el 30 y 40% de los pacientes, especialmente DM tipo 1 y se relaciona a complicaciones microvasculares como retinopatía, nefropatía y neuropatía (80%). Se presenta clásicamente con restricción moderada a la extensión de las articulaciones matacarpofalángicas e interfalángicas que generalmente comienzan en el quinto dedo y con propagación radial. La afección es bilateral, simétrica y asintomática. Sin embargo su presentación no es exclusiva de la mano, pudiendo aparecer también en: muñecas, hombros, rodillas, tobillos, dedos de los pies y columna vertebral.

Movilidad Articular Limitada en las manos.
Empedrado Digital
Se trata de una variante del engrosamiento de la piel, también conocido como (pápulas de Huntley), que se caracteriza por la aparición de múltiples micropápulas no inflamatorias, induradas, agrupadas en las superficies extensoras y región periungueal de los dedos de las manos. Son típicamente asintomáticas, pero se pueden asociar con xerosis.
Infecciones en Pacientes Diabéticos
Las cándidas son las infecciones más frecuentes, aunque hay otras infecciones producidas por hongos y que hay que darle importancia como a los dermatofitos. No son tan frecuentes pero sí que hay que evitarlas porque son mucho más rebeldes al tratamiento por su complicación.
Otros Problemas Cutáneos Asociados a la Diabetes
- Alteraciones en la pigmentación: Si el diabético que en algunas ocasiones tiene problemas hepáticos, no digiere bien los carotenos, para transformarlos en vitamina A esos carotenos en exceso se van depositando en la piel y es lo que da esa tonalidad de amarillento, anaranjado que se ve sobre todo en las palmas de las manos, las plantas de los pies y fundamentalmente en los pliegues. Donde hay un grosor más grande, de la capa cornea.
- Vitíligo: Que es una despigmentación de la piel, una patología muy frecuente y que estigmatiza mucho al paciente, es una patología benigna y que realmente es de las patologías que el individuo le provoca una disminución de su calidad de vida porque es debido a alteraciones estéticas, suele asociarse con mayor frecuencia a la diabetes. El vitíligo de los diabéticos suele ser tardío, no es frecuente que sea en niños.
- Prurito: Otra cosa importante a conocer es el picor, o también llamado “Prurito”. Es uno de los síntomas más precoces, en la aparición de diabetes.
Consejos para el Cuidado de la Piel en Pacientes Diabéticos
Para el cuidado de la piel de los pacientes diabéticos, es fundamental seguir una serie de recomendaciones:
- Controlarse los niveles de glucosa.
- Hidratar mucho la piel, secarla bien y vigilar los pies, que es uno de los sitios donde más patología aparece, y esa patología puede ser grave en algunas ocasiones.
- Cortarse bien las uñas no sólo de los pies, sino también de las manos, por lo que tú has dicho del picor, de no rascarse y hacerse heridas.
- Mantener siempre los pies limpios, pero ojo, revisar la temperatura del baño. Como hemos dicho antes, el paciente al disminuir la sensibilidad no siente si está muy caliente el agua. Si se mete en una bañera se puede quemar.
- Secar muy bien con los cuidados que hemos dicho antes para secar. No aplicar nunca lociones humectantes entre los dedos.
- Utilizar zapatos cómodos sin costuras. Si hay callos, esto es muy importante no cortarlos jamás, sí aplicar una crema que pueda reblandecer pero lo mejor es acudir a un podólogo. NO utilizar productos irritantes.
- Por supuesto no caminar descalzo y llevar un control de su diabetes.
- Para la higiene utilizar siempre jabones tipo grasos, que me van a ayudar a hidratar la piel; en el mercado hay algunas marcas comerciales que no contienen detergentes.
- Llevar una vida sana, y explorarse diariamente, y ante cualquier signo acudir a su médico.
A mí me parece que el prurito siempre está dentro de un círculo vicioso, picor, rascado, me pica me rasco…hay que cortar el círculo vicioso porque con el rascado se pueden producir heridas que se van a infectar y entramos en el círculo vicioso de todos los diabéticos.
‼️ 7 CLAVES para el CUIDADO de la DIABETES 🏆

El cuidado de los pies es crucial para prevenir complicaciones en pacientes diabéticos.
tags: #dermatitis #atopica #en #diabeticos